Contrôle de l’Infection au Cabinet Dentaire : Guide Complet pour une Hygiène Irréprochable
Mis à jour – 2025 | Lecture : environ 12 minutes
Introduction : Pourquoi l’Hygiène au Cabinet Dentaire Est une Priorité Absolue
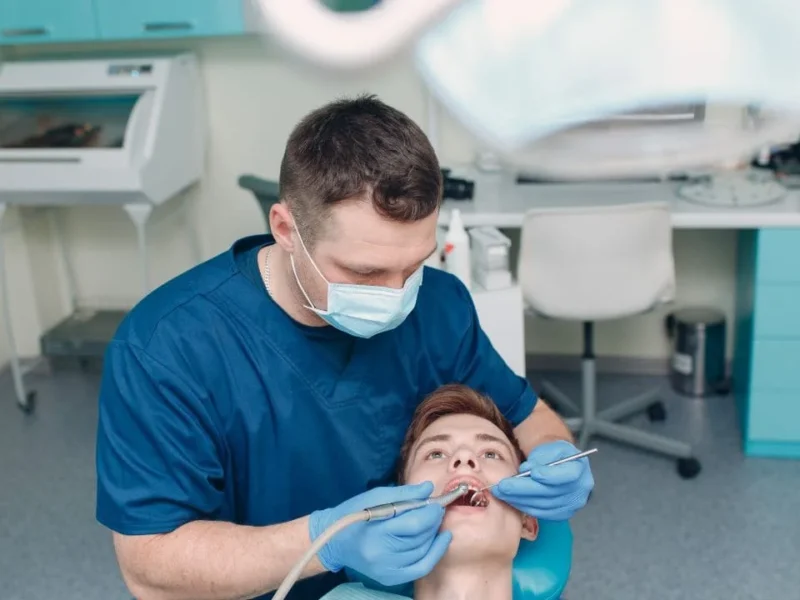
Chaque jour, des milliers de patients franchissent la porte d’un cabinet dentaire en faisant confiance à leur praticien. Cette confiance repose sur une certitude implicite : les soins qui leur sont prodigués ne les exposeront à aucun risque infectieux supplémentaire.
Or, le cabinet dentaire est, par nature, un environnement à risque élevé. Les actes bucco-dentaires génèrent du sang, de la salive, des aérosols, et impliquent une proximité constante entre soignant et soigné. Sans protocoles rigoureux, la contamination croisée — entre patient et praticien, ou entre deux patients successifs — devient une menace réelle.
Selon l’OMS, les infections associées aux soins (IAS) touchent des centaines de millions de patients chaque année dans le monde. Dans le secteur dentaire, les risques concernent notamment l’hépatite B, l’hépatite C, le VIH, la tuberculose, mais aussi des pathologies plus courantes comme la grippe ou les infections rhinopharyngées.
Ce guide complet vous présente l’ensemble des protocoles à maîtriser : de la gestion architecturale du cabinet jusqu’à la stérilisation des instruments, en passant par la protection de l’équipe soignante.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
1. Comprendre les Risques de Contamination au Cabinet Dentaire
1.1 Un Environnement Particulièrement Exposé
Le cabinet dentaire cumule plusieurs facteurs de risque rarement réunis ailleurs :
- Un flux important de patients, souvent pluriquotidien
- Des espaces confinés favorisant la circulation des aérosols
- Des actes générant systématiquement des saignements et un contact avec la salive
- L’utilisation d’instruments rotatifs (turbines, contre-angles) qui projettent des particules infectieuses jusqu’à 1,5 mètre
Les aérosols produits par les turbines et les seringues air-eau représentent l’un des vecteurs les plus insidieux : invisibles, ils contaminent l’air ambiant, les surfaces, les vêtements et le matériel pendant plusieurs minutes après leur production.
1.2 Les Principales Maladies Infectieuses à Risque
Les pathologies pouvant être transmises dans un contexte de soins dentaires sont nombreuses :
- Maladies à transmission sanguine : hépatite B, hépatite C, VIH
- Infections respiratoires : tuberculose, grippe, pneumopathies, COVID-19
- Maladies virales : rougeole, rubéole, oreillons, varicelle
- Infections cutanées et rhinopharyngées diverses
La contamination peut survenir dans les deux sens : du patient vers le soignant (accident exposant au sang, aérosols), du soignant vers le patient (mauvaise hygiène des mains, équipement mal stérilisé), ou d’un patient à l’autre (contamination croisée via les surfaces ou instruments).
1.3 Les Sources de Contamination Identifiées
| Source | Niveau de risque |
|---|---|
| Mains non lavées | Très élevé |
| Crachoir et aspirateur | Très élevé |
| Aérosols des instruments rotatifs | Élevé |
| Surfaces et boutons de commande | Modéré à élevé |
| Vêtements de travail | Modéré |
| Films radiographiques souillés | Modéré |
| Têtière du fauteuil | Modéré |
2. Organisation Architecturale et Matérielle du Cabinet
2.1 La Circulation à Sens Unique : Un Principe Fondamental
Pour maîtriser les risques infectieux, l’organisation du cabinet doit obéir à un principe clé : la circulation à sens unique. Elle concerne à la fois le patient et les instruments médicaux.
Circuit du patient : entrée → salle d’attente → salle de soins → sortie, sans jamais croiser les zones stériles ni la salle de stérilisation.
Circuit des instruments : utilisation → zone de décontamination → salle de stérilisation → stockage stérile → retour en salle de soins. Ce circuit doit être physiquement séparé du passage des patients.
2.2 Critères de Choix du Fauteuil Dentaire (Unit)
Le fauteuil dentaire doit être conçu pour faciliter la désinfection :
- Sellerie lisse, sans coutures, démontable facilement
- Surfaces de l’unit sans rebord anguleux ni recoins difficiles d’accès
- Cordons lisses pour les instruments dynamiques
- Crachoir lisse avec système d’aspiration démontable
- Tablette de soin simple à nettoyer
- Commande à pédale pour limiter les contacts manuels

3. Protection de l’Équipe Soignante : Les Barrières Essentielles
3.1 L’Hygiène Vestimentaire
La tenue professionnelle au cabinet dentaire obéit à des règles strictes :
- Manches courtes, col fermé, sans poches extérieures
- Changement quotidien, et immédiatement en cas de souillure
- Rangement dans un espace dédié, distinct de la tenue personnelle
- Lavage à haute température (60°C minimum) pour garantir la décontamination
3.2 Le Lavage des Mains : La Mesure la Plus Efficace
Le lavage des mains est reconnu comme la mesure de prévention la plus efficace contre les infections associées aux soins. Il doit être pratiqué :
- En début et en fin de vacation
- Sur des mains visiblement souillées
- Avant et après tout geste de la vie courante (manger, se moucher…)
La procédure en 6 étapes (durée : 40 à 60 secondes) :
- Paume contre paume
- Paume droite sur le dos de la main gauche, puis inversement
- Paume contre paume, doigts entrelacés
- Dos des doigts contre la paume opposée
- Friction circulaire du pouce dans la paume opposée
- Friction en rotation des doigts joints dans la paume opposée
Toujours terminer par un séchage par tamponnement avec un essuie-main à usage unique. Les bijoux, les ongles longs et le vernis à ongles sont incompatibles avec un lavage efficace.
3.3 Les Équipements de Protection Individuelle (EPI)
Le port des EPI est non négociable lors de tout acte clinique :
- Masque : à enfiler avant les gants
- Lunettes de protection : protection contre les projections
- Gants en latex ou nitrile : à changer toutes les 30 minutes (au-delà, l’effet barrière n’est plus garanti)
- Coiffe : obligatoire lors des actes générant des aérosols
3.4 La Vaccination : Une Obligation Professionnelle
Tout personnel exposé à des risques de contamination est soumis à des obligations vaccinales :
Vaccinations obligatoires : diphtérie, tétanos, poliomyélite, hépatite B, tuberculose.
Vaccinations recommandées : grippe saisonnière, coqueluche, rubéole, rougeole, varicelle.
La vaccination protège à la fois le soignant et ses patients. Elle s’inscrit dans une démarche globale de prévention.
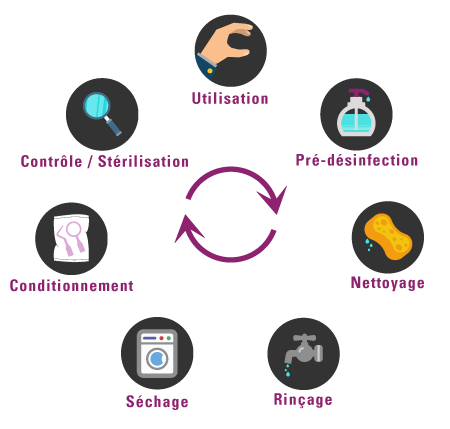
4. La Chaîne de Stérilisation : De la Pré-désinfection à la Stérilisation
La stérilisation des instruments suit un enchaînement strict et immuable. Chaque étape conditionne l’efficacité de la suivante.
4.1 Étape 1 — La Pré-désinfection (Décontamination)
C’est le premier traitement à effectuer sur tout matériel souillé, immédiatement après utilisation. Son double objectif : protéger le personnel manipulant les instruments, et réduire la charge microbienne pour faciliter les étapes suivantes.
Procédure :
- Préparer le bain de pré-désinfection selon les recommandations du fabricant
- Immerger totalement les instruments
- Respecter le temps de trempage préconisé
- Procéder au lavage après trempage
4.2 Étape 2 — Le Nettoyage
Le nettoyage vise à éliminer toutes les souillures visibles avant la stérilisation. Rappelons ce principe fondamental : on ne stérilise bien que ce qui est propre.
Trois méthodes existent :
Nettoyage manuel : instruments brossés dans un bain tiède détergent-désinfectant, puis rincés 5 minutes et séchés. Inconvénient : risque de piqûres accidentelles pour le personnel.
Nettoyage par ultrasons : idéal pour les instruments à structures complexes (instruments endodontiques, fraises). Durée : 4 à 15 minutes dans le bain ultrasonique, puis rinçage et séchage.
Nettoyage automatique (machine à laver) : cycle pré-rinçage → lavage à chaud avec détergent → rinçage. La méthode la plus sécurisée pour le personnel.
4.3 Étape 3 — La Désinfection
La désinfection ne concerne que les objets thermosensibles (qui ne supportent pas la chaleur). Tout instrument supportant la chaleur doit être stérilisé, pas seulement désinfecté.
Désinfection chimique à froid : le glutaraldéhyde est le produit le plus utilisé, grâce à son spectre très large (bactéries, virus, moisissures, spores). L’objet propre est immergé 30 minutes, puis rincé.
Désinfection à chaud : par thermo-désinfecteur ou désinfecteur à vapeur d’eau.
4.4 Étape 4 — Le Conditionnement
Le conditionnement garantit le maintien de l’état stérile dans le temps. Il doit permettre la pénétration de l’agent stérilisant, préserver la stérilité jusqu’à utilisation, et autoriser l’ouverture dans des conditions aseptiques.
Les principaux modes : emballages thermo-scellés (sachets), conditionnements rigides, conditionnements pliés. Les sachets sont rangés verticalement : côté transparent contre transparent, côté papier contre côté papier. Ne jamais empiler.
4.5 Étape 5 — La Stérilisation à l’Autoclave
L’autoclave de classe B à vapeur d’eau saturée est le seul procédé de référence en médecine dentaire. Il fonctionne à 134°C pendant au moins 18 minutes sous pression.
Paramètres clés :
- Température : 134°C
- Durée du plateau : 18 minutes minimum
- Agent stérilisant : vapeur d’eau saturée
- Résultat : réduction du nombre de micro-organismes de 10⁶
Chargement de l’autoclave :
- Ne pas surcharger la cuve
- Les objets ne doivent pas toucher les parois
- Laisser circuler la vapeur entre les emballages
- Les sachets secs à la sortie confirment un cycle réussi

5. Contrôle et Validation de la Stérilisation
5.1 Les Tests de Routine
Trois tests permettent de valider le bon fonctionnement de l’autoclave :
Test de vide : vérifie l’absence d’air ou de fuite dans l’enceinte (réalisé à froid, avant toute stérilisation).
Test de Bowie-Dick : vérifie la pénétration de la vapeur au cœur de la charge poreuse. À réaliser quotidiennement, en début de journée, seul dans l’autoclave. Le test est validé si la feuille indicatrice vire uniformément.
Test Hélix : spécifique aux objets creux (canules, pièces à main). Un test défectueux impose l’arrêt immédiat de l’appareil.
5.2 Les Indicateurs Physico-chimiques
Des bandelettes indicatrices sont placées dans les sachets au centre de la charge. Elles changent de couleur lorsque les trois paramètres fondamentaux sont atteints : pression, température, temps. Elles constituent le contrôle de charge à la sortie du cycle.

ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
6. Cas Particuliers : Instruments Rotatifs et Patients à Risque
6.1 Protocole pour les Pièces à Main, Contre-angles et Turbines
Ces instruments subissent un protocole spécifique après chaque patient :
- Nettoyer la face externe avec une lingette décontaminante
- Faire tourner les instruments 30 secondes pour évacuer l’eau des canalisations
- Retirer la fraise, déconnecter l’instrument
- Injecter le spray nettoyant-lubrifiant
- Remettre la fraise, reconnecter et faire fonctionner 30 secondes
- Retirer la fraise à nouveau, essuyer l’excès de lubrifiant
- Nettoyer la fibre optique avec un coton imbibé d’alcool
- Conditionner et stériliser à l’autoclave
6.2 Prise en Charge des Patients à Risque Infectieux Connu
Pour les patients porteurs d’une infection transmissible connue (VIH, hépatite B ou C, tuberculose active) :
- Programmer l’acte en fin de journée
- Maximiser le recours au matériel jetable (plateau, miroir, sonde, précelles…)
- Doubler la protection : double gantage, bavette, blouse jetable
- Après les soins : désinfecter l’ensemble du local et passer tous les instruments en stérilisation
- Éliminer les déchets dans des sacs signalés “Contaminant”, doublés
6.3 En Cas d’Accident Exposant au Sang (AES)
- Faire saigner la plaie sans presser, laver sous l’eau courante pendant 30 secondes
- Immerger la zone blessée dans du Dakin ou de l’eau de Javel diluée
- Sécher et comprimer avec une gaze stérile
- Effectuer une prise de sang pour analyse sérologique en urgence
- Déclarer l’accident en médecine du travail dans les 24 heures
7. Quelle Solution Vous Convient le Mieux ? Tableau Comparatif des Méthodes de Décontamination
Pour orienter le choix des méthodes et équipements adaptés à chaque situation, ce tableau récapitulatif synthétise les principales options disponibles au cabinet dentaire.
| Critère | Pré-désinfection chimique | Nettoyage par ultrasons | Machine à laver | Stérilisation autoclave |
|---|---|---|---|---|
| Objectif principal | Réduire la charge microbienne | Nettoyer en profondeur | Nettoyer + désinfecter | Éliminer tous les micro-organismes |
| Type de matériel | Tous instruments souillés | Instruments complexes | Instruments courants | Instruments thermostables |
| Efficacité | Partielle | Bonne | Très bonne | Totale |
| Risque pour le personnel | Modéré | Faible | Très faible | Minimal |
| Coût | Faible | Moyen | Élevé | Élevé |
| Durée du cycle | 15–30 min | 4–15 min | 30–60 min | 18 min minimum |
| Validation possible ? | Non | Non | Oui (thermo-désinfecteur) | Oui (tests, indicateurs) |
| Norme de référence | Recommandée | Recommandée | Recommandée | Obligatoire (classe B) |
8. Erreurs Fréquentes à Éviter au Cabinet Dentaire
Erreur 1 — Sauter la pré-désinfection pour “gagner du temps”
Pourquoi c’est problématique : sans pré-désinfection, les souillures organiques (sang, salive) sèchent sur les instruments et forment un biofilm que ni le nettoyage ni la stérilisation ne peuvent éliminer complètement.
Bonne pratique : immerger les instruments souillés immédiatement après utilisation, sans attendre la fin de la consultation.
Erreur 2 — Conditionner des instruments humides
Pourquoi c’est problématique : l’humidité résiduelle dans les sachets empêche une stérilisation homogène et favorise la condensation, pouvant compromettre l’intégrité des emballages.
Bonne pratique : sécher parfaitement les instruments avant de les conditionner. Les sachets doivent sortir secs de l’autoclave ; dans le cas contraire, le cycle est à considérer comme non valide.
Erreur 3 — Ne pas réaliser les tests de routine de l’autoclave
Pourquoi c’est problématique : un autoclave défectueux peut sembler fonctionner normalement tout en délivrant des cycles inefficaces. Sans test de Bowie-Dick quotidien, une panne peut passer inaperçue pendant plusieurs jours.
Bonne pratique : réaliser le test de vide à froid et le test de Bowie-Dick chaque matin avant toute stérilisation. Consigner les résultats dans un registre.
Erreur 4 — Changer de gants sans se relaver les mains
Pourquoi c’est problématique : les gants ne sont pas imperméables à 100 % sur la durée. Changer de gants sans lavage intermédiaire transfère la flore bactérienne d’un patient à l’autre via les mains contaminées.
Bonne pratique : laver ou frictionner les mains avec un produit hydro-alcoolique avant d’enfiler chaque nouvelle paire de gants.
Erreur 5 — Négliger la désinfection des surfaces entre deux patients
Pourquoi c’est problématique : les têtières, accoudoirs, boutons de commande et crachoirs sont des zones de contact fréquent. Ils peuvent héberger des agents infectieux pendant plusieurs heures.
Bonne pratique : désinfecter systématiquement toutes les surfaces de contact après chaque patient, avec une lingette imprégnée d’un désinfectant à spectre large. Utiliser des protections plastique jetables (sur la têtière, par exemple) qui seront changées entre chaque patient.
Erreur 6 — Sous-estimer la contamination des aérosols
Pourquoi c’est problématique : les particules projetées par les turbines et les seringues eau-air restent en suspension dans l’air jusqu’à 30 minutes après un acte. Sans ventilation adéquate, elles se redéposent sur toutes les surfaces de la salle de soins.
Bonne pratique : aérer et purifier l’air de la salle de soins entre deux patients. Utiliser une digue dentaire chaque fois que possible pour limiter la production d’aérosols contaminés.
9. Cas Cliniques Commentés
Cas 1 — Contamination croisée par négligence de surface
Présentation : Mme K., 42 ans, consulte pour une extraction simple. La consultation précédente concernait un patient porteur d’une hépatite B connue. Le praticien a changé ses gants mais n’a pas désinfecté la têtière ni les boutons de commande du fauteuil.
Problématique : Contact indirect potentiel avec du matériel souillé par le patient précédent. Le virus de l’hépatite B peut survivre plusieurs heures sur des surfaces sèches.
Prise en charge / recommandations : Toutes les surfaces de contact doivent être désinfectées entre chaque patient sans exception, quel que soit le statut infectieux connu ou supposé. Le principe des précautions universelles stipule que tout patient est potentiellement porteur.
Résultat attendu : L’application systématique du protocole de désinfection des surfaces élimine ce risque de transmission indirecte.
Cas 2 — Accident exposant au sang lors du nettoyage manuel
Présentation : Dr B., chirurgien-dentiste de 35 ans, se blesse avec une sonde parodontale lors du nettoyage manuel des instruments à la fin d’une journée chargée. Le statut sérologique du patient dont provenait l’instrument est inconnu.
Problématique : Accident exposant au sang (AES) avec risque de transmission d’agents infectieux. Le délai entre blessure et prise en charge est critique, notamment pour la prophylaxie post-exposition au VIH (fenêtre de 4 heures).
Prise en charge : Application immédiate du protocole AES (saignement provoqué, lavage 30 secondes, immersion dans le Dakin), déclaration en médecine du travail, sérologie d’urgence pour le praticien, contact avec le patient pour connaître son statut.
Résultat attendu : Un traitement rapide et bien conduit réduit considérablement le risque de séroconversion. Cet incident illustre l’intérêt du nettoyage automatique ou par ultrasons, qui évite le contact direct avec les tranchants.
Cas 3 — Stérilisation insuffisante liée à un conditionnement défectueux
Présentation : Dans un cabinet récemment ouvert, l’assistante dentaire remarque que les sachets sortent systématiquement humides de l’autoclave. Les instruments ont néanmoins été utilisés en supposant que la stérilisation était effective.
Problématique : Des sachets humides à la sortie de l’autoclave indiquent un cycle de séchage insuffisant ou un surcharge de la cuve. Cela compromet l’intégrité des emballages et peut permettre une recontamination des instruments par capillarité.
Prise en charge : Arrêt immédiat de l’utilisation des instruments issus de ces cycles. Vérification du chargement (densité, orientation des sachets), contrôle du cycle de séchage, intervention technique si nécessaire. Reconditionnement et restérilisation de tous les instruments concernés.
Résultat attendu : La révision du protocole de chargement et la maintenance préventive de l’autoclave éliminent ce problème. Cet incident souligne l’importance de la formation continue des assistantes dentaires.
Pour approfondir vos connaissances cliniques et réglementaires sur ce sujet, le Guide clinique d’odontologie constitue une référence incontournable, régulièrement mis à jour selon les recommandations en vigueur.
10. Foire Aux Questions (FAQ)
Quelle est la différence entre désinfection et stérilisation au cabinet dentaire ?
La désinfection réduit le nombre de micro-organismes sur une surface ou un objet, mais n’élimine pas nécessairement toutes les formes sporulées. Elle s’applique aux objets thermosensibles qui ne supportent pas la chaleur. La stérilisation, elle, détruit la totalité des micro-organismes — bactéries, virus, spores — et s’applique à tout instrument supportant la vapeur d’eau sous pression. Elle constitue l’étape finale et obligatoire pour tout instrument pénétrant dans les tissus.
Combien de temps doit durer le lavage des mains avant une consultation dentaire ?
La procédure hygiénique standard dure entre 40 et 60 secondes, en suivant les 6 étapes recommandées par l’OMS. Si les mains sont visiblement souillées, un lavage avec du savon liquide est indispensable. Pour les actes chirurgicaux, le lavage chirurgical des mains dure 5 minutes minimum avec un savon antiseptique. La friction avec un produit hydro-alcoolique (SHA) peut remplacer le lavage lorsque les mains ne sont pas visiblement souillées.
Faut-il stériliser les turbines et les contre-angles après chaque patient ?
Oui, absolument. Les turbines, contre-angles et pièces à main doivent être pré-désinfectés, nettoyés, lubrifiés et stérilisés à l’autoclave après chaque patient, sans exception. Ces instruments aspirent les fluides biologiques par leur extrémité lors de l’arrêt de la rotation (phénomène de rétraction), ce qui les contamine en profondeur, y compris dans leurs canalisations internes.
Qu’est-ce que le test de Bowie-Dick et pourquoi est-il obligatoire ?
Le test de Bowie-Dick est un test de contrôle quotidien de l’autoclave qui vérifie que la vapeur d’eau pénètre correctement au cœur de la charge poreuse. Un résultat défectueux — feuille indicatrice non virage uniforme — signale la présence de poches d’air qui empêcheraient une stérilisation efficace. Il doit être réalisé chaque matin, en premier cycle, seul dans l’enceinte de l’autoclave.
Combien de temps les instruments stériles conservent-ils leur état stérile ?
La durée de validité dépend principalement du conditionnement et des conditions de stockage. Dans un sachet thermo-scellé intact, stocké à l’abri de l’humidité, de la chaleur et de la lumière directe, l’état stérile est maintenu entre 6 mois et 5 ans selon le type d’emballage. Tout sachet présentant une déchirure, une humidité ou un indicateur non viré doit être retraité.
Comment gérer un patient dont le statut sérologique est inconnu ou à risque ?
Le principe des précautions universelles impose de traiter tous les patients comme potentiellement porteurs d’une infection transmissible. En cas de risque connu (VIH, hépatite B/C, tuberculose), des précautions supplémentaires s’ajoutent : acte programmé en fin de journée, matériel jetable maximisé, double protection, décontamination complète du local en fin d’acte.
Quelles vaccinations sont obligatoires pour exercer en cabinet dentaire ?
Le personnel de santé en cabinet dentaire est soumis à une obligation vaccinale pour : diphtérie, tétanos, poliomyélite, hépatite B et tuberculose. Sont également fortement recommandées : la grippe saisonnière, la coqueluche, la rubéole, la rougeole et la varicelle. Ces vaccinations constituent une protection individuelle mais aussi collective, en évitant la transmission aux patients immunodéprimés ou fragilisés.
Que faire en cas d’AES (accident exposant au sang) au cabinet dentaire ?
La conduite à tenir est la suivante : 1) Faire saigner la plaie sans presser et laver sous l’eau courante 30 secondes. 2) Appliquer une solution antiseptique (Dakin ou eau de Javel diluée). 3) Contacter le médecin référent ou les urgences dans les 4 heures pour une évaluation du risque VIH et une éventuelle prophylaxie post-exposition. 4) Déclarer l’accident en médecine du travail dans les 24 heures. 5) Effectuer une sérologie de référence immédiatement.
Conclusion : Une Vigilance Permanente au Service de la Sécurité des Patients
La maîtrise du risque infectieux au cabinet dentaire n’est pas une contrainte administrative : c’est le socle éthique de l’exercice professionnel. Elle repose sur une combinaison indissociable de rigueur individuelle, de protocoles partagés par toute l’équipe, et d’un environnement matériel adapté.
Les étapes clés à retenir :
- Appliquer systématiquement la chaîne de stérilisation complète (pré-désinfection → nettoyage → conditionnement → stérilisation)
- Réaliser les tests de contrôle quotidiens de l’autoclave
- Respecter les précautions universelles pour chaque patient
- Former et impliquer l’ensemble de l’équipe soignante
- Mettre à jour régulièrement ses connaissances réglementaires et scientifiques
Pour les étudiants en odontologie et les professionnels souhaitant approfondir ces thématiques, les ouvrages spécialisés comme le Référentiel internat en parodontologie ou les Annales corrigées de l’internat en odontologie 2022-2024 constituent des ressources précieuses pour consolider les bases cliniques et réglementaires.
Pour préparer votre internat ou vous former en continu, la plateforme ResiDentaire™ propose des QCM et ressources dédiés à la médecine dentaire.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site.


Leave a Reply