PREVENTION DE L’INFECTION AU CABINET DENTAIRE
Prévention de l’Infection au Cabinet Dentaire
Introduction
La médecine dentaire, en tant que spécialité chirurgicale, expose les praticiens et leurs assistants à des risques élevés d’infections professionnelles transmises par le sang et la salive. Ces infections, incluant les hépatites virales (B et C) et le virus de l’immunodéficience humaine (VIH), nécessitent une vigilance accrue et l’application rigoureuse de précautions universelles. Ces mesures, applicables à tous les patients et à tous les soins dentaires, visent à protéger à la fois le personnel soignant et les patients.
L’instruction ministérielle n°19 du 19 novembre 2002, émise par les autorités sanitaires, met l’accent sur la prévention des hépatites virales, du VIH et des accidents d’exposition au sang (AES) dans la pratique dentaire. Cette instruction détaille les stratégies clés pour minimiser les risques de transmission d’agents infectieux présents dans le sang et la salive, en insistant sur la responsabilité du chef d’établissement, en concertation avec les comités de lutte contre les infections nosocomiales et les médecins du travail.
Objectifs de la prévention
La stratégie de prévention repose sur plusieurs piliers fondamentaux :
- Vaccination : Obligation de vacciner les médecins-dentistes et leurs auxiliaires contre l’hépatite B.
- Hygiène générale : Application de précautions universelles pour limiter la transmission des agents infectieux.
- Matériel adapté : Utilisation rationnelle d’équipements conformes aux normes d’hygiène.
- Gestion des AES : Mise en place d’un dispositif pour la prise en charge rapide des accidents d’exposition au sang.
- Surveillance : Analyse des données relatives aux AES pour évaluer les risques.
- Formation : Information et formation continue du personnel dentaire.
- Évaluation : Suivi et amélioration continue des mesures mises en œuvre.
Maladies Infectieuses les Plus Redoutables
Hépatites B et C
Les virus des hépatites B (VHB) et C (VHC) représentent un risque majeur en médecine dentaire en raison de leur transmission par le sang et la salive. Ces infections peuvent évoluer vers des complications graves telles que l’hépatite aiguë fulminante, la cirrhose ou le carcinome hépatocellulaire. Le risque de contamination a été particulièrement mis en lumière dans les années 80, période marquée par l’émergence de l’épidémie du VIH.
Infection à VIH
Le VIH, responsable du syndrome d’immunodéficience acquise (SIDA), est classé parmi les infections les plus redoutables en raison de sa gravité et de ses conséquences à long terme. Les manifestations buccales, comme la gingivite érythémateuse liée au VIH, sont des indicateurs cliniques qui nécessitent une attention particulière lors des soins dentaires.
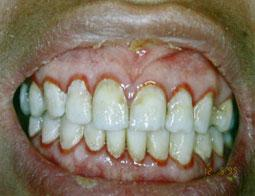
Contamination : Sources et Voies de Transmission
Sources de Contamination
Les principaux vecteurs de contamination au cabinet dentaire incluent :
- Sang et salive contaminés : Ces fluides corporels peuvent transmettre des agents pathogènes comme le VHB, le VHC et le VIH.
- Instruments souillés : Aiguilles, instruments manuels ou rotatifs ayant été en contact avec des fluides biologiques.
- Surfaces contaminées : Unit dentaire, scialytique, crachoir, fauteuil ou autres surfaces touchées par des mains ou des instruments souillés.
Voies de Transmission
Transmission percutanée
- Piqûres ou coupures : Une effraction cutanée causée par une aiguille ou un instrument souillé peut entraîner une contamination.
- Blessures liées à l’assistant : Le passage d’instruments entre le dentiste et l’assistant peut provoquer des blessures accidentelles.
- Contact cutanéo-muqueux : Une lésion cutanée minime (gerçures, eczéma, coupures) sur la main du praticien en contact avec la salive ou le sang contaminé constitue une porte d’entrée pour les pathogènes.

Transmission aéroportée
La salive, particulièrement lors des projections générées par les instruments rotatifs ou les sprays, représente un risque important. Les gouttelettes peuvent atteindre les muqueuses de la bouche, des yeux ou du nez, transmettant ainsi des agents pathogènes comme le VHB. Bien que la charge virale du VIH dans la salive soit généralement faible, le risque reste non négligeable, notamment chez les patients atteints de SIDA.
Voies de transmission spécifiques
- Du patient au soignant : Par contact direct avec une muqueuse lésée ou par un AES.
- De patient à patient : Par des instruments mal stérilisés ou des mains insuffisamment lavées.
- Du soignant au patient : Si le praticien est porteur d’un virus (VHB, VHC, VIH), même sans connaissance de son statut sérologique.
Prévention et Gestion du Risque
Prévention Médicale
Vaccination contre l’hépatite B
Depuis l’arrêté du 25 avril 2000, la vaccination contre le VHB est obligatoire pour les dentistes et leurs auxiliaires. Cette mesure constitue la première ligne de défense contre l’un des agents infectieux les plus transmissibles en milieu dentaire. Une vérification régulière du statut vaccinal et des tests sérologiques pour confirmer l’immunité sont essentiels.
Prévention Technique
Mesures universelles d’hygiène
Les précautions universelles consistent à traiter chaque patient comme potentiellement infectieux, indépendamment de son statut sérologique. Ces mesures incluent :
- Stérilisation et désinfection des instruments :
- Tous les instruments en contact avec les muqueuses buccales doivent être nettoyés rigoureusement, puis soumis à une désinfection de haut niveau ou à une stérilisation.
- Le nettoyage préalable est crucial pour éliminer les débris organiques qui pourraient compromettre l’efficacité de la stérilisation.
- Protection individuelle du soignant :
- Masque et lunettes : Le port d’un masque facial et de lunettes ou d’un écran de protection est indispensable pour éviter les projections sur les muqueuses (bouche, yeux). Le masque protège également le patient si le praticien souffre d’une infection respiratoire.
- Gants : Une nouvelle paire de gants en latex ou en PVC doit être utilisée pour chaque patient. Les gants doivent être imperméables, résistants aux produits chimiques et bien ajustés pour préserver la sensibilité tactile. En cas de doute sur leur qualité, le port de deux paires est recommandé pour les actes chirurgicaux ou les patients à risque.
- Blouse ou tablier : Ces vêtements doivent être changés régulièrement, surtout s’ils sont souillés, et doivent être conçus dans des matériaux supportant des lavages à haute température.
- Gestion des objets tranchants :
- Le recapuchonnage des aiguilles est strictement proscrit pour éviter les piqûres accidentelles.
- Les objets tranchants doivent être immédiatement jetés dans des conteneurs spécifiques imperméables, éventuellement contenant une solution désinfectante comme de l’eau de Javel à 12°.
- Manipulation des instruments :
- Les instruments ne doivent pas être passés de main en main entre le dentiste et l’assistant. Ils doivent être déposés sur un plateau ou un champ stérile.
- Traitement des empreintes et prothèses :
- Les empreintes buccales et les prothèses doivent être nettoyées et désinfectées avant leur envoi au laboratoire.
Importance de l’anamnèse
Une anamnèse approfondie permet d’identifier les patients à risque, comme ceux présentant une immunodépression ou porteurs de virus (VHB, VHC, VIH). Cela peut justifier des précautions supplémentaires, telles que l’utilisation d’eau stérile ou la prise en charge du patient en début ou en fin de journée pour limiter les risques d’infection croisée.
Hygiène des mains
L’hygiène des mains est un pilier fondamental de la prévention. Les recommandations incluent :
- Coupe des ongles : Les ongles doivent être courts pour éviter l’accumulation de micro-organismes.
- Absence de bijoux : Les bijoux aux mains et poignets peuvent favoriser la contamination et gêner le lavage.
- Lavage des mains : Doit être effectué avant et après chaque soin, avec un savon liquide (les pains de savon sont proscrits). Le lavage ne remplace pas le port de gants, et vice versa.
- Désinfection des mains :
- Utilisation d’alcool à 70° ou de solutions antiseptiques à base d’alcool, enrichies de lubrifiants (glycérol à 1 % ou huile de silicone) pour éviter le dessèchement de la peau.
- Une désinfection chirurgicale est requise avant tout acte invasif, visant à éliminer la flore transitoire et à réduire la flore résidante, avec un effet prolongé de 2 à 6 heures.
- Séchage : Utilisation d’essuie-mains à usage unique distribués par un appareil pour éviter la contamination croisée.
Équipements, Locaux et Organisation du Travail
Nettoyage de la Zone Médicale
Unit dentaire
- Désinfection des surfaces : Toutes les surfaces de l’unit (systèmes à air/eau, moteurs, turbines, détartreurs) doivent être nettoyées et désinfectées après chaque patient. Les embouts en contact avec la cavité buccale doivent être stérilisés ou à usage unique.
- Matériaux adaptés : Les revêtements de l’unit doivent être lisses et résistants aux produits désinfectants.
Crachoir
Le crachoir, zone hautement contaminée, doit être nettoyé et désinfecté après chaque patient, sans contact direct avec les mains non protégées.
Autres équipements
Les poignées, interrupteurs, boutons de commande, et équipements comme le scialytique ou l’appareil de radiographie doivent être désinfectés avec des lingettes à usage unique imprégnées de solutions détergentes et désinfectantes.
Organisation du Local de Soin
- Usage exclusif : Le local de soin doit être dédié uniquement aux soins au fauteuil, sans bureau ou autres activités.
- Réduction des contacts : Limiter la manipulation des poignées et boutons pour réduire les risques de contamination croisée.
- Alimentation en air et eau : Faire fonctionner à vide les instruments (turbines, seringues multifonctions) pendant quelques secondes après chaque patient pour éviter la contamination des conduites par un phénomène de “respiration”.
Nettoyage et Désinfection des Instruments
Un nettoyage rigoureux est essentiel pour éliminer les résidus organiques avant la désinfection ou la stérilisation. Les méthodes incluent :
- Nettoyage manuel : Utilisation d’une brosse avec un détergent adapté.
- Désinfection :
- Thermique : Par autoclave.
- Chimique : Avec des produits désinfectants spécifiques.
- Stérilisation :
- Chaleur sèche : À 160°C (120 min), 170°C (60 min) ou 180°C (30 min).
- Autoclave : À 134°C (2 atm, 3 min) ou 121°C (1 atm, 15 min).
Traitement des Instruments Rotatifs
Les contre-angles, pièces à main et turbines, souvent contaminés par la salive, le sang ou le pus, nécessitent une procédure spécifique :
- Faire fonctionner l’instrument à vide avec le spray pendant 10 secondes pour rincer les conduits.
- Nettoyer la surface externe à la brosse ou en autoclave.
- Appliquer un lubrifiant recommandé par le fabricant.
- Nettoyer les fibres optiques à l’alcool.
- Emballer et stériliser (autoclave ou chémiclave).
- Faire fonctionner à vide avant réutilisation.
Des autoclaves spécifiques pour instruments rotatifs permettent des cycles de stérilisation plus courts.
Conclusion
La prévention des infections au cabinet dentaire repose sur une approche globale combinant vaccination, respect des précautions universelles, utilisation d’équipements adaptés et formation continue du personnel. L’application rigoureuse de ces mesures garantit la sécurité des patients et des soignants, tout en permettant au chirurgien-dentiste de se concentrer sur des soins de qualité. Une vigilance constante face aux risques de contamination par le sang ou la salive est essentielle pour maintenir un environnement de travail sûr et efficace.
Voici une sélection de livres:
- Odontologie conservatrice et endodontie odontologie prothètique de Kazutoyo Yasukawa (2014) Broché
- Concepts cliniques en odontologie conservatrice
- L’endodontie de A à Z: Traitement et retraitement
- Guide clinique d’odontologie
- Guide d’odontologie pédiatrique, 3e édition: La clinique par la preuve
- La photographie en odontologie: Des bases fondamentales à la clinique : objectifs, matériel et conseils pratique



Leave a Reply