Immunosuppresseurs et Santé Bucco-Dentaire : Ce Que Vous Devez Absolument Savoir
Vous prenez des médicaments immunosuppresseurs suite à une greffe d’organe, pour traiter une maladie auto-immune ou inflammatoire ? Vous avez peut-être remarqué des changements dans votre bouche : gencives qui saignent davantage, aphtes récurrents, ou infections dentaires plus fréquentes. Vous n’êtes pas seul(e) : près de 60% des patients sous traitement immunosuppresseur rencontrent des complications bucco-dentaires au cours de leur traitement.
Les immunosuppresseurs sont des médicaments essentiels qui permettent de sauver des vies et d’améliorer la qualité de vie de millions de personnes. Cependant, en diminuant les défenses immunitaires de votre organisme, ils rendent votre bouche plus vulnérable aux infections, aux inflammations et à d’autres problèmes dentaires. La bonne nouvelle, c’est qu’avec une hygiène rigoureuse et un suivi adapté, vous pouvez préserver votre santé bucco-dentaire.
Dans cet article, nous allons explorer ensemble les effets des immunosuppresseurs sur votre bouche, les complications les plus fréquentes, et surtout les solutions concrètes pour maintenir un sourire sain malgré votre traitement. Que vous veniez de commencer votre traitement ou que vous le suiviez depuis des années, vous trouverez ici des conseils pratiques et rassurants pour prendre soin de vos dents et de vos gencives au quotidien.
Comprendre les Immunosuppresseurs et Leurs Effets sur la Bouche
Qu’est-ce qu’un Traitement Immunosuppresseur Exactement ?
Les immunosuppresseurs sont des médicaments conçus pour réduire l’activité de votre système immunitaire. Ils sont principalement prescrits dans trois situations : après une transplantation d’organe (rein, foie, cœur, poumon) pour éviter le rejet, dans le traitement de maladies auto-immunes comme le lupus ou la polyarthrite rhumatoïde, ou pour contrôler des maladies inflammatoires chroniques comme la maladie de Crohn.
Les molécules les plus couramment utilisées incluent la cyclosporine, le tacrolimus, l’azathioprine, le mycophénolate mofétil, et les corticostéroïdes à forte dose. Chacune agit différemment sur votre système immunitaire, mais toutes partagent un point commun : elles diminuent la capacité de votre corps à combattre les infections.
Pourquoi Votre Bouche Devient-Elle Plus Vulnérable ?
Votre cavité buccale héberge naturellement des millions de bactéries, virus et champignons. Dans des conditions normales, votre système immunitaire maintient un équilibre sain entre ces micro-organismes. Mais lorsque vous prenez des immunosuppresseurs, cet équilibre se fragilise.
Les conséquences sont multiples : les bactéries responsables des caries et des maladies des gencives prolifèrent plus facilement, les infections fongiques (comme le muguet buccal) trouvent un terrain favorable, et les petites blessures ou irritations guérissent plus lentement. Votre salive, première ligne de défense naturelle de votre bouche, peut également être affectée, rendant votre environnement buccal encore plus propice aux problèmes.
Les Complications Bucco-Dentaires les Plus Fréquentes
Les maladies des gencives arrivent en tête des complications. La gingivite (inflammation des gencives) et la parodontite (atteinte des tissus de soutien des dents) touchent jusqu’à 70% des patients sous immunosuppresseurs. Vos gencives peuvent apparaître rouges, gonflées, et saigner facilement lors du brossage.
Les infections fongiques, notamment la candidose buccale (muguet), se manifestent par des plaques blanchâtres sur la langue, les joues ou le palais. Ces infections sont 3 à 5 fois plus fréquentes chez les patients immunodéprimés. Les aphtes et ulcérations peuvent également devenir récurrents et plus longs à cicatriser.
Certains immunosuppresseurs, particulièrement la cyclosporine et les inhibiteurs de la calcineurine, provoquent un effet secondaire spécifique : l’hyperplasie gingivale. Il s’agit d’une augmentation anormale du volume des gencives qui peut recouvrir partiellement les dents et créer des poches favorisant l’accumulation de plaque dentaire.
Statistiques à Connaître
Les études montrent que les patients greffés ont 2 à 3 fois plus de risques de développer une maladie parodontale sévère dans les 5 années suivant la transplantation. La prévalence des infections buccales opportunistes atteint 30 à 40% chez les patients sous immunosuppresseurs chroniques. Enfin, le risque de développer certaines lésions précancéreuses de la bouche est également légèrement augmenté, d’où l’importance d’un suivi régulier.
Solutions et Traitements Adaptés pour Protéger Votre Santé Bucco-Dentaire
Solution 1 : Hygiène Bucco-Dentaire Renforcée et Personnalisée
Description : L’hygiène dentaire devient votre première ligne de défense lorsque vous prenez des immunosuppresseurs. Il ne s’agit plus simplement de se brosser les dents deux fois par jour, mais d’adopter une routine beaucoup plus rigoureuse et méthodique.
Votre brossage doit durer au minimum 3 minutes (contre 2 minutes habituellement recommandées), en utilisant une technique douce mais efficace. Les brosses à dents électriques avec capteur de pression sont particulièrement recommandées car elles permettent un nettoyage optimal sans traumatiser vos gencives fragilisées.
Avantages :
- Réduit significativement l’accumulation de plaque bactérienne
- Diminue le risque d’infections gingivales de 40 à 50%
- Permet de détecter rapidement tout changement anormal dans votre bouche
- Facile à mettre en place au quotidien
Limites : Demande de la discipline et du temps. Les premiers jours, vos gencives peuvent saigner davantage avant de s’améliorer. Certaines techniques (comme le fil dentaire) peuvent être difficiles à maîtriser au début.
Quand l’utiliser : Dès le début de votre traitement immunosuppresseur et tout au long de celui-ci, sans interruption.
💡 Produit recommandé pour votre hygiène quotidienne :
La Oral-B Genius X avec intelligence artificielle détecte les zones que vous négligez lors du brossage et vous guide en temps réel via une application mobile. Son capteur de pression protège vos gencives sensibilisées par le traitement immunosuppresseur.
(Lien affilié – nous percevons une petite commission sans surcoût pour vous)
Solution 2 : Bains de Bouche Antiseptiques sur Prescription
Description : Votre dentiste ou médecin pourra vous prescrire des bains de bouche antiseptiques spécifiques, généralement à base de chlorhexidine à 0,12% ou 0,20%. Ces solutions médicamenteuses réduisent la charge bactérienne de votre bouche et préviennent les infections.
Contrairement aux bains de bouche cosmétiques du commerce, ces produits ont une véritable action antimicrobienne prouvée scientifiquement. Ils sont particulièrement utiles après un détartrage, une extraction dentaire, ou lors de poussées inflammatoires gingivales.
Avantages :
- Efficacité prouvée contre les bactéries pathogènes
- Réduction rapide de l’inflammation gingivale (résultats visibles en 7 à 10 jours)
- Facile d’utilisation (2 fois par jour pendant 30 secondes)
- Peut prévenir les infections post-chirurgicales dentaires
Limites : Utilisation limitée dans le temps (généralement 2 à 3 semaines maximum) pour éviter une coloration temporaire des dents et de la langue. Peut altérer légèrement le goût pendant quelques heures. Ne doit pas remplacer le brossage, mais le compléter.
Quand l’utiliser : En cure de 2 à 3 semaines sur prescription médicale, particulièrement lors de phases d’inflammation aiguë ou après des soins dentaires.
Coût indicatif : 8€ à 15€ le flacon (partiellement remboursé sur prescription médicale).
Solution 3 : Détartrages Professionnels Rapprochés
Description : Les patients sous immunosuppresseurs doivent bénéficier de détartrages professionnels plus fréquents que la population générale. Alors que la norme est de 1 à 2 détartrages par an, votre dentiste vous recommandera probablement des séances tous les 3 à 4 mois.
Ces nettoyages professionnels éliminent le tartre qui s’accumule même avec une excellente hygiène domestique. Le tartre est une plaque bactérienne calcifiée impossible à retirer avec une brosse à dents, et qui constitue un réservoir permanent de bactéries pathogènes.
Avantages :
- Élimination complète du tartre supra et sous-gingival
- Permet un examen minutieux de vos gencives et de vos dents
- Réduit drastiquement le risque de parodontite
- Détection précoce de problèmes potentiels
Limites : Coût qui peut s’accumuler (3 à 4 séances par an). Certaines mutuelles ne remboursent qu’un seul détartrage annuel. Peut être inconfortable si vos gencives sont très sensibles.
Quand l’utiliser : Tous les 3 à 4 mois, en consultation programmée avec votre chirurgien-dentiste.
Coût indicatif : 28€ à 50€ par séance (variable selon les praticiens, partiellement remboursé par l’Assurance Maladie).
Solution 4 : Traitement Antifongique Préventif ou Curatif
Description : Les infections fongiques buccales, notamment à Candida albicans, sont fréquentes sous immunosuppresseurs. Votre médecin peut vous prescrire préventivement ou curativement des antifongiques locaux (bains de bouche, gel oral) ou systémiques (comprimés).
Les traitements locaux comme la nystatine ou le miconazole gel sont généralement suffisants pour les formes légères à modérées. Les formes plus sévères ou récurrentes nécessitent parfois des antifongiques oraux comme le fluconazole.
Avantages :
- Soulagement rapide des symptômes (3 à 5 jours)
- Prévention efficace des récidives en traitement préventif
- Amélioration du confort buccal et du goût
- Évite la propagation de l’infection
Limites : Nécessite une prescription médicale. Interactions médicamenteuses possibles avec certains immunosuppresseurs (notamment la cyclosporine et le tacrolimus). Goût désagréable de certaines formulations. Nécessité de poursuivre le traitement plusieurs jours après disparition des symptômes.
Quand l’utiliser : Dès l’apparition de signes de candidose (plaques blanchâtres, sensation de brûlure, perte du goût) ou en prévention selon l’avis de votre médecin.
Coût indicatif : 5€ à 30€ selon le traitement (généralement remboursé sur prescription).
Solution 5 : Adaptation de Votre Traitement Immunosuppresseur
Description : Dans certains cas, lorsque les complications bucco-dentaires sont sévères et récurrentes, votre médecin transplantologue ou spécialiste peut envisager d’ajuster votre traitement immunosuppresseur. Cela ne signifie pas l’arrêter, mais plutôt modifier les dosages ou changer de molécule.
Par exemple, si vous développez une hyperplasie gingivale importante sous cyclosporine, un passage au tacrolimus (qui provoque moins fréquemment cet effet) peut être envisagé. De même, une réduction progressive des doses de corticostéroïdes peut améliorer la cicatrisation et réduire les risques infectieux.
Avantages :
- Résolution possible de complications spécifiques (hyperplasie gingivale)
- Amélioration globale de la santé bucco-dentaire
- Maintien de l’efficacité immunosuppressive nécessaire
Limites : Décision complexe qui implique une coordination étroite entre votre dentiste, votre médecin traitant et votre spécialiste. Risques potentiels liés au changement de traitement (notamment risque de rejet pour les greffés). Ne peut être envisagé que cas par cas. Délai de plusieurs semaines avant amélioration.
Quand l’utiliser : Uniquement en dernier recours, après échec des mesures d’hygiène et traitements locaux, et toujours sous supervision médicale stricte.
Solution 6 : Irrigation Dentaire (Hydropulseur)
Description : L’utilisation quotidienne d’un hydropulseur (jet dentaire) complète efficacement votre routine d’hygiène. Cet appareil projette un jet d’eau pulsé qui nettoie les espaces interdentaires, les poches gingivales et masse délicatement les gencives.
Pour les patients sous immunosuppresseurs, l’hydropulseur présente un avantage majeur : il nettoie en profondeur sans traumatiser les tissus fragilisés, contrairement au fil dentaire qui peut parfois blesser des gencives sensibles.
Avantages :
- Nettoyage efficace des zones difficiles d’accès (entre les dents, autour des bridges)
- Massage gingival qui stimule la circulation et favorise la santé des gencives
- Particulièrement utile en cas d’hyperplasie gingivale
- Facile d’utilisation et agréable
- Réduit le saignement gingival de 30 à 40% après 2 semaines d’utilisation
Limites : Investissement initial (50€ à 150€). Nécessite un peu de pratique au début. Ne remplace pas le brossage ni le fil dentaire, mais les complète. Peut être salissant les premières utilisations.
Quand l’utiliser : Une fois par jour, idéalement le soir après le brossage.
Coût indicatif : 50€ à 150€ selon les modèles (non remboursé).
💡 Pour un nettoyage en profondeur optimal :
Le Waterpik Ultra Professional offre 10 réglages de pression pour s’adapter à la sensibilité de vos gencives. Son réservoir de 650ml permet un usage prolongé, idéal pour les patients nécessitant un soin particulier de leurs gencives fragilisées.
(Lien affilié – nous percevons une petite commission sans surcoût pour vous)
Prévention et Conseils Pratiques au Quotidien
Les 8 Habitudes Quotidiennes Essentielles
1. Brossage méthodique trois fois par jour
Idéalement après chaque repas principal, avec une brosse à dents souple ou électrique. Inclinez votre brosse à 45° par rapport à la gencive et effectuez de petits mouvements circulaires. N’oubliez aucune surface : faces externes, internes, et surfaces de mastication. Terminez par un brossage délicat de la langue pour éliminer les bactéries qui s’y accumulent.
2. Utilisation quotidienne du fil dentaire ou des brossettes interdentaires
Au moins une fois par jour, de préférence le soir avant le coucher. Le fil dentaire passe là où votre brosse ne peut pas aller. Si vos gencives saignent au début, c’est normal : continuez avec douceur, le saignement diminuera en quelques jours une fois l’inflammation réduite.
3. Hydratation constante tout au long de la journée
Buvez régulièrement de l’eau pour maintenir une bonne production de salive. Certains immunosuppresseurs peuvent provoquer une sécheresse buccale (xérostomie). La salive est votre meilleur allié naturel contre les bactéries : elle neutralise les acides, reminéralise l’émail et élimine les débris alimentaires.
4. Alimentation équilibrée et limitée en sucres
Privilégiez les aliments riches en calcium (produits laitiers, amandes, sardines), en vitamine C (agrumes, poivrons, brocolis) et en vitamine D. Limitez les sucres raffinés et les grignotages entre les repas qui favorisent l’acidité buccale et la prolifération bactérienne. Terminez vos repas par un morceau de fromage qui neutralise l’acidité.
5. Inspection quotidienne de votre bouche
Chaque jour, prenez 30 secondes devant un miroir pour examiner vos gencives, votre langue, vos joues et votre palais. Recherchez des rougeurs inhabituelles, des gonflements, des plaques blanches, des ulcérations ou des zones douloureuses. Plus vous détectez tôt un problème, plus il sera facile à traiter.
6. Évitement du tabac et limitation de l’alcool
Le tabac multiplie par 3 à 4 le risque de maladies parodontales et retarde considérablement la cicatrisation. L’alcool, surtout les alcools forts, irrite les muqueuses déjà fragilisées. Si vous fumez, c’est le moment idéal pour arrêter : votre médecin peut vous proposer un accompagnement adapté.
7. Protection contre les traumatismes buccaux
Évitez les aliments trop durs (fruits secs, bonbons durs, glaçons) qui peuvent blesser vos gencives ou casser vos dents. Si vous pratiquez un sport de contact, portez un protège-dents sur-mesure. Faites attention aux aliments trop chauds qui peuvent brûler une muqueuse déjà sensible.
8. Gestion du stress qui affecte votre bouche
Le stress chronique peut aggraver les problèmes bucco-dentaires en favorisant le bruxisme (grincement des dents) et en diminuant vos défenses immunitaires. Pratiquez des techniques de relaxation, assurez-vous d’un sommeil suffisant, et parlez à votre médecin si vous grincez des dents la nuit (une gouttière de protection peut être nécessaire).
Erreurs Courantes à Éviter Absolument
Négliger le brossage lorsque vos gencives saignent : C’est exactement le contraire qu’il faut faire ! Le saignement est un signe d’inflammation qui nécessite un nettoyage plus rigoureux, pas moins. Brossez plus doucement mais ne cessez jamais le brossage.
Utiliser des bains de bouche alcoolisés du commerce : L’alcool dessèche votre bouche et irrite vos muqueuses. Privilégiez les bains de bouche sans alcool, de préférence sur prescription médicale.
Reporter vos rendez-vous dentaires : Chaque mois de retard augmente les risques de complications. Respectez scrupuleusement le calendrier de suivi établi avec votre dentiste, même si vous n’avez aucun symptôme.
Automédication pour les douleurs dentaires : Ne prenez jamais d’anti-inflammatoires (ibuprofène, aspirine) sans avis médical. Certains peuvent interagir avec vos immunosuppresseurs ou masquer une infection nécessitant un traitement antibiotique.
Ignorer les petits problèmes : Un aphte qui persiste plus de 10 jours, un saignement inhabituel, une dent légèrement mobile… Ces signaux d’alerte doivent vous conduire rapidement chez votre dentiste. Ce qui semble mineur peut rapidement s’aggraver avec un système immunitaire affaibli.
Timeline Réaliste des Résultats
Semaine 1-2 : Adaptation à votre nouvelle routine d’hygiène renforcée. Vos gencives peuvent saigner davantage au début, c’est normal. Vous commencez à mieux connaître votre bouche grâce à l’inspection quotidienne.
Semaine 3-4 : Diminution progressive du saignement gingival. Vos gencives deviennent moins rouges et gonflées. Vous maîtrisez mieux les techniques de brossage et d’utilisation du fil dentaire.
Mois 2-3 : Amélioration visible de la santé gingivale. Disparition ou forte réduction des saignements spontanés. Vous ressentez une bouche plus propre et fraîche plus longtemps.
Mois 6 : Résultats significatifs mesurables lors de votre contrôle dentaire (réduction de la profondeur des poches parodontales, diminution de l’indice de plaque). Vos nouvelles habitudes sont devenues automatiques.
Au-delà d’un an : Stabilisation de votre santé bucco-dentaire. Maintien des acquis avec une vigilance constante. Les complications deviennent rares si vous respectez votre routine.
Quand Consulter un Professionnel en Urgence ?
Signes d’Alerte Nécessitant une Consultation Rapide
⚠️ Consultez votre dentiste dans les 24 à 48 heures si vous observez :
- Saignement gingival spontané (sans brossage) ou saignement qui ne s’arrête pas après 10 minutes
- Gonflement important d’une gencive, de la joue ou du visage, surtout s’il s’accompagne de douleur ou de fièvre
- Plaques blanches épaisses dans la bouche qui ne partent pas au grattage doux, signe probable de candidose
- Aphtes ou ulcérations qui persistent plus de 10 à 14 jours ou qui s’aggravent
- Mobilité dentaire nouvelle ou qui s’accentue rapidement
- Douleur dentaire intense qui ne cède pas avec les antalgiques habituels
- Mauvais goût persistant dans la bouche ou halitose soudaine et prononcée
- Difficulté à mastiquer ou à avaler liée à un problème dentaire ou gingival
- Fièvre accompagnée d’un problème bucco-dentaire (infection possible nécessitant antibiotiques)
Ces symptômes peuvent indiquer une infection bactérienne, fongique ou virale qui nécessite un traitement rapide, surtout avec votre système immunitaire affaibli.
Ce Que Votre Dentiste Fera Lors de la Consultation
Votre chirurgien-dentiste commencera par un examen clinique minutieux de toute votre cavité buccale : gencives, dents, langue, palais, joues internes. Il mesurera la profondeur des poches parodontales autour de chaque dent avec une sonde spéciale pour évaluer l’état de vos gencives.
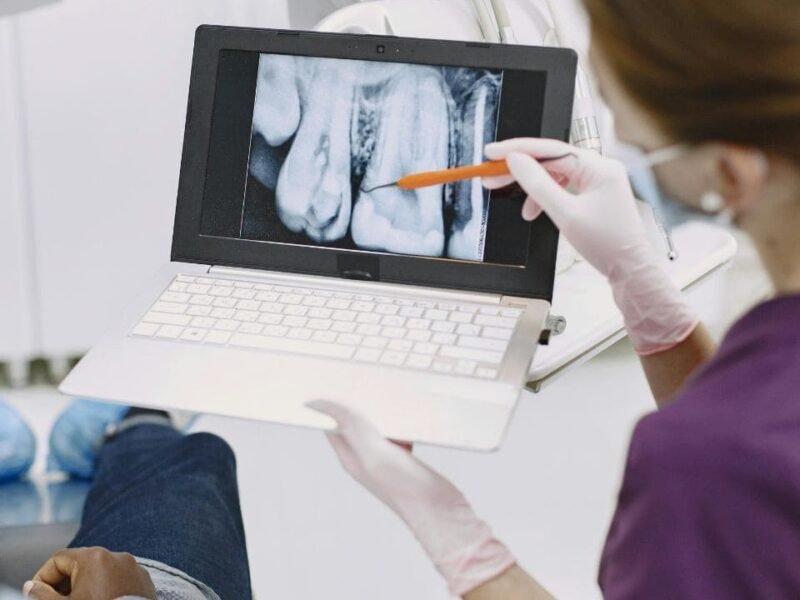
Des radiographies panoramiques ou rétro-alvéolaires pourront être réalisées pour détecter des problèmes invisibles à l’œil nu : caries débutantes, infections des racines, perte osseuse autour des dents. Ces examens sont indolores et essentiels pour un diagnostic complet.
Si une infection est suspectée, votre dentiste peut effectuer un prélèvement bactériologique ou fongique pour identifier précisément le germe responsable et adapter le traitement. Il vérifiera également l’absence de lésions suspectes qui nécessiteraient une biopsie.
En coordination avec votre médecin prescripteur, votre dentiste établira un plan de traitement personnalisé : soins conservateurs (détartrage, traitement de caries), prescriptions médicamenteuses (antibiotiques, antifongiques, bains de bouche), ou soins plus complexes si nécessaire. Il adaptera ses techniques et précautions à votre statut immunodéprimé.
Questions à Poser Lors de Votre Consultation
Pour optimiser votre rendez-vous, préparez ces questions essentielles :
“Compte tenu de mon traitement immunosuppresseur, à quelle fréquence dois-je venir pour un contrôle et un détartrage ?” Cela vous permettra d’établir un calendrier de suivi adapté à votre situation.
“Y a-t-il des produits d’hygiène dentaire spécifiques que vous me recommandez ?” Brosse à dents, dentifrice, bain de bouche : votre dentiste peut vous orienter vers les produits les plus adaptés.
“Comment reconnaître les signes précoces d’une complication pour consulter rapidement ?” Apprenez à identifier vous-même les situations nécessitant une consultation urgente.
“Mes médicaments immunosuppresseurs nécessitent-ils des précautions particulières avant des soins dentaires ?” Certaines interventions peuvent nécessiter une antibioprophylaxie ou une coordination avec votre médecin.
“Que faire en cas d’urgence dentaire le week-end ou la nuit ?” Obtenez les coordonnées du service de garde et les consignes à suivre.
Déroulement Type d’une Visite de Contrôle Trimestrielle
Votre rendez-vous commencera par un entretien de 5 minutes où vous décrirez d’éventuels problèmes survenus depuis la dernière visite : saignements, douleurs, aphtes, changements dans votre traitement immunosuppresseur. Mentionnez tout, même ce qui vous semble mineur.
Suit l’examen clinique complet (10 minutes) : inspection visuelle de toutes les muqueuses, palpation des ganglions du cou, sondage parodontal pour mesurer la santé de vos gencives. Votre dentiste note l’évolution par rapport aux visites précédentes.
Le détartrage professionnel (20 à 30 minutes) élimine le tartre accumulé au-dessus et légèrement sous la gencive. Cette étape peut être inconfortable mais reste généralement bien tolérée. Un polissage final lisse les surfaces dentaires pour retarder l’accumulation de nouvelle plaque.
En fin de séance, votre dentiste vous donne ses recommandations personnalisées : ajustements de votre technique de brossage, zones nécessitant plus d’attention, prescriptions si nécessaire. Il planifie la prochaine visite et reste disponible si des questions surgissent entre-temps.

Questions Fréquentes sur les Immunosuppresseurs et la Santé Dentaire
Puis-je faire soigner mes caries et faire des extractions dentaires sous immunosuppresseurs ?
Oui, absolument. Vous pouvez et devez faire soigner vos problèmes dentaires même sous traitement immunosuppresseur. Cependant, votre dentiste prendra des précautions spéciales : il coordonnera avec votre médecin pour vérifier vos analyses sanguines récentes, prescrira probablement une antibioprophylaxie avant l’intervention, et assurera un suivi post-opératoire plus rapproché. L’important est d’informer toujours votre dentiste de votre traitement et de ne jamais reporter des soins nécessaires par crainte.
L’hyperplasie gingivale causée par les immunosuppresseurs est-elle réversible ?
Partiellement. Si le gonflement gingival est modéré et récent, une hygiène bucco-dentaire irréprochable et des détartrages fréquents peuvent stabiliser ou légèrement améliorer la situation. Dans les cas plus sévères ou anciens, une gingivectomie (ablation chirurgicale de l’excès de gencive) peut être nécessaire. Cependant, tant que vous prenez le médicament responsable, le problème peut récidiver. Discutez avec votre médecin de la possibilité de modifier votre immunosuppresseur si l’hyperplasie vous gêne considérablement.
Dois-je prendre des antibiotiques avant chaque soin dentaire ?
Pas systématiquement, mais c’est votre médecin et votre dentiste qui décideront ensemble selon votre situation. L’antibioprophylaxie est généralement recommandée pour les interventions invasives (extractions, chirurgie parodontale, pose d’implants) chez les patients greffés ou fortement immunodéprimés. Pour un simple détartrage ou le traitement d’une carie, elle n’est pas toujours nécessaire. Chaque cas est unique : ne prenez jamais d’antibiotiques sans prescription médicale.
Le muguet buccal (candidose) va-t-il revenir systématiquement ?
Pas nécessairement. Si vous traitez correctement chaque épisode avec des antifongiques et que vous maintenez une hygiène buccale stricte, vous pouvez espacer ou même éviter les récidives. Certains patients nécessitent un traitement antifongique préventif à faible dose, surtout dans les premiers mois après une greffe ou lors d’augmentation des doses d’immunosuppresseurs. Discutez avec votre médecin d’une stratégie préventive si vous faites des récidives fréquentes (plus de 3 par an).
Puis-je utiliser des produits de blanchiment dentaire ?
La prudence est de mise. Les produits de blanchiment, même en vente libre, peuvent irriter des gencives déjà fragilisées et sensibilisées par votre traitement. Si vous souhaitez blanchir vos dents, consultez d’abord votre dentiste qui évaluera l’état de vos gencives et pourra vous proposer une méthode adaptée et supervisée. Évitez absolument l’automédication avec des produits agressifs trouvés sur internet. La priorité reste la santé de vos gencives avant l’esthétique.
Les implants dentaires sont-ils possibles sous immunosuppresseurs ?
Oui, mais avec des précautions supplémentaires. Les immunosuppresseurs peuvent ralentir l’ostéointégration (fusion de l’implant avec l’os) et augmenter le risque d’infection péri-implantaire. Cependant, de nombreux patients greffés bénéficient avec succès d’implants dentaires. Votre dentiste devra : évaluer précisément la qualité de votre os, coordonner étroitement avec votre médecin, adapter le protocole chirurgical, prescrire une antibioprophylaxie et assurer un suivi prolongé. Le taux de succès reste excellent avec une préparation adéquate.
Combien de temps après ma greffe puis-je reprendre les soins dentaires ?
Pour les soins dentaires non urgents, attendez généralement 3 à 6 mois après une greffe d’organe, le temps que vos doses d’immunosuppresseurs soient stabilisées et que votre état général se soit amélioré. Cependant, les urgences dentaires (infections, douleurs sévères) doivent être traitées immédiatement, quel que soit le délai post-greffe. Avant la greffe, il est fortement recommandé de faire un bilan dentaire complet et de traiter tous les foyers infectieux potentiels pour éviter les complications post-greffe.
Mes gencives saignent beaucoup lors du brossage, dois-je brosser moins fort ?
Brossez plus doucement, mais surtout ne diminuez pas la fréquence ! Le saignement indique une inflammation gingivale (gingivite) qui nécessite au contraire un brossage plus méticuleux. Utilisez une brosse à dents à poils souples ou extra-souples, adoptez un geste délicat et circulaire, et persévérez : dans 90% des cas, le saignement diminue puis disparaît en 1 à 2 semaines avec un brossage régulier et correct. Si le saignement persiste au-delà de 3 semaines malgré une hygiène rigoureuse, consultez votre dentiste.

Conclusion : Préserver Votre Sourire Malgré les Immunosuppresseurs
Vivre avec un traitement immunosuppresseur implique certes une vigilance accrue concernant votre santé bucco-dentaire, mais ne signifie en aucun cas renoncer à un sourire sain. Des milliers de patients greffés et immunodéprimés maintiennent une excellente santé buccale grâce à une hygiène rigoureuse et un suivi adapté.
Les 4 points essentiels à retenir :
- L’hygiène dentaire devient votre priorité absolue : brossage minutieux 3 fois par jour, fil dentaire quotidien, hydratation constante et surveillance régulière de votre bouche sont vos meilleures protections contre les complications.
- Le suivi professionnel rapproché est indispensable : consultez votre dentiste tous les 3 à 4 mois pour des détartrages et examens préventifs. Cette fréquence peut sembler contraignante, mais elle prévient des problèmes autrement bien plus graves et coûteux.
- Agissez rapidement au moindre symptôme inhabituel : plaques blanches, saignements spontanés, gonflements, aphtes persistants… Ne laissez jamais traîner un problème en espérant qu’il disparaisse seul. Votre système immunitaire affaibli ne vous laisse pas de marge d’erreur.
- La communication entre vos professionnels de santé est cruciale : votre dentiste, votre médecin transplantologue ou rhumatologue, et votre médecin traitant doivent travailler en équipe. N’hésitez jamais à mentionner vos immunosuppresseurs à chaque nouveau praticien.
Rappelez-vous que chaque effort quotidien compte. Ces quelques minutes supplémentaires consacrées à votre hygiène bucco-dentaire vous éviteront des infections potentiellement graves, des douleurs, des pertes dentaires et des complications qui pourraient même affecter votre greffe ou votre maladie sous-jacente.
Votre sourire mérite cette attention. Prenez rendez-vous dès aujourd’hui pour un bilan bucco-dentaire complet si vous venez de commencer un traitement immunosuppresseur, ou si votre dernier contrôle dentaire remonte à plus de 3 mois. Partagez également cet article avec d’autres patients ou proches concernés : ensemble, nous pouvons mieux sensibiliser à l’importance de la santé bucco-dentaire sous immunosuppresseurs.
💡 Complétez votre routine avec un kit de soins adapté :
Pour les patients nécessitant une attention particulière, le Kit 2-en-1 Hydropulseur + Brosse électrique offre une solution complète : nettoyage en profondeur par jet d’eau et brossage efficace dans un seul appareil économique. Idéal pour optimiser votre hygiène quotidienne.
(Lien affilié – nous percevons une petite commission sans surcoût pour vous)
N’oubliez jamais : vous n’êtes pas seul(e) dans cette démarche. Votre équipe médicale est là pour vous accompagner, vous conseiller et adapter les traitements à votre situation personnelle. La santé de votre bouche fait partie intégrante de votre santé générale, et elle mérite toute votre attention.
Note importante : Cet article a un but informatif et pédagogique. Il ne remplace en aucun cas l’avis personnalisé d’un professionnel de santé. Chaque patient sous immunosuppresseurs présente une situation unique nécessitant une prise en charge individualisée. Consultez toujours votre médecin traitant, votre spécialiste et votre chirurgien-dentiste pour toute question concernant votre traitement et votre santé bucco-dentaire. Ne modifiez jamais vos doses d’immunosuppresseurs sans avis médical, et ne commencez aucun traitement dentaire sans en informer votre équipe soignante.
Mots-clés : immunosuppresseur, santé bucco-dentaire, greffe organe, maladies auto-immunes, hyperplasie gingivale, candidose buccale, cyclosporine, tacrolimus, parodontite, gingivite, hygiène dentaire, soins dentaires, complications bucco-dentaires, muguet buccal, détartrage, brossage dentaire

Leave a Reply