Pathologies des Dents Temporaires et Permanentes Immatures : Guide Complet pour Comprendre et Agir Tôt
La santé bucco-dentaire de l’enfant est souvent sous-estimée, alors qu’elle conditionne directement le développement futur de la denture permanente. Caries, traumatismes, anomalies de structure : les pathologies dentaires pédiatriques sont nombreuses, parfois trompeuses dans leur présentation clinique, et toujours lourdes de conséquences si elles sont négligées.
En France, 30 % des enfants en âge scolaire présentent au moins une dent permanente cariée non soignée, et entre 20 et 30 % des enfants de 4 à 5 ans ont déjà une carie non traitée selon la HAS. Ces chiffres soulignent l’urgence d’une prise en charge précoce et d’une meilleure éducation des familles.

Ce guide, rédigé dans une visée à la fois clinique et accessible, fait le tour complet des pathologies bucco-dentaires de l’enfant : de la carie du nourrisson aux anomalies de structure de la dent permanente immature, en passant par les traumatismes et la MIH.
Pour les étudiants en odontologie souhaitant approfondir ces pathologies, le Guide d’odontologie pédiatrique, 3e édition et le Guide clinique d’odontologie constituent des références de première ligne. La plateforme ResiDentaire™ propose également des QCM de médecine dentaire pour consolider ses connaissances et préparer l’internat.
Pourquoi la Santé Dentaire de l’Enfant est un Enjeu de Santé Publique
Les pathologies bucco-dentaires de l’enfant ne se limitent pas à une simple gêne esthétique ou fonctionnelle. Non traitées, elles peuvent entraîner des douleurs chroniques, des troubles de la phonation, des malocclusions, voire des répercussions sur la croissance maxillo-faciale.
Les inégalités sociales jouent un rôle déterminant : 4 % des enfants de cadres en maternelle ont au moins une carie non soignée, contre 23 % des enfants d’ouvriers. Le programme M’T Dents de l’Assurance Maladie, qui prévoit des examens pris en charge à 100 % aux âges clés (6, 9, 12, 15 et 18 ans), représente un levier essentiel de prévention, encore trop peu utilisé dans certaines populations.
Une bonne hygiène débute dès la naissance. Les recommandations actuelles préconisent un brossage bimensuel dès l’apparition des premières dents, avec un dentifrice dosé en fluor adapté à l’âge.
Pathologies Carieuses des Dents Temporaires
Définition et mécanisme de la carie chez l’enfant
La maladie carieuse est une infection multifactorielle, transmissible et chronique. Elle résulte d’interactions entre des bactéries cariogènes (principalement Streptococcus mutans), des glucides fermentescibles, et la susceptibilité propre de l’hôte.
Chez l’enfant, une fenêtre d’infection particulièrement critique s’ouvre entre 18 et 36 mois. C’est à cet âge que les molaires temporaires font leur éruption, offrant des reliefs occlusaux propices à la rétention de plaque. Les habitudes parentales — goûter les aliments avant de les donner à l’enfant, embrasser sur la bouche — favorisent la transmission verticale des bactéries cariogènes.
Localisations et évolution typiques
Avant 5 ans, les caries se concentrent sur :
- les faces occlusales des molaires mandibulaires,
- les faces vestibulaires et palatines des incisives centrales maxillaires,
- les puits et fissures des molaires (zones difficiles à nettoyer).
Avec la croissance, les contacts proximaux s’établissent et les caries proximales deviennent plus fréquentes. Leur progression est plus rapide que celle des caries occlusales, avec une atteinte pulpaire souvent silencieuse.
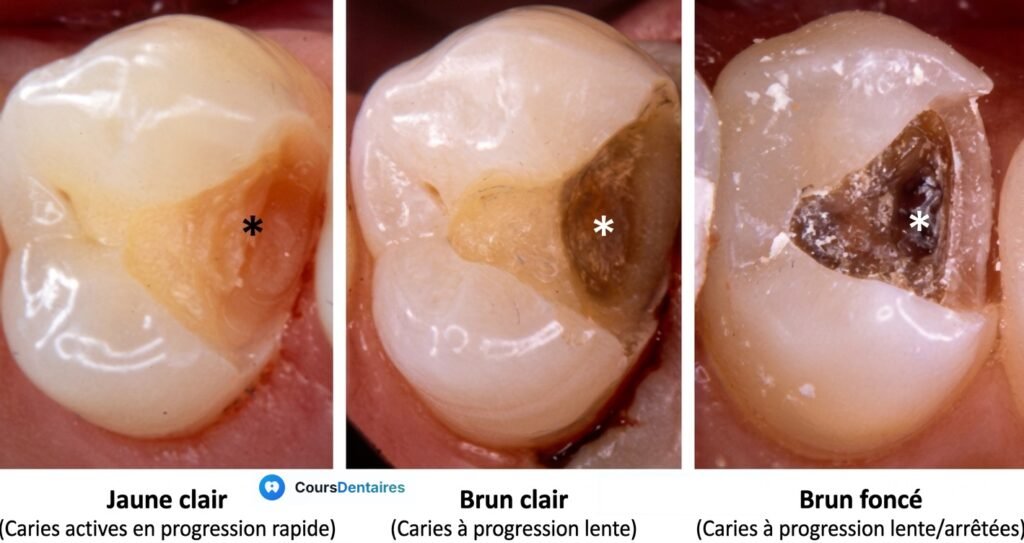
Carie active versus carie arrêtée
Deux formes s’opposent sur le plan clinique.
La carie évolutive (active) présente une dentine déminéralisée, de couleur jaune-brunâtre, facilement excavable. Elle progresse rapidement en profondeur et peut aboutir à une nécrose pulpaire sans que l’enfant ne se plaigne, car la densité des fibres nerveuses pulpaires est plus faible chez l’enfant.
La carie arrêtée (inactive) est rare. Elle se manifeste par une dentine dure, lisse, brillante, souvent foncée, associée à une rétraction pulpaire visible radiologiquement. Elle ne nécessite pas de traitement actif mais une surveillance régulière.
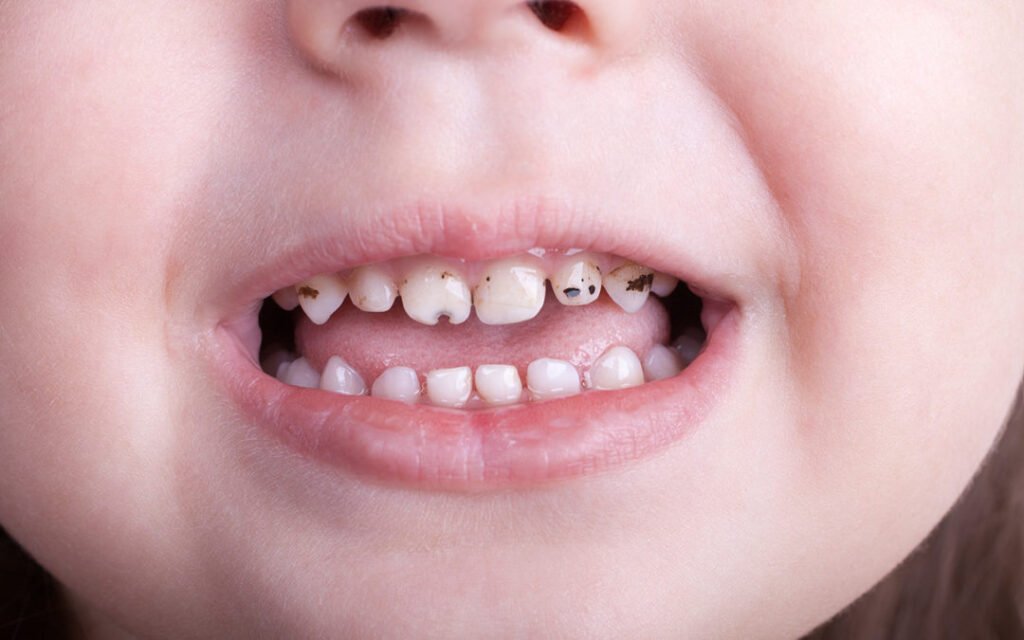
Le Syndrome du Biberon : une urgence pédiatrique méconnue
Le syndrome du biberon (ou Early Childhood Caries — ECC) est une polycarie rampante touchant les enfants dès 12 mois. Ses causes sont multiples et souvent associées :
- endormissement avec un biberon de lait sucré, jus de fruits, ou eau sucrée,
- utilisation prolongée d’une sucette trempée dans du miel ou du sirop,
- infection précoce à Streptococcus mutans transmise par la mère.
La destruction débute sur les faces vestibulaires et palatines des incisives supérieures, avec une mise à nu indolore de la dentine. Les incisives mandibulaires sont épargnées, protégées par la langue et la lèvre inférieure. En l’absence d’intervention, la destruction s’étend à toutes les dents au rythme de leur éruption.
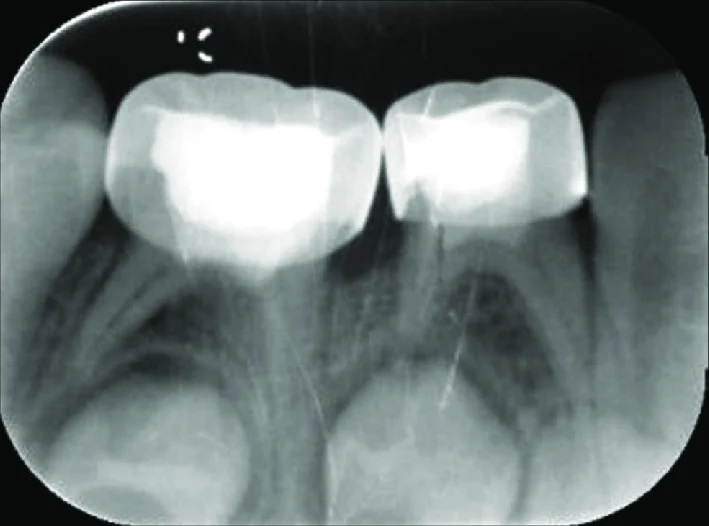
Le Syndrome du Septum
Le syndrome du septum est une ostéite alvéolaire du septum interdentaire, déclenchée par une irritation locale liée à un mauvais point de contact interdentaire. Il se manifeste par une douleur vive et localisable, exacerbée lors des repas, et soulagée par les antalgiques.
Cliniquement, la papille interdentaire est rouge, tuméfiée, congestive. Radiologiquement, on observe un épaississement ligamentaire discret. Ce syndrome doit être suspecté systématiquement en présence de caries proximales sur les molaires temporaires, quelle que soit l’apparence de la pulpe.
Pulpopathies et Parodontites Apicales chez l’Enfant
Pulpite et nécrose pulpaire
La pulpite de la dent temporaire est souvent peu douloureuse, voire silencieuse. La douleur aiguë et pulsatile, lorsqu’elle est présente, est difficile à distinguer du syndrome du septum.
La nécrose pulpaire est la complication la plus fréquente des caries non traitées. Elle est le plus souvent indolore, suivant l’atteinte pulpaire à bas bruit. Sur les dents pluriradiculées, la nécrose peut être partielle, avec coexistence d’une zone nécrosée et d’une zone encore inflammatoire.
Parodontites apicales : formes aiguë et chronique
La forme aiguë est une urgence : douleur spontanée et pulsatile, mobilité dentaire, adénopathie, fièvre et altération de l’état général. La radiographie peut être normale au stade débutant, rendant le diagnostic clinique primordial.
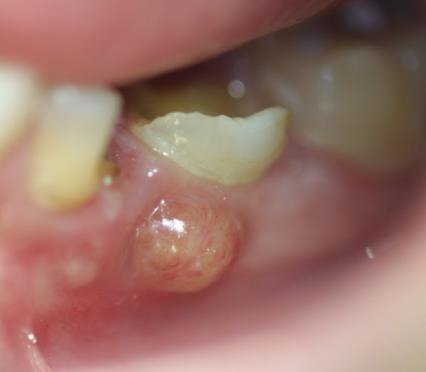
La forme chronique est plus sournoise : destruction coronaire importante, papilles hyperplasiques, parfois parulie (abcès gingival). Le diagnostic différentiel avec le syndrome du septum repose sur la radiologie, qui révèle une lyse osseuse interradiculaire.
Atteinte de la furcation
La zone de furcation des molaires temporaires est particulièrement vulnérable aux complications infectieuses, en raison de la proximité anatomique avec le germe de la dent permanente sous-jacente. Une lyse osseuse interradiculaire signe une atteinte sévère pouvant perturber le développement du germe successeur.
Anomalies Dentaires d’Origine Non Carieuse
Anomalies d’éruption
L’éruption peut être précoce (dents présentes à la naissance, à raison d’un cas pour 1 400 naissances) ou retardée (au-delà de 12 mois par rapport à la date normale). Ces anomalies peuvent être isolées ou associées à un syndrome général.
Les accidents de dentition sont fréquents : prurit gingival, péri-coronarite douloureuse, voire hyperthermie transitoire de 3 jours. Ces signes sont classiques et ne doivent pas conduire à des investigations excessives.
Anomalies de nombre
Les agénésies (absence de germe) touchent plus souvent la denture permanente que la temporaire. Une agénésie ou une fusion en denture temporaire augmente de 20 à 40 % le risque d’agénésie en denture définitive.
Les dents surnuméraires (hyperdontie) sont rares en denture temporaire. Elles sont souvent incluses, détectées radiologiquement lors d’un bilan de retard d’éruption. Le traitement est l’extraction préventive.
Anomalies de structure héréditaires et acquises
Amélogenèse imparfaite : toutes les dents sont atteintes, avec un émail insuffisant (forme hypoplasique) ou qualitatif défectueux (forme hypominéralisée). La transmission est autosomale dominante.
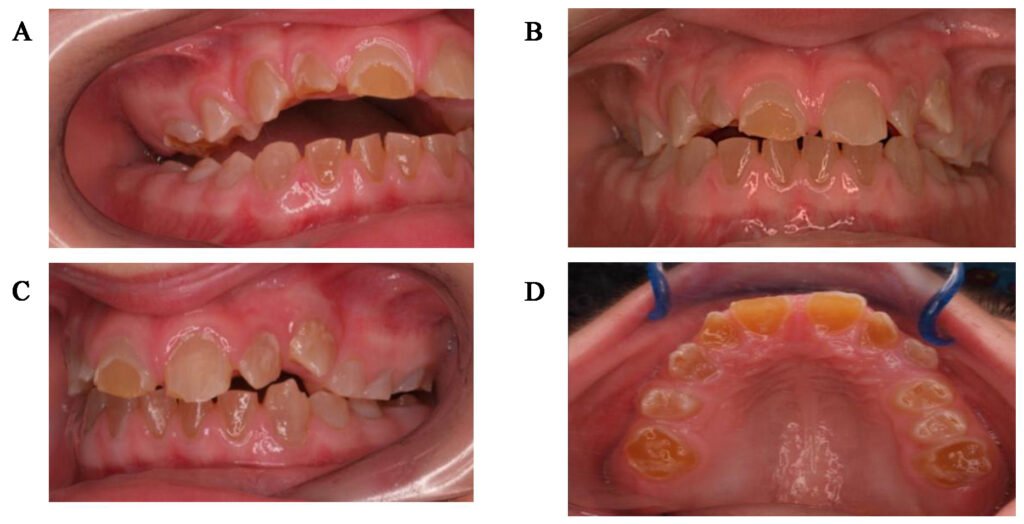
Dentinogénèse imparfaite (dysplasie de Capdepont) : dents brun-orangées, translucides, à usure rapide. Radiologiquement, on note une couronne globuleuse, des racines grêles et une oblitération pulpaire progressive.
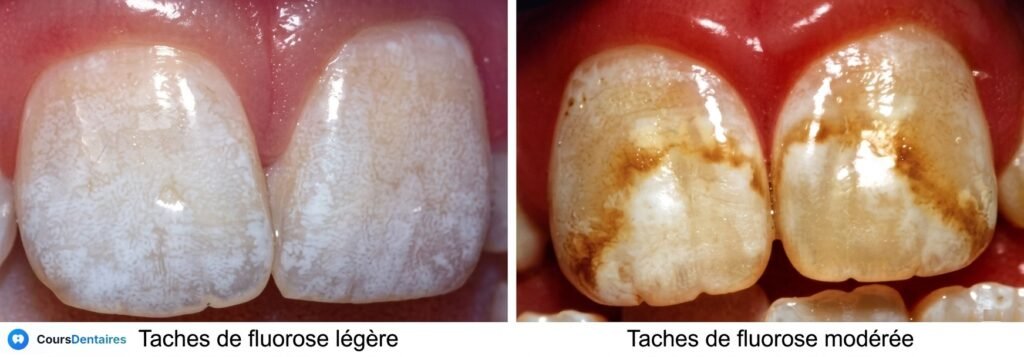
Fluorose : liée à un surdosage en fluor durant la minéralisation. Elle se traduit par des taches blanches crayeuses à brun foncé, avec un émail de résistance variable. Elle constitue une contre-indication relative aux traitements orthodontiques avancés.
Dyschromies acquises : les tétracyclines prises durant la grossesse ou dans la petite enfance produisent des bandes jaunes à brunes sur les dents en développement, selon la durée et la dose.
Traumatismes des Dents Temporaires et Permanentes Immatures
Contexte et fréquence
Les traumatismes dentaires de l’enfant sont intimement liés à l’apprentissage de la marche. Ils surviennent le plus souvent entre 18 mois et 4 ans, touchant principalement les incisives maxillaires. Les luxations et réintrusions sont les lésions les plus fréquemment observées à cet âge.
Les facteurs décisionnels de prise en charge incluent : l’âge et la coopération de l’enfant, le stade de résorption physiologique de la dent traumatisée, l’atteinte des tissus avoisinants et la nécessité de maintenir l’espace pour les dents permanentes.
Types de traumatismes et leur prise en charge
Intrusion (ingression) : résulte d’un choc de bas en haut sur le bloc incisif. La dent paraît absente dans la cavité buccale. La surveillance est la règle chez l’enfant de moins de 4 ans, en raison du risque de lésion du germe sous-jacent.
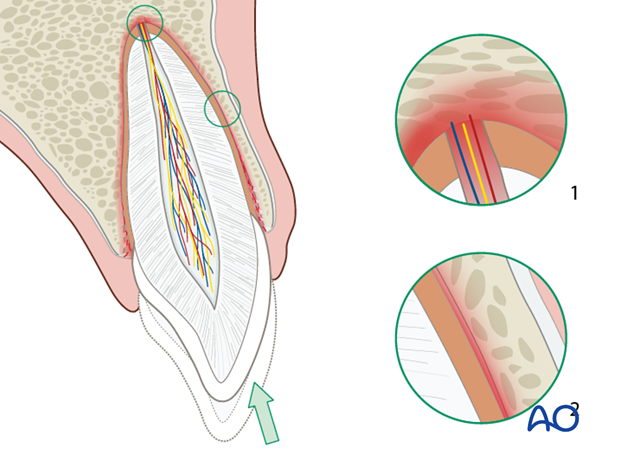
Luxation partielle : déplacement de la dent suite à un choc antéro-postérieur. La mobilité et la position de la dent guident la décision thérapeutique.
Fractures coronaires : rares sur les dents temporaires, elles sont rarement douloureuses sauf si la pulpe est exposée ou si le fragment irrite les tissus mous.
Luxation totale (avulsion) : contrairement aux dents permanentes, la réimplantation d’une dent temporaire avulsée n’est pas recommandée, en raison du risque d’ankylose et de dommage au germe sous-jacent.
Séquelles sur les dents permanentes
Tout traumatisme sévère d’une incisive temporaire peut affecter le germe de la dent permanente sous-jacente, à différents stades de son développement. Les séquelles possibles vont de simples taches d’émail (dyschromies) à des dilacérations corono-radiculaires compromettant l’éruption de la dent permanente.
Pathologies des Dents Permanentes Immatures (DPI)
Spécificités de la dent permanente immature
La dent permanente immature présente un apex ouvert, une dentine peu épaisse et des tubules dentinaires larges. Ces caractéristiques anatomiques la rendent particulièrement vulnérable à la carie et aux traumatismes, tout en lui conférant un potentiel de guérison pulpaire supérieur à celui de la dent mature.
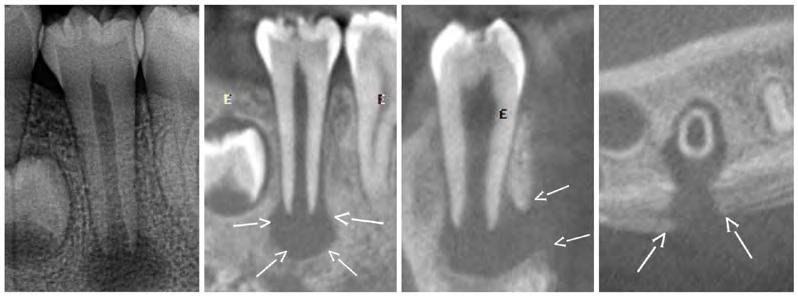
Carie à progression rapide
Chez les jeunes à risque carieux élevé, la progression de la carie se compte en semaines ou en mois, contre plusieurs années chez l’adulte. La réaction inflammatoire pulpaire est intense, souvent asymptomatique, et peut évoluer rapidement vers une nécrose si l’irritant n’est pas éliminé.
Les caries occlusales des premières molaires permanentes apparaissent très tôt après l’éruption. Les caries durant le traitement orthodontique, localisées sur les surfaces lisses cervicales, sont un signe d’alerte de carence d’hygiène. Un dentifrice reminéralisant comme le Biomed Calcimax (97 % naturel, sans SLES) peut compléter l’hygiène quotidienne chez ces patients.
Inflammation pulpaire réversible et irréversible
L’inflammation pulpaire réversible cède après élimination de l’irritant. Elle est souvent asymptomatique sur DPI, avec parfois une légère sensibilité au froid, transitoire.
L’inflammation pulpaire irréversible progresse rapidement vers la nécrose, sans que l’enfant n’exprime toujours de douleur. Lorsque des symptômes apparaissent (douleur spontanée, irradiée, lancinante), l’atteinte est souvent déjà avancée.
Nécrose et complications
La nécrose pulpaire arrête la croissance radiculaire et empêche la fermeture apicale. Les traitements endodontiques spécifiques aux DPI (apexification par MTA, revascularisation) visent à induire la complétion radiculaire avant toute restauration définitive. Les complications infectieuses (parodontites apicales aiguës) nécessitent une antibiothérapie et une surveillance post-urgence rigoureuse.
La MIH : Hypominéralisation Molaire-Incisive, la Pathologie de l’Émail Émergente
Définition et prévalence
La MIH (Hypominéralisation Molaire-Incisive) est une anomalie qualitative de l’émail affectant au moins une première molaire permanente, souvent associée à des opacités sur les incisives. Sa prévalence est estimée entre 10 et 20 % des enfants en Europe, ce qui en fait l’une des pathologies émergentes les plus préoccupantes en dentisterie pédiatrique.
Étiologie multifactorielle
Les causes restent partiellement débattues, mais plusieurs facteurs sont associés : infections néonatales, prise d’antibiotiques dans les premières années de vie, prématurité, exposition à certains perturbateurs endocriniens (dioxines dans le lait maternel). La MIH résulte d’une perturbation de la minéralisation durant la phase post-sécrétoire de l’amélogenèse.
Présentation clinique
L’émail des dents atteintes est d’épaisseur normale mais fragile. On observe des opacités délimitées, allant du blanc laiteux au brun-jaune, qui ne sont pas nécessairement symétriques. Ces zones hypominéralisées se fracturent facilement après éruption, exposant la dentine et favorisant une sensibilité douloureuse intense ainsi qu’une vulnérabilité accrue aux caries.
Diagnostic différentiel
La MIH doit être distinguée de l’amélogenèse imparfaite (toutes les dents sont atteintes), de la fluorose (distribution symétrique, liée à l’anamnèse), des lésions initiales de l’émail (localisées, non systémiques) et des hypoplasies post-infectieuses.
Prise en charge et difficultés thérapeutiques
La MIH pose des défis majeurs au praticien : hypersensibilité rendant les soins difficiles, mauvaise rétention des matériaux de restauration sur un émail fragile, risque élevé de reprise carieuse. Une approche préventive renforcée (scellement des sillons, application de vernis fluoré, reminéralisation) doit être débutée dès l’éruption des molaires concernées.
Quelle Solution Vous Convient le Mieux ? Comparatif des Principales Pathologies Pédiatriques et Prises en Charge
Voici un tableau synthétique pour orienter rapidement le lecteur — professionnel ou parent — dans la compréhension des grandes pathologies pédiatriques et de leur prise en charge.
| Critère | Carie active | Syndrome du biberon | MIH | Traumatisme | Anomalie de structure |
|---|---|---|---|---|---|
| Âge de survenue | Dès 18 mois | 12–36 mois | Dès 6 ans | 18 mois–4 ans | Variable |
| Dents touchées | Molaires, incisives | Incisives sup. surtout | 1res molaires ± incisives | Incisives sup. | Variable selon le type |
| Douleur | Tardive ou absente | Absente (indolore) | Hypersensibilité intense | Immédiate | Rare |
| Progression | Rapide | Très rapide (rampante) | Stable mais fragile | Selon le type | Fixée à la formation |
| Prévention | Fluorure, hygiène | Sevrage biberon, hygiène | Surveillance précoce | Sécurisation | Conseil génétique |
| Traitement | Obturation, pulpectomie | Restaurations multiples | Scellement, restauration | Surveillance, extraction | Prothèse, composite |
| Risque sur la dent permanente | Élevé si furcation atteinte | Élevé | Moyen | Élevé (dilacération) | Variable |
| Urgence clinique | Oui si abcès | Oui | Non | Oui | Non |
Erreurs Fréquentes à Éviter en Pédodontie
1. Négliger une dent temporaire “parce qu’elle va tomber de toute façon”
C’est l’erreur la plus répandue chez les parents, et parfois chez certains soignants. Une dent temporaire infectée peut contaminer le germe de la dent permanente sous-jacente, entraîner des retards ou des anomalies d’éruption, ou déclencher une cellulite cervicofaciale chez un jeune enfant immunologiquement immature.
Bonne pratique : traiter toute dent temporaire présentant une pathologie pulpaire ou parodontale active, sauf si sa résorption physiologique est imminente (moins de 12 mois).
2. Attendre la douleur pour consulter
La carie de l’enfant, et a fortiori la nécrose pulpaire, est souvent silencieuse. Attendre que l’enfant se plaigne revient souvent à attendre une complication aiguë (abcès, cellulite). La densité de fibres nerveuses pulpaires est plus faible chez l’enfant, ce qui explique ce silence clinique trompeur.
Bonne pratique : imposer des bilans radiographiques réguliers (rythme adapté au risque carieux) et des examens cliniques semestriels dès l’âge de 12 à 18 mois.
3. Sous-estimer le syndrome du biberon
De nombreux parents ignorent que le biberon nocturne de lait, de jus ou d’eau sucrée constitue un facteur carieux majeur. Le liquide stagne autour des incisives maxillaires pendant des heures, créant un milieu idéal pour Streptococcus mutans.
Bonne pratique : supprimer le biberon nocturne sucré dès 12 mois, ou le remplacer par de l’eau pure. Informer les parents dès la première consultation post-natale.
4. Omettre le diagnostic de MIH
La MIH est encore sous-diagnostiquée, souvent confondue avec une fluorose ou des hypoplasies post-infectieuses. Un diagnostic erroné conduit à une prise en charge inadaptée et à un échec thérapeutique prévisible.
Bonne pratique : examiner systématiquement les premières molaires permanentes dès leur éruption complète (vers 6–7 ans) à la recherche d’opacités délimitées, en suivant les critères de l’EAPD (European Academy of Paediatric Dentistry).
5. Ne pas évaluer l’impact du traumatisme sur le germe sous-jacent
Après un traumatisme d’incisive temporaire chez un enfant de 2 ans, certains praticiens se concentrent uniquement sur la dent atteinte sans rechercher de signes de lésion sur le germe de la dent permanente. Une intrusion profonde peut compromettre définitivement l’émail ou la forme radiculaire de la dent de remplacement.
Bonne pratique : réaliser systématiquement une radiographie rétroalvéolaire après tout traumatisme sévère, et programmer un suivi radiographique à 6 mois et 1 an pour surveiller l’évolution du germe.
6. Ne pas impliquer les parents dans le plan de prévention
Un enfant ne peut pas assurer seul son hygiène bucco-dentaire avant l’âge de 8 à 10 ans. Déléguer entièrement le brossage à l’enfant dès 3 ou 4 ans est une erreur fréquente qui conduit à une hygiène insuffisante.
Bonne pratique : superviser le brossage jusqu’à 8–10 ans et montrer aux parents la technique adaptée. La brosse à dents électrique Oral-B Pro 3, avec son minuteur intégré et ses oscillo-rotations douces, peut faciliter le brossage chez les enfants plus grands.
Cas Cliniques Commentés
Cas clinique 1 : Syndrome du biberon chez un enfant de 2 ans et demi
Présentation du patient : Mathis, 2 ans et demi, est amené aux urgences pédodontiques par sa mère. Aucune consultation dentaire n’avait eu lieu auparavant. La mère signale que l’enfant s’endort chaque soir avec un biberon de lait sucré. À l’examen, on constate une destruction coronaire quasi totale des quatre incisives centrales maxillaires, avec une dentine exposée et légèrement brunâtre, sans douleur spontanée. Les molaires temporaires supérieures sont indemnes.
Problématique identifiée : Syndrome du biberon évolué, avec atteinte probable de la pulpe des incisives. Risque d’extension aux premières molaires temporaires si le facteur étiologique n’est pas supprimé.
Prise en charge : Bilan radiographique complet. En fonction de l’état pulpaire, restauration ou pulpectomie des incisives. Sevrage immédiat du biberon nocturne sucré. Éducation parentale à l’hygiène bucco-dentaire. Mise en place d’un suivi semestriel.
Résultat attendu : Stabilisation de la maladie carieuse après suppression du facteur déclenchant. Les incisives seront remplacées naturellement vers 6–7 ans, sans séquelles sur les dents permanentes si la prise en charge préserve les germes sous-jacents.
Point clé : Ce cas illustre la rapidité de progression du syndrome du biberon et la nécessité d’une consultation dentaire dès l’apparition des premières dents de lait.
Cas clinique 2 : MIH sévère chez une fillette de 7 ans
Présentation du patient : Inès, 7 ans, est adressée pour des taches sur les dents. Les parents rapportent une hypersensibilité dentaire intense au froid et lors du brossage depuis l’éruption des premières molaires. À l’examen, les quatre premières molaires permanentes présentent des opacités délimitées jaune-brun avec perte partielle de l’émail sur les faces occlusales des molaires supérieures. Les incisives centrales maxillaires présentent des opacités blanches délimitées.
Problématique identifiée : MIH sévère des quatre premières molaires permanentes et hypominéralisation des incisives centrales. Risque carieux élevé et détresse fonctionnelle liée à l’hypersensibilité.
Prise en charge : Pose de vernis fluoré sur toutes les zones exposées. Scellement des fissures sur les molaires dont l’émail périphérique est sain. Restauration des zones effondrées au composite. Dentifrice ultra-doux. Suivi tous les 3 mois. Le Sensodyne Sensibilité & Gencives peut être envisagé dès l’âge approprié pour contrôler l’hypersensibilité au quotidien.
Résultat attendu : Contrôle de l’hypersensibilité, prévention de la progression carieuse, amélioration du confort lors des soins et à domicile.
Point clé : La MIH n’est pas une carie, mais elle expose à un risque carieux élevé. Son dépistage précoce, dès l’éruption des premières molaires permanentes, est indispensable.
Cas clinique 3 : Traumatisme d’incisive temporaire et séquelle sur la dent permanente
Présentation du patient : Léo, 2 ans, chute lors de l’apprentissage de la marche et percute un coin de table. L’incisive centrale maxillaire gauche est introuvable dans la cavité buccale. À la radiographie rétroalvéolaire, la dent est visualisée intrudée profondément dans le massif osseux, à proximité immédiate du germe de la dent permanente.
Problématique identifiée : Intrusion sévère de la dent 61, avec risque de lésion du germe de la dent 21 en cours de développement.
Prise en charge : Abstention thérapeutique concernant la dent intrudée (réémergence spontanée attendue en 3 à 6 mois). Surveillance clinique mensuelle et radiographique à 6 mois et 1 an. Information des parents sur les signes d’alarme : abcès, décoloration de la dent voisine, retard de réémergence.
Résultat attendu : Dans la majorité des cas, la dent réémergence spontanément. À 8 ans, un bilan de la dent 21 révèle une opacité de l’émail localisée (séquelle mineure) sans incidence fonctionnelle.
Point clé : Tout traumatisme sévère d’une dent temporaire doit s’accompagner d’une évaluation du germe sous-jacent et d’un suivi à long terme.
Foire Aux Questions (FAQ)
À quel âge faut-il amener son enfant chez le dentiste pour la première fois ?
La recommandation de la HAS est de consulter dès l’apparition des premières dents de lait, soit vers 6 mois. En pratique, une première consultation avant 12 mois est idéale. Elle permet d’évaluer le risque carieux, d’éduquer les parents à l’hygiène et d’instaurer une relation de confiance avec l’enfant avant qu’apparaissent les premiers soins nécessaires.
Les dents de lait cariées doivent-elles vraiment être soignées ?
Absolument. Une dent temporaire infectée peut endommager le germe de la dent permanente sous-jacente, provoquer des douleurs chroniques, des troubles de l’alimentation et de la phonation, voire déclencher une cellulite cervicofaciale. Soigner les dents de lait n’est pas optionnel : c’est une nécessité clinique.
Comment prévenir le syndrome du biberon chez mon bébé ?
La prévention repose sur trois axes. Premièrement, ne jamais laisser l’enfant s’endormir avec un biberon de lait sucré, de jus de fruits ou d’eau aromatisée. Deuxièmement, proposer uniquement de l’eau pure si l’enfant a besoin d’un biberon pour s’endormir. Troisièmement, commencer le brossage dès l’apparition de la première dent, avec un dentifrice adapté à l’âge (500 ppm de fluor, taille d’un grain de riz).
Mon enfant a des taches marron sur ses molaires définitives. Est-ce une carie ou de la MIH ?
Ces deux pathologies peuvent se ressembler visuellement, mais elles ont des origines et des prises en charge différentes. La MIH se caractérise par des opacités délimitées, souvent asymétriques, présentes dès l’éruption de la dent, avec une hypersensibilité marquée. La carie, elle, apparaît progressivement sur une dent initialement saine. Seul un examen clinique et radiographique par un chirurgien-dentiste permettra de trancher.
Les traumatismes des dents de lait ont-ils des conséquences sur les dents définitives ?
Oui, et de manière significative. Une intrusion profonde, en particulier chez un enfant de moins de 3 ans, peut perturber la minéralisation ou la morphologie du germe sous-jacent. Les séquelles vont de simples taches d’émail à une dilacération corono-radiculaire qui empêche l’éruption normale de la dent définitive. C’est pourquoi tout traumatisme sévère doit être suivi radiographiquement sur plusieurs années.
Qu’est-ce que la MIH et comment est-elle traitée ?
La MIH est une anomalie de l’émail touchant entre 10 et 20 % des enfants en Europe. L’émail formé est d’épaisseur normale mais de mauvaise qualité, fragile et sensible. Il n’existe pas de traitement curatif de la MIH elle-même : la prise en charge est centrée sur la prévention des caries (vernis fluoré, scellement des fissures), le contrôle de l’hypersensibilité et la restauration des zones effondrées. Dans les cas sévères, une couronne pédiatrique peut être posée pour protéger la dent jusqu’à l’âge adulte.
Comment brosser les dents d’un jeune enfant efficacement ?
Jusqu’à 2–3 ans, le brossage est intégralement réalisé par l’adulte, avec une brosse souple à petite tête et un dentifrice à 500 ppm de fluor (taille d’un grain de riz). De 3 à 6 ans, l’enfant peut participer, mais le contrôle parental reste indispensable. À partir de 6 ans, l’enfant peut brosser seul avec supervision. Une brosse à dents électrique avec minuteur intégré peut aider à atteindre les 2 minutes recommandées et améliorer l’efficacité du brossage.
Quels signes doivent alerter et pousser à consulter en urgence ?
Consultez rapidement si votre enfant présente une douleur dentaire spontanée ou nocturne, un gonflement du visage ou du cou, une fièvre associée à une douleur dentaire, une dent déplacée ou avulsée suite à un choc, ou encore une dent qui change de couleur (gris, brun) après un traumatisme. Ces signes peuvent indiquer une infection ou une complication sérieuse nécessitant une prise en charge sans délai.
Conclusion : Agir Tôt, Agir Juste
Les pathologies dentaires de l’enfant constituent un champ clinique à part entière, avec ses propres spécificités diagnostiques et thérapeutiques. La dent temporaire, loin d’être négligeable, est le garant de l’espace, de la fonction et du développement des dents définitives. La dent permanente immature, avec son apex ouvert et sa dentine fine, doit être protégée avec une vigilance accrue.
Les clés d’une bonne santé bucco-dentaire pédiatrique tiennent en quelques principes fondamentaux : consultation précoce, prévention active, éducation parentale et suivi régulier. Les programmes de santé publique comme M’T Dents vont dans ce sens, mais la réussite dépend en grande partie de l’implication des familles.
Pour les étudiants en odontologie souhaitant approfondir ces pathologies, le Guide d’odontologie pédiatrique, 3e édition et le Guide clinique d’odontologie constituent des références de première ligne. La plateforme ResiDentaire™ propose également des QCM de médecine dentaire pour consolider ses connaissances et préparer l’internat.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply