Douleur après plombage : est-ce normal et que faire ?
Douleur après plombage : est-ce normal et que faire ?
Vous venez de sortir du cabinet dentaire après la pose d’un plombage, et voilà qu’une douleur désagréable s’installe. Votre première réaction ? L’inquiétude. Est-ce normal d’avoir mal après un plombage ? Faut-il s’alarmer ou patienter ? Cette situation concerne près de 40% des patients ayant reçu une obturation dentaire récente, et la confusion règne souvent autour de ce qui relève du processus de guérison normal et ce qui nécessite une consultation rapide.
La douleur après un plombage peut être déconcertante, surtout si vous pensiez que le traitement allait justement soulager votre inconfort. Rassurez-vous : dans la grande majorité des cas, une sensibilité temporaire est parfaitement normale et attendue. Votre dent vient de subir une intervention, et elle a besoin de temps pour s’adapter à sa nouvelle restauration. Cependant, certains types de douleurs méritent une attention particulière.
Dans cet article complet, nous allons vous expliquer pourquoi une douleur peut survenir après la pose d’un plombage, comment distinguer une sensibilité normale d’un problème nécessitant une intervention, quelles solutions existent pour soulager votre inconfort, et surtout, quand il devient nécessaire de recontacter votre dentiste. Vous découvrirez également des conseils pratiques pour favoriser une guérison rapide et éviter les complications. Objectif : vous donner toutes les clés pour comprendre ce qui se passe dans votre bouche et retrouver votre sérénité.

Comprendre la douleur après plombage : ce qui se passe vraiment
Qu’est-ce qu’une douleur post-plombage exactement ?
La douleur après plombage, médicalement appelée sensibilité post-opératoire, désigne tout inconfort, gêne ou douleur ressentie dans la dent traitée ou les tissus environnants suite à la pose d’une obturation dentaire. Cette sensation peut prendre différentes formes : une sensibilité au chaud ou au froid, une douleur à la mastication, un élancement spontané, ou encore une gêne diffuse dans la zone traitée.
Il est essentiel de comprendre que votre dent a subi une petite « agression contrôlée » pendant le traitement. Le dentiste a dû retirer le tissu carié, préparer la cavité, parfois approcher très près du nerf dentaire (la pulpe), puis placer un matériau étranger dans votre dent. Cette intervention, bien que bénéfique, génère inévitablement une inflammation temporaire des tissus dentaires.
La bonne nouvelle ? Dans 80 à 90% des cas, cette sensibilité est temporaire et disparaît spontanément dans les jours ou semaines suivant l’intervention. Votre dent traverse simplement une phase d’adaptation à sa nouvelle restauration.
Pourquoi une douleur apparaît-elle après un plombage ?
Plusieurs facteurs expliquent l’apparition d’une douleur post-plombage, et comprendre ces mécanismes vous aidera à mieux appréhender votre situation :
1. L’inflammation pulpaire Lors du fraisage de la dent, même avec toutes les précautions possibles, le nerf dentaire (pulpe) peut être irrité par la chaleur, les vibrations et la proximité de l’intervention. Cette irritation provoque une inflammation temporaire appelée pulpite réversible. La pulpe devient alors hypersensible aux stimuli extérieurs.
2. La profondeur de la carie Plus la carie était profonde et proche du nerf, plus le risque de sensibilité post-opératoire augmente. Si votre dentiste a dû retirer beaucoup de tissu carié, la fine couche de dentine restante protège moins bien la pulpe, ce qui explique une sensibilité accrue.
3. La réaction aux matériaux Les matériaux composites modernes utilisés pour les plombages esthétiques subissent une polymérisation (durcissement) par lumière qui peut générer une légère contraction. Cette rétraction, bien que minime, crée parfois des micro-tensions dans la dent, source de sensibilité temporaire.
4. L’occlusion mal ajustée Si le plombage est légèrement trop haut, il provoque un contact prématuré lors de la mastication. Ce surcontact traumatise le ligament qui entoure la racine dentaire (ligament parodontal), créant une douleur à la pression qui peut persister tant que l’ajustement n’est pas fait.
5. La sensibilité des tissus gingivaux L’utilisation d’instruments près de la gencive, la pose d’une digue (champ opératoire en caoutchouc) ou l’injection d’anesthésique peuvent irriter temporairement les tissus mous environnants, provoquant une gêne de quelques jours.
Les différents types de douleurs et leur signification
Toutes les douleurs post-plombage ne sont pas équivalentes. Identifier le type de douleur que vous ressentez aide à évaluer si elle relève du processus normal de guérison :
- Sensibilité au froid : Très fréquente et généralement bénigne, elle s’estompe progressivement sur 2-4 semaines
- Sensibilité au chaud : Plus préoccupante, elle peut indiquer une inflammation pulpaire plus sérieuse nécessitant surveillance
- Douleur à la mastication : Souvent liée à une occlusion mal ajustée, facilement corrigible par votre dentiste
- Douleur spontanée : Élancement qui survient sans stimulation, pouvant signaler une complication nécessitant consultation
- Douleur lancinante nocturne : Signal d’alarme pouvant indiquer une pulpite irréversible ou une infection

Combien de temps dure normalement cette sensibilité ?
La timeline de guérison varie selon plusieurs facteurs, mais voici ce à quoi vous pouvez généralement vous attendre :
Jours 1-3 : Sensibilité maximale, surtout aux changements de température. C’est le pic inflammatoire normal. Une légère gêne à la mastication est fréquente.
Semaine 1 : Amélioration progressive de la sensibilité. Les douleurs spontanées devraient diminuer significativement. La gencive retrouve son aspect normal.
Semaines 2-4 : La sensibilité au froid diminue nettement. Vous devriez pouvoir manger normalement sans inconfort majeur. La dent « s’habitue » à sa restauration.
Mois 2-3 : Dans certains cas, notamment pour les plombages très profonds, une sensibilité résiduelle légère peut persister jusqu’à 2-3 mois. Elle doit cependant être en constante diminution.
Au-delà de 3 mois : Si la douleur persiste ou s’intensifie après 3 mois, une consultation est nécessaire pour vérifier l’intégrité de la restauration et la santé de la pulpe dentaire.
Solutions et traitements pour soulager la douleur
Solution 1 : Gestion médicamenteuse de la douleur
Description : L’utilisation d’antalgiques en vente libre constitue la première ligne de traitement pour gérer l’inconfort post-plombage. Les anti-inflammatoires non stéroïdiens (AINS) comme l’ibuprofène sont particulièrement efficaces car ils agissent à la fois sur la douleur et sur l’inflammation sous-jacente.
Avantages :
- Soulagement rapide et efficace de la douleur légère à modérée
- Action anti-inflammatoire qui favorise la guérison
- Disponible sans ordonnance en pharmacie
- Permet de maintenir vos activités quotidiennes normalement
Limites : Les médicaments ne traitent que le symptôme, pas la cause sous-jacente. Certaines personnes présentent des contre-indications aux AINS (problèmes gastriques, prise d’anticoagulants). Ne pas dépasser la durée recommandée (5-7 jours maximum sans avis médical).
Posologie recommandée : Ibuprofène 400mg toutes les 6-8 heures, ou paracétamol 1000mg toutes les 6 heures, sans dépasser les doses maximales quotidiennes. Toujours prendre avec de la nourriture pour protéger l’estomac.
Coût indicatif : 3€ – 8€ pour un traitement de quelques jours
Solution 2 : Application de froid localisé
Description : L’application externe de glace ou de compresses froides sur la joue, à proximité de la dent douloureuse, aide à réduire l’inflammation et engourdit temporairement la zone, procurant un soulagement immédiat.
Avantages :
- Méthode naturelle sans médicament
- Réduit efficacement l’inflammation et l’œdème
- Procure un effet anesthésiant temporaire
- Peut être répétée plusieurs fois par jour sans risque
- Solution économique et accessible à tous
Limites : Effet temporaire nécessitant des applications répétées. Ne doit jamais être appliqué directement sur la peau (risque de brûlure par le froid). N’agit que sur les symptômes, pas sur la cause profonde.
Technique d’application : Envelopper des glaçons dans un linge fin ou utiliser une poche de gel froid. Appliquer sur la joue pendant 15-20 minutes, puis faire une pause de 15 minutes. Répéter 3-4 fois par jour, surtout dans les 48 premières heures.
Coût indicatif : Gratuit (glaçons) ou 5€-15€ pour une poche de gel réutilisable
Solution 3 : Adaptation alimentaire temporaire
Description : Modifier votre alimentation pendant la période de guérison permet de minimiser les stimuli douloureux et de favoriser une récupération plus rapide. Cette approche consiste à privilégier certains aliments et à en éviter d’autres temporairement.
Aliments à privilégier :
- Nourriture tiède (ni chaude, ni froide)
- Texture molle : purées, soupes, yaourts, compotes
- Aliments non acides pour éviter l’irritation
- Mastication du côté opposé à la dent traitée
Aliments à éviter temporairement :
- Boissons très chaudes ou glacées
- Aliments durs ou croquants (noix, bonbons durs, glace)
- Aliments collants (caramel, chewing-gum)
- Aliments acides (agrumes, vinaigre, tomates)
- Sucres concentrés qui peuvent augmenter la sensibilité
Avantages :
- Réduit considérablement les déclencheurs de douleur
- Protège la nouvelle restauration pendant la phase critique
- Permet une guérison plus confortable
- Approche préventive sans effet secondaire
Limites : Nécessite une certaine discipline alimentaire pendant 1-2 semaines. Peut être contraignant socialement lors des repas partagés.
Durée recommandée : 1-2 semaines, puis réintroduction progressive des aliments selon votre confort

Solution 4 : Bains de bouche apaisants
Description : Les rinçages buccaux avec des solutions appropriées peuvent apaiser les tissus irrités, réduire l’inflammation gingivale et créer un environnement favorable à la guérison.
Options efficaces :
- Eau salée tiède : Solution la plus simple et efficace (1 cuillère à café de sel dans 250ml d’eau tiède)
- Bain de bouche à la chlorhexidine : Antiseptique puissant sur prescription pour prévenir l’infection
- Bain de bouche sans alcool : Formules douces pour usage quotidien
Avantages :
- Apaise les tissus gingivaux irrités
- Réduit la charge bactérienne autour de la restauration
- Favorise une cicatrisation optimale
- Procure une sensation de fraîcheur et de propreté
Limites : La chlorhexidine peut temporairement colorer les dents si utilisée trop longtemps. Les bains de bouche ne remplacent pas un brossage adéquat. Certaines formules avec alcool peuvent irriter davantage.
Protocole recommandé : Rincer délicatement pendant 30 secondes, 2-3 fois par jour après les repas. Pour l’eau salée, utiliser tiède (pas chaude). Ne pas manger ni boire pendant 30 minutes après le rinçage.
Coût indicatif : Gratuit (eau salée) à 8€-15€ (bains de bouche spécialisés)
Solution 5 : Ajustement de l’occlusion par le dentiste
Description : Si votre plombage est trop haut et crée un contact prématuré lors de la fermeture des mâchoires, un simple ajustement par meulage sélectif peut résoudre immédiatement le problème.
Signes qu’un ajustement est nécessaire :
- Douleur uniquement lors de la mastication ou en serrant les dents
- Sensation que le plombage « tape » en premier quand vous fermez la bouche
- Inconfort qui ne s’améliore pas avec le temps
- Tendance à éviter de mordre sur cette dent
Le processus : Lors d’une courte visite, votre dentiste vous fera mordre sur un papier spécial (papier à articuler) qui marque les points de contact trop forts. Il ajustera ensuite délicatement le plombage avec une fraise, éliminant le surcontact. La procédure est généralement indolore et rapide (5-10 minutes).
Avantages :
- Soulagement souvent immédiat après l’ajustement
- Procédure rapide et non invasive
- Prévient l’usure prématurée de la restauration
- Évite le développement d’un traumatisme occlusal chronique
Limites : Nécessite un rendez-vous chez le dentiste. Si l’ajustement est trop important, il peut fragiliser la restauration.
Coût indicatif : Généralement inclus dans le suivi post-opératoire, ou 30€-60€ pour une consultation d’ajustement
Solution 6 : Désensibilisants dentaires topiques
Description : Les gels, vernis ou dentifrices désensibilisants contiennent des agents actifs (nitrate de potassium, fluorure, hydroxyapatite) qui bloquent la transmission de la douleur au niveau des tubules dentinaires et renforcent l’émail.
Produits recommandés :
- Dentifrices désensibilisants : Sensodyne, Elmex Sensitive (usage quotidien)
- Gels désensibilisants : Application directe sur la zone sensible
- Vernis fluoré professionnel : Appliqué par le dentiste pour une protection renforcée
Avantages :
- Traite directement la cause de la sensibilité dentinaire
- Effet cumulatif s’améliorant avec l’usage régulier
- Renforce l’émail et protège contre les caries
- Sans médicament systémique, donc peu d’effets secondaires
Limites : Nécessite une utilisation régulière pendant 2-4 semaines avant effet optimal. Coût plus élevé que les dentifrices standard. Les résultats varient selon les individus.
Mode d’utilisation : Pour les dentifrices, utiliser deux fois par jour en brossage doux. Pour les gels, appliquer directement sur la zone sensible avec le doigt propre avant le coucher. Ne pas rincer ni manger pendant 30 minutes après application.
Coût indicatif : 5€-10€ (dentifrices) à 15€-25€ (gels spécialisés) ; 40€-80€ (vernis professionnel chez le dentiste)
Prévention et conseils pratiques pour une guérison optimale
Les 8 habitudes quotidiennes essentielles
1. Maintenez une hygiène bucco-dentaire impeccable mais douce
Paradoxalement, c’est le moment de redoubler d’attention tout en étant plus délicat. Brossez-vous les dents 2 fois par jour avec une brosse à poils souples, en évitant les mouvements brusques autour de la zone traitée. Utilisez un dentifrice pour dents sensibles pendant les premières semaines. Le fil dentaire reste indispensable, mais passez-le avec précaution autour du nouveau plombage pour ne pas le déloger accidentellement.
2. Hydratez-vous abondamment avec de l’eau à température ambiante
L’eau aide à maintenir une production salivaire optimale, essentielle pour la reminéralisation naturelle de vos dents et l’élimination des bactéries. Évitez les boissons trop froides ou trop chaudes pendant la première semaine, car elles constituent les principaux déclencheurs de sensibilité. Privilégiez l’eau tiède ou à température ambiante pour rincer votre bouche après les repas.
3. Respectez scrupuleusement la période de récupération
Ne testez pas prématurément votre plombage avec des aliments durs. Accordez à votre dent au moins 48-72 heures de repos relatif. Si votre dentiste vous a donné des consignes spécifiques (comme attendre 24h avant de manger de l’autre côté), suivez-les rigoureusement. Cette patience initiale prévient la majorité des complications.
4. Évitez les extrêmes de température
Pendant 2-3 semaines, bannissez les glaces, les boissons glacées, le café brûlant et les soupes très chaudes. Ces variations thermiques extrêmes sont les principaux responsables des élancements douloureux. Laissez vos boissons chaudes tiédir quelques minutes, et sortez vos aliments froids du réfrigérateur 10-15 minutes avant consommation.
5. Ne serrez pas les dents et gérez votre stress
Le bruxisme (grincement des dents) et le serrement involontaire, souvent accentués par le stress, exercent une pression excessive sur votre nouvelle restauration. Si vous savez que vous grincez des dents la nuit, parlez-en à votre dentiste qui pourra vous proposer une gouttière de protection. En journée, prenez conscience de vos moments de tension et relâchez consciemment votre mâchoire.
6. Limitez les aliments acides temporairement
Les sodas, jus d’agrumes, vinaigres et aliments très acides fragilisent temporairement l’émail autour du plombage et peuvent exacerber la sensibilité. Pendant les 2-3 premières semaines, réduisez votre consommation de ces produits. Si vous en consommez, rincez-vous immédiatement la bouche avec de l’eau, mais attendez 30 minutes avant de brosser (l’acide ramollit temporairement l’émail).
7. Favorisez les aliments riches en calcium et vitamine D
Yaourts, fromages à pâte molle, lait (tiède), amandes moulues et légumes verts fournissent les minéraux essentiels à la reminéralisation dentaire. Ces nutriments soutiennent le processus naturel de guérison et renforcent les tissus dentaires autour de votre plombage.
8. Surveillez l’évolution de vos symptômes
Tenez un petit journal mental (ou écrit) de votre inconfort : note la douleur sur 10 chaque jour. Vous devriez constater une amélioration progressive. Si la douleur stagne ou augmente après 5-7 jours, c’est un signal pour contacter votre dentiste. Une surveillance attentive permet de détecter rapidement tout problème émergent.

Les erreurs courantes à éviter absolument
❌ Ignorer une douleur qui s’intensifie
Beaucoup de patients pensent qu’il faut « serrer les dents » et attendre. Erreur ! Une douleur qui augmente progressivement après 48-72 heures ou qui devient pulsatile et empêche le sommeil nécessite une consultation rapide. Elle peut signaler une complication comme une pulpite irréversible nécessitant un traitement de canal.
❌ Arrêter le brossage par crainte de la douleur
Négliger l’hygiène autour du plombage favorise l’accumulation de plaque bactérienne, créant un environnement propice aux caries secondaires et à l’inflammation gingivale. Cette situation aggrave la sensibilité au lieu de l’améliorer. Continuez à brosser, mais avec douceur et une brosse adaptée.
❌ Prendre des antidouleurs à outrance sans consulter
L’automédication prolongée (plus de 7-10 jours) masque les symptômes sans traiter la cause. Certains patients développent même une surconsommation d’antalgiques tout en laissant un problème réel non diagnostiqué s’aggraver. Si vous avez besoin de médicaments au-delà d’une semaine, consultez impérativement.
❌ Mâcher du chewing-gum ou manger des aliments collants
Les caramels, nougats, pâtes à mâcher et chewing-gums exercent une traction sur le plombage qui peut le déloger, surtout dans les 2-3 premières semaines avant durcissement complet et adaptation des tissus. Un plombage décollé partiellement crée des anfractuosités où s’accumulent bactéries et débris alimentaires.
❌ Consommer tabac et alcool excessivement
Le tabac réduit la circulation sanguine dans les tissus gingivaux, ralentissant la cicatrisation. L’alcool, surtout dans les bains de bouche commerciaux, dessèche la muqueuse et peut irriter la zone traitée. Ces substances retardent significativement votre guérison et augmentent le risque de complications.
❌ Abandonner le suivi dentaire recommandé
Si votre dentiste vous a programmé une visite de contrôle post-plombage, ne la négligez pas sous prétexte que « ça va mieux ». Ce rendez-vous permet de vérifier l’intégration de la restauration, l’ajustement occlusal et de détecter précocement tout problème potentiel avant qu’il ne devienne sérieux.
Timeline réaliste : à quoi s’attendre semaine après semaine
Semaine 1 : Phase aiguë
- Jours 1-2 : Sensibilité maximale, surtout au froid et à la pression
- Jours 3-5 : Amélioration notable, douleur spontanée qui disparaît
- Jour 7 : Vous devriez pouvoir manger normalement avec précaution
- Actions : Médicaments si nécessaire, alimentation adaptée, hygiène douce
Semaine 2 : Phase de stabilisation
- Sensibilité au froid résiduelle mais diminuée de 50-70%
- Mastication confortable sur la dent traitée
- Gencive totalement cicatrisée
- Actions : Réintroduction progressive d’aliments variés, maintien hygiène stricte
Semaines 3-4 : Phase de normalisation
- Sensibilité légère et occasionnelle uniquement
- Retour à l’alimentation normale sans restriction
- Oubli progressif de la présence du plombage
- Actions : Surveillance, retour habitudes normales, visite de contrôle si programmée
Mois 2-3 : Consolidation finale
- Disparition complète ou quasi-complète de toute sensibilité
- Intégration totale de la restauration
- Fonctionnement normal de la dent
- Actions : Maintien hygiène préventive, surveillance auto-examen
Signal d’alerte : Si à n’importe quel moment cette progression positive s’inverse, contactez votre dentiste.
Quand consulter un professionnel en urgence ?
Signes d’alerte à ne pas ignorer
⚠️ Consultez dans les 24-48 heures si vous observez :
Douleur qui s’aggrave progressivement Si au lieu de diminuer, votre inconfort augmente jour après jour, surtout après la première semaine, cela peut indiquer une inflammation pulpaire s’aggravant ou une infection débutante. Une douleur qui passe de 3/10 à 6/10 puis 8/10 n’est jamais normale.
Sensibilité extrême au chaud Contrairement à la sensibilité au froid qui est bénigne, une douleur déclenchée ou aggravée par la chaleur (boissons chaudes, aliments chauds) est un signe préoccupant. Elle suggère souvent une pulpite irréversible nécessitant un traitement de canal. Si de plus, le froid soulage momentanément la douleur, c’est un signal d’alarme fort.
Douleurs pulsatiles et élancement nocturnes Une douleur qui bat au rythme de votre cœur, qui vous réveille la nuit ou nécessite des antalgiques pour dormir indique une inflammation pulpaire sévère. Ne laissez pas cette situation se prolonger : une nécrose pulpaire ou un abcès peut se développer rapidement.
Gonflement de la gencive, joue ou ganglions Tout œdème (gonflement) visible du visage, de la joue, de la gencive autour de la dent traitée, ou des ganglions cervicaux durs et douloureux au toucher signe une infection active nécessitant antibiotiques et drainage éventuel.
Mauvais goût persistant ou écoulement Un goût métallique, amer ou purulent persistant, surtout accompagné d’un écoulement autour de la dent, révèle une infection. Cet écoulement peut être du pus, signe d’un abcès dentaire en formation.
Plombage fissuré, décollé ou tombé Si vous sentez un bord rugueux, une partie manquante, ou que le plombage tombe complètement, consultez rapidement. La cavité exposée accumule rapidement bactéries et débris, risquant une carie secondaire profonde en quelques semaines seulement.
Difficulté à ouvrir la bouche (trismus) Une limitation de l’ouverture buccale apparaissant après le plombage peut indiquer une infection se propageant aux espaces musculaires adjacents, nécessitant une prise en charge urgente.
Fièvre ou malaise général Toute élévation de température corporelle (>38°C) associée à votre douleur dentaire signale une infection systémique. C’est une urgence médicale nécessitant antibiotiques immédiatement.
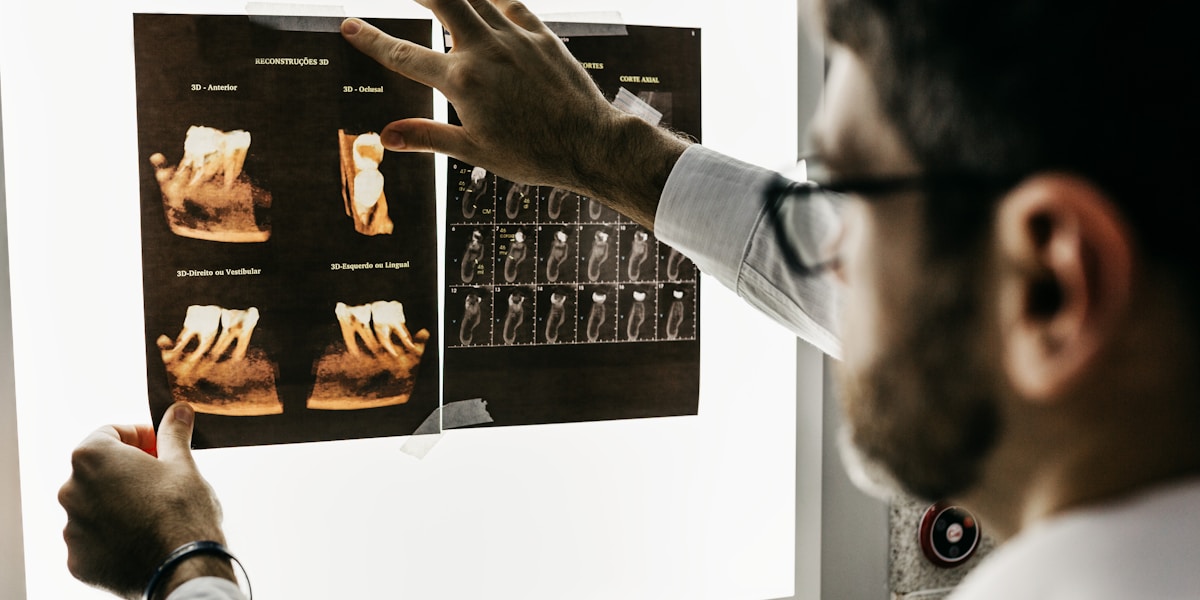
Ce que votre dentiste fera lors de la consultation
Examen clinique approfondi
Votre dentiste commencera par un interrogatoire détaillé sur vos symptômes : type de douleur, facteurs déclenchants, moment d’apparition, évolution. Il examinera ensuite visuellement la dent et le plombage, recherchant fissures, marges surélevées, ou signes d’infiltration. Des tests de percussion (tapotement) et de palpation de la gencive permettent d’évaluer l’inflammation du ligament parodontal.
Tests de vitalité pulpaire
Pour déterminer l’état de santé du nerf dentaire, votre dentiste peut effectuer :
- Test au froid : Application d’un coton réfrigéré ou d’un spray froid pour évaluer la réactivité
- Test à la chaleur : Gomme chauffée ou instrument thermique pour détecter une pulpite irréversible
- Test électrique : Courant électrique de faible intensité mesurant la vitalité pulpaire
- Test de morsure : Dispositif spécial pour localiser précisément une douleur à la pression
Examens radiographiques
Une radiographie rétro-alvéolaire (petite radio ciblée) permet de visualiser :
- La profondeur du plombage par rapport à la pulpe
- La présence éventuelle d’un espace entre le plombage et la dent
- Des lésions périapicales (infection à la pointe de la racine)
- Une carie secondaire se développant sous ou autour du plombage
- L’anatomie canalaire si un traitement de canal s’avère nécessaire
Vérification de l’occlusion
Avec un papier à articuler coloré, le dentiste identifie les contacts prématurés. Vous devrez mordre doucement puis fermement pendant qu’il observe les marques laissées sur le plombage. Si un surcontact est détecté, un ajustement par meulage léger sera immédiatement réalisé.
Questions à poser lors de votre consultation
N’hésitez pas à préparer ces questions pour optimiser votre rendez-vous :
- « Ma douleur est-elle dans la fourchette normale de guérison ? » Demandez une évaluation claire : situation normale nécessitant patience, ou problème nécessitant intervention.
- « Combien de temps devrais-je encore ressentir cet inconfort ? » Obtenez un pronostic réaliste basé sur l’examen et votre situationspécifique.
« Dois-je prendre des médicaments, et lesquels ? » Clarifiez si votre gestion actuelle de la douleur est appropriée ou nécessite ajustement.
« Y a-t-il des aliments ou activités à éviter absolument ? » Recevez des consignes personnalisées adaptées à votre cas particulier.
« Quels sont les signes qui devraient m’inciter à revenir plus tôt ? » Comprenez les signaux d’alarme spécifiques à surveiller dans votre situation.
« Mon plombage nécessite-t-il un ajustement ou une modification ? » Clarifiez si le problème est lié à la restauration elle-même ou à la dent.
« Quel est le risque que je nécessite un traitement de canal ? » Si l’inflammation pulpaire est préoccupante, comprenez les probabilités et le plan de surveillance.
Déroulement type d’une visite d’urgence pour douleur post-plombage
Étape 1 : Accueil et triage (5-10 minutes) Vous expliquez vos symptômes au personnel. Dans les cabinets organisés, un questionnaire rapide évalue l’urgence. Une douleur intense avec gonflement sera priorisée.
Étape 2 : Examen initial (10-15 minutes) Installation au fauteuil, examen visuel et palpation, tests de sensibilité préliminaires. Le dentiste évalue rapidement la gravité et décide des examens complémentaires nécessaires.
Étape 3 : Examens complémentaires (10-20 minutes) Radiographies, tests de vitalité, vérification occlusion. Ces examens permettent un diagnostic précis de la cause de votre douleur.
Étape 4 : Diagnostic et plan de traitement (5-10 minutes) Le dentiste vous explique ses découvertes et propose un plan : simple ajustement, remplacement du plombage, traitement de canal, ou surveillance avec médication.
Étape 5 : Traitement immédiat si nécessaire (15-45 minutes) Selon le diagnostic : ajustement occlusal rapide, reprise du plombage, ouverture d’urgence pour drainer un abcès, ou prescription médicamenteuse en attendant un traitement définitif.
Étape 6 : Instructions et suivi (5 minutes) Consignes claires post-intervention, prescription si nécessaire, rendez-vous de contrôle programmé. Vous repartez avec un numéro à appeler en cas d’urgence.
Durée totale moyenne : 45 minutes à 1h30 selon la complexité
Questions fréquentes sur la douleur après plombage
Est-il normal d’avoir mal plusieurs semaines après un plombage ?
Une sensibilité légère peut persister 2-4 semaines, voire jusqu’à 2-3 mois pour les plombages très profonds. Cette sensibilité doit cependant être en constante diminution. Si elle stagne ou augmente après 2-3 semaines, ou si elle vous empêche de manger normalement, une consultation s’impose pour vérifier qu’aucune complication ne se développe. Dans la majorité des cas, une douleur résiduelle minime à 6-8 semaines est encore considérée normale, surtout si elle ne survient qu’avec des stimuli extrêmes (glace, café très chaud).
Mon plombage me fait mal quand je mange, est-ce grave ?
Cela dépend du type de douleur. Une sensibilité générale à la mastication pendant 7-10 jours est normale. En revanche, une douleur aiguë précisément localisée quand vous mordez sur la dent traitée indique souvent un plombage trop haut créant un contact prématuré. Ce problème se corrige facilement en quelques minutes chez votre dentiste par un léger meulage. N’attendez pas plusieurs semaines : ce traumatisme occlusal chronique peut endommager le ligament parodontal et créer des problèmes à long terme. Contactez votre cabinet pour un ajustement rapide.
Puis-je prendre des anti-inflammatoires après la pose d’un plombage ?
Oui, les anti-inflammatoires non stéroïdiens (AINS) comme l’ibuprofène sont même recommandés car ils agissent à la fois sur la douleur et sur l’inflammation sous-jacente. Prenez 400mg d’ibuprofène toutes les 6-8 heures, avec de la nourriture pour protéger votre estomac. Respectez la dose maximale quotidienne (1200-1600mg selon le poids). Si vous avez des contre-indications aux AINS (ulcère gastrique, prise d’anticoagulants, grossesse), optez pour le paracétamol. Ne prolongez pas au-delà de 5-7 jours sans consulter. Si vous avez encore besoin d’antalgiques après une semaine, votre dentiste doit réévaluer la situation.
Le froid aggrave ma douleur, que puis-je faire ?
La sensibilité au froid est le symptôme post-plombage le plus fréquent et généralement bénin. Pendant 2-4 semaines, évitez les boissons glacées, glaces et aliments sortant directement du réfrigérateur. Utilisez un dentifrice désensibilisant deux fois par jour (Sensodyne, Elmex Sensitive). Vous pouvez également appliquer ce dentifrice directement sur la dent sensible avec votre doigt propre avant le coucher, sans rincer. Respirez par le nez en extérieur par temps froid. Si cette sensibilité persiste au-delà de 6 semaines sans amélioration, consultez pour vérifier l’absence de microfissure ou d’exposition dentinaire excessive.
Mon plombage est-il trop profond si j’ai très mal ?
La profondeur du plombage influence effectivement le risque de sensibilité post-opératoire. Plus la carie était proche du nerf, plus la réaction inflammatoire de la pulpe peut être marquée. Cependant, votre dentiste n’avait pas le choix : il devait retirer tout le tissu carié pour éviter la progression de l’infection. Dans certains cas, quand la carie est extrêmement profonde, une inflammation pulpaire irréversible peut survenir malgré toutes les précautions. Si votre douleur est intense, pulsatile, réveille la nuit et s’aggrave au chaud, il se peut que le nerf ne puisse pas récupérer. Un traitement de canal devient alors nécessaire. Consultez pour une évaluation précise.
Combien de temps avant de pouvoir manger normalement ?
Pour les aliments tièdes et mous, vous pouvez manger immédiatement après que l’anesthésie se soit dissipée (2-4 heures post-intervention). Pour les aliments de texture normale, attendez 24-48 heures en privilégiant le côté opposé. Pour les aliments durs, croquants ou collants (noix, caramels, glace), attendez 7-10 jours, voire 2 semaines pour être parfaitement sécurisé. Concernant les températures extrêmes (glaces, café brûlant), maintenez la prudence pendant 2-3 semaines. Écoutez votre corps : si un aliment provoque une douleur vive, c’est le signal qu’il est trop tôt. Réintroduisez progressivement selon votre confort.
La douleur empire la nuit, pourquoi ?
Plusieurs facteurs expliquent l’aggravation nocturne. En position allongée, l’afflux sanguin vers la tête augmente, accentuant la pression intra-pulpaire et donc la douleur. L’absence de distractions la nuit rend également plus conscient de l’inconfort. Le serrement de dents ou bruxisme nocturne, souvent inconscient, exerce une pression sur la restauration. Enfin, les mécanismes anti-inflammatoires naturels du corps sont moins actifs la nuit. Si cette douleur nocturne vous réveille régulièrement ou nécessite des antalgiques, c’est un signe préoccupant d’inflammation pulpaire sévère nécessitant évaluation rapide.
Dois-je éviter le brossage autour du plombage ?
Absolument pas ! Au contraire, maintenez une hygiène impeccable pour éviter l’accumulation de plaque qui aggraverait l’inflammation. Utilisez simplement une brosse à poils souples et des mouvements plus doux autour de la zone traitée pendant la première semaine. Le fil dentaire reste indispensable : passez-le délicatement en faisant glisser verticalement le long de la dent plutôt qu’en “sciant” horizontalement, ce qui pourrait déloger le plombage. Si le brossage déclenche une douleur vive, utilisez temporairement un dentifrice désensibilisant et une brosse ultra-souple, mais ne cessez jamais l’hygiène.
Conclusion : L’essentiel à retenir pour gérer votre douleur post-plombage
Vous voilà maintenant armé de toutes les connaissances nécessaires pour comprendre et gérer efficacement la douleur après la pose d’un plombage. Rappelez-vous que dans la grande majorité des cas, cette sensibilité est un processus de guérison normal et temporaire qui se résoudra spontanément en quelques semaines.
Les 4 points clés à garder en mémoire :
Une sensibilité de 2-4 semaines est normale – Votre dent a besoin de temps pour s’adapter à sa nouvelle restauration. La patience et les mesures de confort appropriées suffisent généralement.
Surveillez l’évolution, pas l’intensité initiale – Ce qui compte n’est pas à quel point vous avez mal le premier jour, mais si cette douleur diminue progressivement. Une amélioration constante est bon signe.
Certains signaux nécessitent consultation rapide – Douleur qui s’aggrave, sensibilité au chaud, gonflement, douleurs nocturnes intenses ou plombage décollé justifient un appel à votre dentiste sans attendre.
Des solutions existent pour chaque situation – Que ce soit par des mesures simples (médicaments, adaptation alimentaire) ou une intervention dentaire (ajustement occlusal, reprise du plombage), chaque problème a sa solution.
La clé du succès réside dans l’équilibre entre patience raisonnable et vigilance appropriée. Donnez à votre corps le temps de guérir tout en restant attentif aux signaux qu’il vous envoie. N’hésitez jamais à contacter votre cabinet dentaire pour poser des questions ou exprimer vos inquiétudes : c’est exactement pour cela que le suivi post-opératoire existe.
Votre prochaine action : Si vous ressentez actuellement une douleur post-plombage, évaluez-la selon les critères présentés dans cet article. Si elle correspond aux paramètres normaux, appliquez nos conseils de gestion pendant 7-10 jours. Si elle présente des signes d’alerte, contactez votre dentiste dès aujourd’hui. Dans tous les cas, maintenez une hygiène irréprochable et soyez patient : votre sourire en vaut la peine !
Prenez soin de votre santé bucco-dentaire, et n’oubliez pas que votre dentiste est votre meilleur allié dans ce parcours. Ensemble, vous retrouverez rapidement confort et sérénité.
Note importante : Cet article a un but informatif et éducatif uniquement. Il ne remplace en aucun cas l’avis, le diagnostic ou le traitement d’un professionnel de santé dentaire qualifié. Chaque situation clinique est unique et nécessite une évaluation personnalisée. Si vous ressentez une douleur dentaire, consultez votre dentiste pour un diagnostic précis et des recommandations adaptées à votre cas spécifique. En cas de douleur intense, de gonflement important ou de fièvre, consultez en urgence.
Mots-clés : douleur après plombage, mal après obturation dentaire, sensibilité dentaire post-plombage, douleur plombage normal, combien de temps mal après plombage, plombage douloureux, sensibilité après soin dentaire, douleur mastication plombage, mal dent après carie, plombage qui fait mal

Leave a Reply