Péri-implantite : Causes, Symptômes et Solutions pour Sauver Votre Implant Dentaire
Péri-implantite : Causes, Symptômes et Solutions pour Sauver Votre Implant Dentaire
Vous avez investi dans des implants dentaires pour retrouver un sourire parfait, mais vous ressentez maintenant des douleurs, des saignements ou un gonflement autour de votre implant ? Vous n’êtes pas seul : près de 20% des personnes porteuses d’implants dentaires développent une péri-implantite dans les 5 à 10 ans suivant la pose. Cette infection peut sembler inquiétante, mais rassurez-vous, des solutions efficaces existent pour la traiter et préserver votre implant.
La péri-implantite est une inflammation infectieuse qui affecte les tissus entourant un implant dentaire, similaire à la parodontite qui touche les dents naturelles. Sans prise en charge rapide, elle peut entraîner une perte osseuse progressive et, dans les cas les plus avancés, la perte de l’implant lui-même. Pourtant, avec un diagnostic précoce et un traitement adapté, la majorité des cas peuvent être stabilisés.
Dans cet article, nous allons explorer ensemble ce qu’est exactement la péri-implantite, comment la reconnaître, quelles sont les options de traitement disponibles, et surtout, comment prévenir son apparition. Vous découvrirez des conseils pratiques et actionnables pour protéger votre investissement dentaire et maintenir votre sourire en parfaite santé. Car oui, prendre soin de vos implants dentaires est tout aussi important que l’entretien de vos dents naturelles.
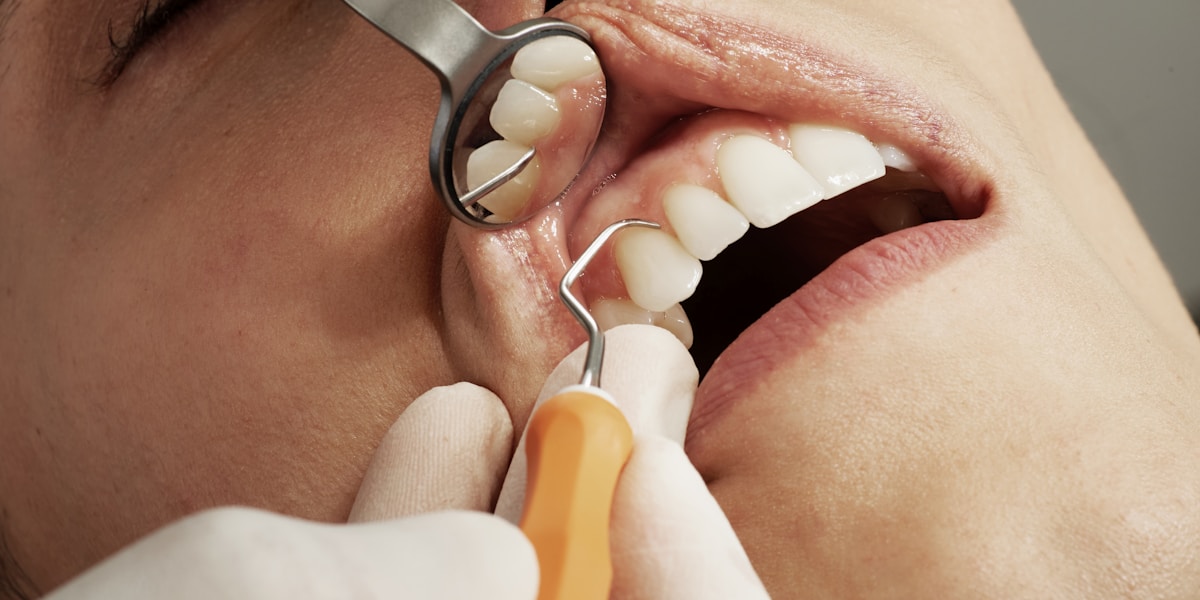
Comprendre la Péri-implantite : Une Menace Silencieuse pour Vos Implants
Qu’est-ce que la péri-implantite exactement ?
La péri-implantite est une infection bactérienne progressive qui attaque les tissus mous et l’os entourant un implant dentaire. Imaginez-la comme une sorte de “déchaussement” de l’implant, similaire à ce qui peut arriver avec une dent naturelle atteinte de parodontite. La différence ? Les implants dentaires ne possèdent pas les mêmes défenses naturelles que vos dents, ce qui les rend parfois plus vulnérables aux infections.
Cette pathologie se développe généralement en deux phases. D’abord, vous pouvez observer une mucosite péri-implantaire, une inflammation superficielle des gencives autour de l’implant, qui reste réversible avec un traitement approprié. Si elle n’est pas traitée, cette mucosite peut évoluer vers une péri-implantite proprement dite, caractérisée par une destruction progressive de l’os qui soutient l’implant.
Contrairement aux idées reçues, la péri-implantite n’est pas une fatalité ni le signe d’un implant mal posé. Elle résulte généralement d’une combinaison de facteurs, et peut être évitée avec les bonnes pratiques d’hygiène et un suivi régulier.
Pourquoi la péri-implantite se développe-t-elle ?
Les causes de la péri-implantite sont multiples et souvent interconnectées. Comprendre ces facteurs de risque vous permettra de mieux protéger vos implants :
L’accumulation de plaque bactérienne reste la cause principale. Comme pour vos dents naturelles, les bactéries s’accumulent autour de l’implant et forment un biofilm qui déclenche une réaction inflammatoire. Sans un nettoyage méticuleux, ces bactéries colonisent progressivement la zone péri-implantaire et pénètrent en profondeur.
Les antécédents de maladie parodontale constituent un facteur de risque majeur. Si vous avez déjà souffert de déchaussement dentaire ou de parodontite, vous êtes plus susceptible de développer une péri-implantite, car les mêmes bactéries pathogènes peuvent persister dans votre bouche.
Le tabagisme multiplie par 3 à 4 le risque de péri-implantite. La nicotine réduit l’irrigation sanguine des gencives, affaiblit le système immunitaire local et ralentit la cicatrisation, créant un environnement favorable aux infections.
D’autres facteurs contribuent également au développement de cette pathologie :
- Le diabète mal contrôlé qui perturbe la cicatrisation et affaiblit les défenses immunitaires
- Une hygiène bucco-dentaire insuffisante après la pose de l’implant
- L’absence de suivi régulier chez le dentiste (recommandé tous les 6 mois)
- Des problèmes biomécaniques comme un serrage excessif de la prothèse ou un mauvais positionnement
- Le ciment de scellement résiduel parfois laissé sous la gencive lors de la pose
- Certains médicaments qui réduisent la production de salive ou affaiblissent le système immunitaire
Les symptômes à surveiller attentivement
La péri-implantite peut progresser silencieusement pendant des mois avant que les premiers signes n’apparaissent. Voilà pourquoi il est essentiel de connaître les symptômes d’alerte :
Signes précoces (mucosite péri-implantaire) :
- Rougeur et gonflement des gencives autour de l’implant
- Saignement au brossage ou spontané
- Sensibilité accrue de la zone
- Mauvaise haleine persistante malgré une bonne hygiène
Signes avancés (péri-implantite établie) :
- Suppuration (écoulement de pus) autour de l’implant
- Récession gingivale (la gencive se rétracte, exposant une partie de l’implant)
- Mobilité de l’implant ou de la couronne
- Douleur persistante, même au repos
- Formation d’une poche profonde entre la gencive et l’implant
La bonne nouvelle, c’est que détectée tôt, la mucosite péri-implantaire est totalement réversible. C’est pourquoi vos visites de contrôle semestrielles sont si importantes : votre dentiste peut identifier les premiers signes bien avant que vous ne ressentiez le moindre symptôme.

Solutions et Traitements Efficaces contre la Péri-implantite
Vous avez des questions ? La péri-implantite se traite, et plus elle est prise en charge tôt, meilleures sont les chances de succès. Voici un panorama complet des solutions thérapeutiques disponibles, du traitement le plus conservateur aux interventions chirurgicales.
Solution 1 : Le Traitement Non Chirurgical (Débridement Mécanique)
Description : Cette approche constitue généralement le premier traitement proposé pour les cas de mucosite ou de péri-implantite débutante. Le dentiste ou l’hygiéniste dentaire procède à un nettoyage en profondeur de la surface de l’implant et des poches péri-implantaires à l’aide d’instruments spéciaux (curettes en plastique, titane, ou ultrasons adaptés).
L’objectif ? Éliminer méticuleusement le biofilm bactérien, le tartre et les tissus inflammatoires qui se sont accumulés autour de l’implant. Cette procédure, similaire au détartrage profond pour les dents naturelles, nécessite souvent une anesthésie locale pour votre confort.
Avantages :
- Procédure peu invasive et relativement rapide (30 à 60 minutes)
- Récupération immédiate sans période de convalescence
- Coût modéré comparé aux interventions chirurgicales
- Très efficace sur les stades précoces d’infection
- Peut être répétée si nécessaire
Limites : Cette technique montre ses limites lorsque la perte osseuse dépasse 2-3 mm ou que l’infection est profondément installée. Dans ces cas, un traitement chirurgical devient nécessaire pour accéder aux zones infectées et régénérer l’os perdu.
Quand l’utiliser : Idéal pour traiter la mucosite péri-implantaire ou une péri-implantite légère à modérée, détectée précocement lors d’un contrôle de routine.
Coût indicatif : Entre 150€ et 400€ selon la complexité et le nombre d’implants à traiter. En Algérie, comptez généralement entre 8000 DA et 20000 DA.
Solution 2 : Le Traitement Antibiotique Complémentaire
Description : Les antibiotiques constituent un complément important au débridement mécanique, surtout pour les péri-implantites actives avec suppuration. Votre dentiste peut prescrire des antibiotiques systémiques (comprimés) ou appliquer localement des gels antibiotiques dans les poches péri-implantaires.
Les antibiotiques couramment utilisés incluent l’amoxicilline associée à l’acide clavulanique, la doxycycline, ou le métronidazole, choisis selon le profil bactérien et votre historique médical. Le traitement dure généralement 7 à 10 jours.
Avantages :
- Renforce l’efficacité du nettoyage mécanique
- Aide à contrôler l’infection active
- Réduit l’inflammation rapidement
- Améliore les résultats à moyen terme
Limites : Les antibiotiques seuls ne suffisent jamais à traiter une péri-implantite. Ils doivent obligatoirement être associés à un nettoyage mécanique. De plus, leur usage répété peut entraîner des résistances bactériennes et des effets secondaires (troubles digestifs, candidoses).
Quand l’utiliser : Recommandé en présence d’infection active, de suppuration, ou lorsque le patient présente des facteurs de risque particuliers (diabète, immunosuppression).
Coût indicatif : Entre 20€ et 60€ pour une cure d’antibiotiques classiques.
Solution 3 : Le Traitement Chirurgical avec Débridement à Lambeau
Description : Lorsque la péri-implantite est avancée avec une perte osseuse significative, une intervention chirurgicale devient nécessaire. Le dentiste ou le parodontiste pratique une incision de la gencive pour créer un lambeau qui permet d’accéder directement à la surface de l’implant et à l’os environnant.
Cette visibilité directe permet de nettoyer minutieusement toute la surface contaminée de l’implant, d’éliminer les tissus infectés, et de décontaminer l’implant avec des solutions antiseptiques spécifiques (chlorhexidine, peroxyde d’hydrogène, ou laser). La gencive est ensuite repositionnée et suturée.
Avantages :
- Accès direct aux zones infectées profondes
- Nettoyage complet et décontamination efficace
- Possibilité de corriger certains défauts anatomiques
- Taux de succès de 60 à 80% selon les études
- Permet d’évaluer précisément l’état de l’os restant
Limites : Procédure invasive nécessitant une anesthésie locale, parfois une sédation. Période de cicatrisation de 2 à 4 semaines avec possibles inconforts (gonflement, douleur modérée). Coût plus élevé qu’un traitement non chirurgical. Peut nécessiter une seconde intervention si la régénération osseuse est envisagée.
Quand l’utiliser : Indiqué pour les péri-implantites modérées à sévères avec perte osseuse supérieure à 3 mm, ou lorsque les traitements non chirurgicaux n’ont pas donné de résultats satisfaisants après 3 à 6 mois.
Coût indicatif : Entre 500€ et 1200€ par implant traité, selon la complexité du cas.
Solution 4 : La Régénération Osseuse Guidée
Description : Cette technique avancée vise à reconstruire l’os perdu autour de l’implant grâce à des matériaux de greffe osseuse (os autologue, xénogreffe, ou matériaux synthétiques) et des membranes de protection. Elle est réalisée en complément du débridement chirurgical lorsque la perte osseuse compromet la stabilité de l’implant.
Le principe ? Créer un environnement favorable à la régénération naturelle de l’os en comblant les défauts osseux avec du matériel de greffe, puis protéger cette zone avec une membrane qui empêche la gencive de coloniser l’espace réservé à la repousse osseuse.
Avantages :
- Possibilité de regagner une partie de l’os perdu
- Améliore la stabilité et le pronostic à long terme de l’implant
- Préserve l’esthétique gingivale
- Peut éviter le retrait de l’implant dans certains cas avancés
- Technique bien documentée avec des résultats prévisibles
Limites : Procédure complexe et longue (1h30 à 2h30), avec une période de cicatrisation prolongée (4 à 6 mois avant évaluation complète). Le succès n’est pas garanti à 100% et dépend de nombreux facteurs (qualité osseuse, contrôle des bactéries, respect des consignes post-opératoires). Coût élevé et nécessite parfois plusieurs interventions.
Quand l’utiliser : Réservée aux cas de péri-implantite sévère avec défauts osseux circonscrits et contenus, chez des patients motivés, avec une excellente hygiène bucco-dentaire et sans facteurs de risque majeurs (tabac, diabète non contrôlé).
Coût indicatif : Entre 1200€ et 2500€ selon l’étendue de la greffe et les matériaux utilisés.
Solution 5 : L’Implantoplastie (Polissage de l’Implant)
Description : Cette technique consiste à polir et lisser mécaniquement la surface exposée de l’implant pour la rendre moins propice à l’accumulation bactérienne. Réalisée lors d’une chirurgie à lambeau, elle utilise des fraises spéciales qui éliminent les spires rugueuses de l’implant devenues accessibles après la perte osseuse.
L’objectif est de transformer une surface micro-rugueuse (idéale pour l’intégration osseuse initiale, mais piège à bactéries une fois exposée) en une surface lisse et polie, beaucoup plus facile à nettoyer pour le patient.
Avantages :
- Réduit drastiquement la colonisation bactérienne future
- Facilite l’hygiène quotidienne du patient
- Améliore le pronostic à long terme
- Peut être combinée avec d’autres traitements
- Résultats durables
Limites : Technique irréversible qui modifie définitivement la surface de l’implant. Nécessite que les spires de l’implant soient suffisamment exposées pour être accessibles. Ne convient pas à tous les types d’implants ou de défauts osseux. Affaiblit légèrement la structure de l’implant (retrait de matière).
Quand l’utiliser : Particulièrement indiquée lorsque plusieurs spires de l’implant sont exposées et que la régénération osseuse complète semble improbable ou a échoué lors d’une tentative précédente.
Coût indicatif : Généralement inclus dans le coût global du traitement chirurgical à lambeau, avec un supplément éventuel de 200€ à 400€.
Solution 6 : La Dépose de l’Implant (Explantation)
Description : Dans les cas les plus sévères où l’implant est devenu mobile, où l’infection ne peut être contrôlée, ou lorsque la perte osseuse est trop importante, le retrait de l’implant peut s’avérer la meilleure solution. Bien que cette option puisse sembler radicale, elle permet de traiter l’infection, de préserver l’os restant, et d’envisager la pose d’un nouvel implant après guérison complète.
Après l’extraction de l’implant défaillant, votre dentiste nettoie minutieusement le site, peut réaliser une greffe osseuse pour préserver le volume osseux, puis laisse la zone cicatriser pendant 3 à 6 mois. Une fois la guérison complète, un nouvel implant peut généralement être posé avec de bonnes chances de succès.
Avantages :
- Élimine définitivement la source d’infection
- Préserve la santé des tissus environnants et des dents adjacentes
- Permet un nouveau départ avec un implant neuf
- Évite les complications systémiques liées à une infection chronique
- Soulagement immédiat des symptômes douloureux
Limites : Solution la plus invasive et coûteuse. Période sans dent pendant plusieurs mois (solution provisoire amovible nécessaire). Nécessite une nouvelle chirurgie de pose ultérieure. Coût global important. Impact psychologique pour certains patients.
Quand l’utiliser : Lorsque l’implant est mobile, en cas d’échec des traitements conservateurs, si la perte osseuse dépasse 50% de la longueur de l’implant, ou en présence de douleurs importantes et d’infection incontrôlable.
Coût indicatif : Dépose de l’implant : 300€ à 600€. Greffe osseuse éventuelle : 500€ à 1000€. Nouvel implant complet : 1200€ à 2500€. Total : 2000€ à 4000€ pour la procédure complète.
Prévention et Conseils Pratiques : Protégez Vos Implants au Quotidien
Vous savez ce qui est encore mieux que traiter une péri-implantite ? L’empêcher de se développer ! La bonne nouvelle, c’est que la prévention repose sur des gestes simples, à votre portée, qui deviendront rapidement des automatismes.
Les 8 Habitudes Quotidiennes Essentielles
1. Brossage méticuleux trois fois par jour Brossez vos dents et vos implants pendant au minimum 2 minutes, après chaque repas principal. Utilisez une brosse à dents à poils souples (medium au maximum) pour ne pas irriter les gencives. La technique est importante : effectuez des mouvements circulaires doux, en inclinant la brosse à 45° vers la gencive, sans jamais frotter horizontalement avec force. Les brosses électriques avec capteur de pression sont particulièrement recommandées car elles vous alertent si vous appuyez trop fort.
2. Passage quotidien du fil dentaire ou des brossettes interdentaires C’est LE geste indispensable que beaucoup négligent. Les brossettes interdentaires spéciales pour implants (avec revêtement plastique ou nylon pour ne pas rayer le titane) doivent être passées une fois par jour minimum, idéalement le soir. Elles éliminent jusqu’à 30% de plaque supplémentaire par rapport au brossage seul. Votre dentiste vous indiquera la taille adaptée à l’espace entre vos implants.
3. Utilisation d’un jet dentaire (hydropulseur) Cet appareil projette un jet d’eau sous pression pour déloger les débris alimentaires et les bactéries dans les zones difficiles d’accès autour des implants. Utilisez-le une fois par jour, en complément (et non en remplacement) du fil dentaire. Réglez la pression sur mode doux au début pour habituer vos gencives.
4. Rinçage avec un bain de bouche antiseptique adapté Deux à trois fois par semaine, utilisez un bain de bouche à la chlorhexidine 0,12% (sur prescription dentaire) ou un bain de bouche sans alcool contenant des huiles essentielles. Attention : l’usage quotidien prolongé de chlorhexidine peut colorer les dents et altérer le goût. Alternez avec un bain de bouche fluoré les autres jours pour renforcer l’émail des dents naturelles restantes.
5. Choix d’un dentifrice non abrasif Les dentifrices trop abrasifs (notamment les dentifrices “blanchissants” au charbon) peuvent rayer la surface polie de votre couronne sur implant et créer des micro-rugosités favorables aux bactéries. Privilégiez des dentifrices avec un indice d’abrasion (RDA) inférieur à 70, enrichis en fluor (1400-1500 ppm) pour protéger vos dents naturelles.
6. Surveillance régulière devant le miroir Prenez l’habitude, une fois par semaine, d’examiner attentivement vos gencives autour des implants avec un bon éclairage. Recherchez des signes de rougeur, de gonflement, ou de saignement. Si vous remarquez quelque chose d’inhabituel, contactez votre dentiste sans attendre.
7. Alimentation équilibrée riche en nutriments Votre santé bucco-dentaire reflète votre santé générale. Consommez suffisamment de vitamine C (agrumes, kiwis, poivrons) pour la santé des gencives, de vitamine D et de calcium pour le maintien osseux, et d’oméga-3 (poissons gras) pour leurs propriétés anti-inflammatoires. Limitez les sucres raffinés qui favorisent la prolifération bactérienne.
8. Hydratation constante Buvez au moins 1,5 litre d’eau par jour. Une bonne hydratation favorise la production de salive, votre meilleure défense naturelle contre les bactéries. La salive neutralise les acides, reminéralise l’émail et élimine les débris alimentaires en continu.
Les Erreurs Courantes à Éviter Absolument
❌ Fumer ou vapoter Le tabac est l’ennemi numéro un de vos implants. Si vous avez du mal à arrêter complètement, réduisez au maximum votre consommation et discutez avec votre médecin d’un accompagnement au sevrage. Le vapotage, bien que moins nocif, reste déconseillé car il réduit également la vascularisation gingivale.
❌ Négliger les visites de contrôle Manquer vos rendez-vous semestriels, c’est comme conduire sans jamais faire réviser sa voiture. Les premiers signes de péri-implantite sont souvent invisibles pour vous mais détectables par votre dentiste lors d’un examen professionnel. Ne reportez jamais ces rendez-vous essentiels.
❌ Utiliser des cure-dents en bois ou objets pointus Ces instruments peuvent blesser vos gencives, créer des portes d’entrée aux bactéries, et rayer la surface de l’implant. Si vous avez un aliment coincé, utilisez du fil dentaire ou une brossette interdentaire appropriée.
❌ Croquer des aliments très durs avec vos implants Évitez de croquer des glaçons, des noyaux d’olives, des bonbons très durs, ou de casser des noix avec vos dents. Ces habitudes créent des micro-traumatismes répétés qui fragilisent l’interface os-implant et peuvent endommager la couronne prothétique.
❌ Attendre d’avoir mal pour consulter La péri-implantite est souvent indolore à ses débuts. N’attendez pas de ressentir des douleurs ou de voir du pus pour agir. Au moindre saignement persistant, consultez rapidement.
Timeline Réaliste des Résultats Préventifs
Semaine 1-2 : Adoption de la nouvelle routine d’hygiène Vos gencives peuvent être légèrement sensibles au début, notamment avec les brossettes interdentaires. C’est normal. Cette sensibilité disparaîtra rapidement avec l’usage régulier.
Mois 1 : Premiers bénéfices visibles Réduction notable des saignements au brossage, gencives plus fermes et moins gonflées, sensation de fraîcheur durable. Votre dentiste constatera une nette amélioration lors du contrôle.
Mois 3-6 : Stabilisation optimale Les poches péri-implantaires se résorbent, l’inflammation disparaît complètement. Votre hygiène rigoureuse devient un automatisme confortable. Les examens de contrôle confirment la parfaite santé de vos implants.
Année 1 et au-delà : Protection à long terme Avec une discipline constante, vos implants resteront en excellent état pendant des décennies. Les statistiques montrent que les patients qui suivent scrupuleusement les protocoles d’hygiène ont un taux de succès implantaire dépassant 95% sur 15 ans.

Quand Consulter un Professionnel en Urgence ?
Certains signes ne doivent jamais être pris à la légère. Votre implant dentaire représente un investissement important pour votre santé et votre qualité de vie, alors soyez attentif aux signaux d’alerte que votre corps vous envoie.
Signes d’Alerte Nécessitant une Consultation Rapide
⚠️ Consultez votre dentiste dans les 48 heures si vous observez :
- Saignement spontané ou au brossage qui persiste plus de 3 jours malgré une hygiène renforcée
- Gonflement visible de la gencive autour de l’implant, même sans douleur
- Rougeur persistante qui ne disparaît pas après plusieurs jours
- Mauvais goût dans la bouche ou mauvaise haleur localisée près de l’implant
- Sensibilité inhabituelle au chaud, au froid, ou à la pression
- Petit écoulement blanchâtre ou jaunâtre autour de l’implant
⚠️ Consultez en urgence (24-48 heures maximum) si vous constatez :
- Suppuration évidente (pus) qui s’écoule autour de l’implant
- Douleur importante qui ne cède pas avec des antalgiques classiques
- Mobilité perceptible de l’implant ou de la couronne
- Fièvre associée à un gonflement facial
- Difficultés à mastiquer à cause de l’inconfort
- Récession gingivale rapide (la gencive se rétracte visiblement)
- Abcès visible (boule remplie de pus)
Ce Que Votre Dentiste Fera Lors de la Consultation
Rassurez-vous, la consultation se déroulera dans un cadre bienveillant, avec pour seul objectif de préserver votre implant.
Examen clinique approfondi (15-20 minutes) : Votre dentiste inspectera visuellement la zone, palpera délicatement vos gencives, et utilisera une sonde parodontale pour mesurer la profondeur des poches autour de l’implant. Il évaluera également la présence de saignement au sondage, de suppuration, et de mobilité de l’implant. Cet examen est généralement indolore.
Examens radiographiques (5-10 minutes) : Une ou plusieurs radiographies (panoramique dentaire ou clichés rétro-alvéolaires) permettront d’évaluer précisément le niveau osseux autour de l’implant et de comparer avec les radiographies précédentes pour mesurer une éventuelle perte osseuse.
Diagnostic et classification (5 minutes) : Votre praticien déterminera s’il s’agit d’une simple mucosite (réversible) ou d’une péri-implantite, et évaluera sa sévérité selon une classification standardisée (légère, modérée, sévère).
Proposition de plan de traitement (10-15 minutes) : Basé sur le diagnostic, votre dentiste vous proposera un protocole thérapeutique adapté, vous expliquera les différentes étapes, les chances de succès, et répondra à toutes vos questions. Si nécessaire, il vous orientera vers un spécialiste (parodontiste ou chirurgien).
Questions Essentielles à Poser Lors de Votre Visite
Ne partez jamais d’une consultation sans avoir obtenu des réponses claires à vos interrogations. Voici les questions les plus importantes :
- “À quel stade se situe mon problème ? Est-ce réversible ?”
- “Quelle est la cause principale dans mon cas spécifique ?”
- “Quelles sont mes options de traitement et leurs taux de succès ?”
- “Combien de temps durera le traitement et quand verrai-je des améliorations ?”
- “Que puis-je faire dès maintenant pour stopper la progression ?”
- “Y a-t-il des risques pour mes autres dents ou implants ?”
- “Combien cela va-t-il coûter et quelle partie est prise en charge ?”
- **”Quels sont les signes qui indiqueraient que le traitement ne fonctionnepas ?”**
Le Suivi Post-Traitement : Un Engagement à Long Terme
Une fois le traitement initié, votre collaboration active devient essentielle. Votre dentiste établira un calendrier de suivi personnalisé, généralement structuré ainsi :
Premières semaines : Contrôles hebdomadaires ou bihebdomadaires pour vérifier la cicatrisation et ajuster le protocole si nécessaire.
Premiers mois : Visites mensuelles pour évaluer la réponse au traitement, effectuer des nettoyages professionnels, et renforcer les techniques d’hygiène.
Après stabilisation : Contrôles tous les 3 mois la première année, puis tous les 4 à 6 mois à vie, selon votre niveau de risque.
Rappelez-vous : un implant traité avec succès pour une péri-implantite nécessite un suivi plus rigoureux qu’un implant n’ayant jamais présenté de problème. C’est le prix à payer pour conserver votre sourire intact.
Questions Fréquentes sur la Péri-implantite
La péri-implantite peut-elle guérir complètement ?
Oui, la péri-implantite peut être stabilisée et contrôlée, surtout si elle est détectée précocement. Cependant, parler de “guérison complète” dépend du stade de la maladie. La mucosite péri-implantaire (stade précoce) est totalement réversible avec un traitement adapté. Pour une péri-implantite établie avec perte osseuse, l’objectif est d’arrêter la progression, de stabiliser l’implant et d’éliminer l’infection. L’os perdu peut parfois être partiellement régénéré, mais rarement à 100%. Avec une hygiène rigoureuse et un suivi régulier, plus de 80% des implants traités restent fonctionnels sur le long terme.
Combien de temps faut-il pour traiter une péri-implantite ?
La durée du traitement varie considérablement selon la sévérité de l’infection. Une mucosite péri-implantaire peut être résolue en 4 à 6 semaines avec des nettoyages professionnels et une hygiène optimale. Une péri-implantite légère à modérée nécessite généralement 3 à 6 mois de traitement actif avec plusieurs séances. Les cas sévères nécessitant une chirurgie et une régénération osseuse peuvent prendre 6 à 12 mois avant stabilisation complète. Ensuite, une phase de maintenance à vie s’impose avec des contrôles réguliers. La patience et la constance dans les soins quotidiens sont vos meilleurs alliés pour un résultat durable.
Est-ce que tous les types d’implants sont concernés par la péri-implantite ?
Tous les implants dentaires, quelle que soit leur marque, leur matériau (titane ou zircone), ou leur surface, peuvent potentiellement développer une péri-implantite. Cependant, certaines surfaces d’implants très rugueuses, initialement conçues pour favoriser l’ostéo-intégration, peuvent être plus difficiles à décontaminer en cas d’infection. Les implants à surface modérément rugueuse présentent un meilleur compromis. Le facteur déterminant reste votre hygiène bucco-dentaire et votre suivi régulier, bien plus que le type d’implant lui-même. Un implant d’excellente qualité mal entretenu sera toujours plus à risque qu’un implant standard parfaitement entretenu.
Peut-on poser un nouvel implant après avoir retiré un implant avec péri-implantite ?
Dans la grande majorité des cas, oui, il est possible de reposer un nouvel implant après traitement complet de l’infection et guérison du site. Le délai d’attente habituel est de 3 à 6 mois après le retrait de l’implant défaillant, le temps que les tissus cicatrisent et que l’infection soit totalement éliminée. Une greffe osseuse est souvent nécessaire pour compenser la perte osseuse causée par la péri-implantite. Avant de reposer un implant, votre dentiste s’assurera que tous les facteurs de risque ont été identifiés et corrigés (amélioration de l’hygiène, arrêt du tabac, contrôle du diabète, etc.). Les taux de succès du second implant sont excellents si ces conditions sont respectées.
La péri-implantite est-elle douloureuse ?
Contrairement à ce qu’on pourrait penser, la péri-implantite est souvent indolore dans ses phases initiales, ce qui la rend particulièrement sournoise. Vous pouvez avoir une infection active avec perte osseuse progressive sans ressentir la moindre douleur. C’est d’ailleurs pourquoi les contrôles réguliers sont si importants. La douleur apparaît généralement dans les stades avancés, lorsque l’infection est importante, qu’un abcès se forme, ou que l’implant devient mobile. Certains patients décrivent une sensation de pression, d’inconfort lors de la mastication, ou une sensibilité accrue, mais ces symptômes ne sont pas systématiques. Ne vous fiez donc jamais uniquement à l’absence de douleur pour juger de la santé de vos implants.
Les implants dentaires avec péri-implantite doivent-ils toujours être retirés ?
Non, la dépose de l’implant n’est pas systématique et reste une solution de dernier recours. Dans la majorité des cas (environ 70-75%), des traitements non chirurgicaux ou chirurgicaux conservateurs permettent de sauver l’implant et de stabiliser la situation. Le retrait n’est envisagé que lorsque l’implant est devenu mobile (signe d’une perte osseuse majeure), lorsque l’infection ne peut pas être contrôlée malgré plusieurs tentatives thérapeutiques, ou lorsque la perte osseuse dépasse 50% de la longueur de l’implant. Votre dentiste évaluera toujours le rapport bénéfice-risque et privilégiera les approches conservatrices en première intention.
Est-ce que la péri-implantite est contagieuse pour les autres dents ou implants ?
La péri-implantite n’est pas “contagieuse” au sens classique du terme, mais les bactéries responsables peuvent effectivement coloniser d’autres zones de votre bouche, y compris d’autres implants ou vos dents naturelles. C’est pourquoi un traitement rapide et efficace est crucial, non seulement pour sauver l’implant atteint, mais aussi pour protéger le reste de votre dentition. Si vous avez des antécédents de maladie parodontale ou plusieurs implants, le risque de développer une péri-implantite sur plusieurs sites augmente. D’où l’importance capitale d’une hygiène bucco-dentaire irréprochable sur l’ensemble de votre bouche, et pas seulement autour de l’implant problématique.
Combien coûte le traitement complet d’une péri-implantite ?
Le coût varie énormément selon la sévérité de l’infection et les traitements nécessaires. Pour une mucosite péri-implantaire simple, comptez entre 150€ et 400€ pour des nettoyages professionnels et antibiotiques. Un traitement non chirurgical de péri-implantite légère coûte entre 300€ et 600€. Un traitement chirurgical avec débridement oscille entre 500€ et 1200€ par implant. Si une régénération osseuse est nécessaire, ajoutez 1200€ à 2500€. En cas de retrait et repose d’implant, le budget global peut atteindre 2000€ à 4000€. En Algérie, les tarifs sont généralement 30 à 50% moins élevés. Malheureusement, la Sécurité Sociale ne rembourse généralement pas ces traitements, mais certaines mutuelles offrent des garanties partielles. Renseignez-vous avant de débuter le traitement.
Conclusion : Prenez Soin de Vos Implants pour un Sourire Durable
La péri-implantite peut sembler inquiétante, mais vous avez maintenant toutes les clés en main pour la prévenir, la détecter précocement, et la traiter efficacement. Retenons ensemble les points essentiels :
Les 4 choses à retenir absolument :
La prévention est votre meilleure arme : Une hygiène bucco-dentaire rigoureuse quotidienne et des contrôles dentaires tous les 6 mois réduisent drastiquement le risque de péri-implantite.
Détection précoce = traitement simple : La mucosite péri-implantaire (stade précoce) est totalement réversible. Plus vous agissez tôt, meilleures sont les chances de sauver votre implant sans chirurgie lourde.
Des solutions existent à tous les stades : Du simple nettoyage professionnel à la chirurgie régénérative, les traitements actuels offrent d’excellents résultats lorsqu’ils sont correctement appliqués et que vous suivez les recommandations post-opératoires.
Votre engagement fait la différence : Le succès à long terme de vos implants dépend à 80% de votre discipline quotidienne en matière d’hygiène et de suivi. Vous êtes l’acteur principal de votre santé bucco-dentaire.
Rappelez-vous que vos implants dentaires représentent bien plus qu’un simple investissement financier : ils contribuent à votre qualité de vie, votre confiance en vous, et votre capacité à sourire sans retenue. Ils méritent donc la même attention, voire plus, que vos dents naturelles.
N’attendez jamais que les symptômes s’aggravent pour consulter. Au moindre doute, au moindre saignement inhabituel, prenez rendez-vous avec votre dentiste. Une consultation préventive aujourd’hui peut vous éviter des traitements complexes et coûteux demain.
Votre plan d’action dès maintenant :
Évaluez honnêtement votre routine d’hygiène actuelle et identifiez les points à améliorer
Prenez rendez-vous pour votre prochain contrôle si vous n’en avez pas eu depuis plus de 6 mois
Investissez dans les outils d’hygiène adaptés (brossettes interdentaires, jet dentaire)
Partagez cet article avec vos proches porteurs d’implants pour les sensibiliser
Vos implants peuvent durer toute une vie si vous en prenez soin. Alors, prêt à protéger votre sourire ?
Note importante : Cet article a un but informatif et éducatif. Il ne remplace en aucun cas l’avis, le diagnostic ou le traitement d’un professionnel de santé qualifié. Chaque situation est unique et nécessite une évaluation personnalisée. Consultez toujours votre dentiste ou parodontiste pour un diagnostic précis et des conseils adaptés à votre cas spécifique. En cas de doute ou de symptômes, ne tardez jamais à prendre rendez-vous.
Mots-clés : péri-implantite, infection implant dentaire, péri-implantite traitement, péri-implantite symptômes, péri-implantite prévention, implant dentaire infection, mucosite péri-implantaire, perte osseuse implant, soins implants dentaires, hygiène implant dentaire, traitement péri-implantite chirurgical, régénération osseuse implant, dépose implant dentaire, implant dentaire qui saigne, douleur implant dentaire, péri-implantite causes, péri-implantite coût traitement



Leave a Reply