Pathologie des Dents Temporaires : Guide Complet pour Étudiants en Odontologie
Introduction : Comprendre l’Importance des Dents Temporaires
La dent temporaire occupe une place centrale dans le développement bucco-dentaire de l’enfant. Bien qu’éphémère par nature, elle joue un rôle crucial dans la mastication, la phonation, l’esthétique et surtout le maintien de l’espace pour les dents permanentes.
Sa durée de vie est déterminée dans le temps, son évolution soumise aux phénomènes de résorption physiologique, et sa finalité est d’être remplacée par une dent permanente. Cependant, cette transition ne doit pas nous faire sous-estimer l’importance de la préserver en bonne santé.
Structurellement, la dent temporaire partage de nombreuses similitudes avec la dent permanente, mais certaines particularités anatomiques et histologiques lui confèrent des vulnérabilités spécifiques. Ces caractéristiques uniques influencent directement nos approches thérapeutiques et justifient une prise en charge adaptée.
Dans ce guide complet, nous explorerons les différentes pathologies affectant les dents temporaires, de la carie précoce de l’enfance aux traumatismes, en passant par les anomalies de développement. Une connaissance approfondie de ces pathologies est indispensable pour tout futur praticien.

Les Particularités Anatomiques des Dents Temporaires
Caractéristiques Morphologiques : Ce Qui Rend les Dents Temporaires Uniques
Les dents temporaires présentent des différences morphologiques notables par rapport aux dents définitives, avec des implications cliniques importantes.
Couronne globuleuse et contacts proximaux élargis
La couronne des dents temporaires adopte une forme plus globuleuse que celle des dents permanentes. Cette particularité, associée à une surface de contact plus importante au niveau des molaires, crée des zones de rétention alimentaire privilégiées. Ces niches écologiques favorisent l’apparition de lésions septales interdentaires et de lésions carieuses proximales, particulièrement fréquentes chez l’enfant.
Architecture radiculaire spécifique
Les racines des molaires temporaires sont plus effilées et divergentes que leurs homologues permanentes. La furcation se situe très près de la ligne cervicale, parfois à seulement 2-3 mm sous la gencive marginale.
Cette proximité a une conséquence clinique majeure : en cas de nécrose pulpaire, l’atteinte de la furcation survient rapidement. L’infection peut se propager à l’espace inter-radiculaire avec une grande célérité, compromettant le pronostic de la dent.

Caractéristiques Histologiques : Une Fragilité Structurelle Intrinsèque
L’émail : moins épais, moins minéralisé
L’émail des dents temporaires mesure environ 1 mm d’épaisseur, contre 2-2,5 mm pour les dents permanentes. Sa minéralisation est également moindre, avec un taux de cristaux d’hydroxyapatite inférieur.
Cette double particularité favorise l’apparition et la progression rapide des lésions carieuses. Une carie peut traverser l’émail en quelques semaines seulement, expliquant pourquoi les polycaries évolutives sont si fréquentes chez l’enfant.
La dentine : un boulevard pour les bactéries
La dentine temporaire est non seulement moins épaisse (environ 1 mm en zone proximale), mais aussi moins minéralisée. Ses tubuli dentinaires présentent un diamètre plus important que ceux de la dent permanente.
Ces caractéristiques facilitent la progression bactérienne rapide vers la pulpe. Une fois l’émail franchi, les bactéries peuvent atteindre la chambre pulpaire en quelques jours, d’où l’importance d’une prise en charge précoce des lésions carieuses.
La pulpe : volumineuse et vulnérable
La chambre pulpaire occupe un volume proportionnellement plus important dans la dent temporaire. Les cornes pulpaires sont particulièrement saillantes, notamment les cornes mésiales des molaires qui peuvent se situer à moins de 2 mm de la surface occlusale.
Le plancher pulpaire présente une particularité anatomique majeure : de nombreux canaux pulpo-parodontaux communiquent avec l’espace inter-radiculaire. Ces voies de communication expliquent pourquoi l’atteinte pulpaire lors de lésions carieuses proximales est si fréquente, même pour des caries apparemment superficielles.
Anatomie canalaire complexe
Le système canalaire des dents temporaires se caractérise par sa complexité, avec des foramina apicaux nombreux et larges. Cette architecture rend difficile l’instrumentation canalaire complète et explique pourquoi les traitements endodontiques sur dents temporaires présentent des spécificités techniques importantes.
Caractéristiques Physiologiques : Les Trois Stades de Vie
La compréhension des stades physiologiques est essentielle pour adapter nos thérapeutiques à l’âge de la dent et de l’enfant.
Stade 1 : Formation et Maturation (0-3 ans)
Cette phase correspond à l’édification de la couronne et de la racine. Durant cette période, la dent temporaire présente un comportement physiologique proche de celui de la dent permanente immature. L’apex est ouvert, la vascularisation pulpaire est abondante, et le potentiel de cicatrisation est optimal.
Les thérapeutiques conservatrices de la vitalité pulpaire donnent d’excellents résultats à ce stade.
Stade 2 : Stabilisation (3-6 ans)
Dès l’achèvement apical et jusqu’au début de la rhizalyse, la dent entre dans une phase de stabilité. C’est la période optimale pour les traitements conservateurs. La réponse pulpaire aux agressions est prévisible, et le pronostic des thérapeutiques endodontiques est favorable.
Stade 3 : Rhizalyse et Exfoliation (≥6 ans)
Cette phase régressive est marquée par la résorption physiologique des racines (rhizalyse), le vieillissement pulpaire avec réduction de la vascularisation, et la résorption alvéolaire. La dent devient progressivement mobile jusqu’à son exfoliation naturelle.
Les indications thérapeutiques doivent tenir compte du temps restant avant l’éruption de la dent permanente de remplacement.
Pathologie Carieuse des Dents Temporaires
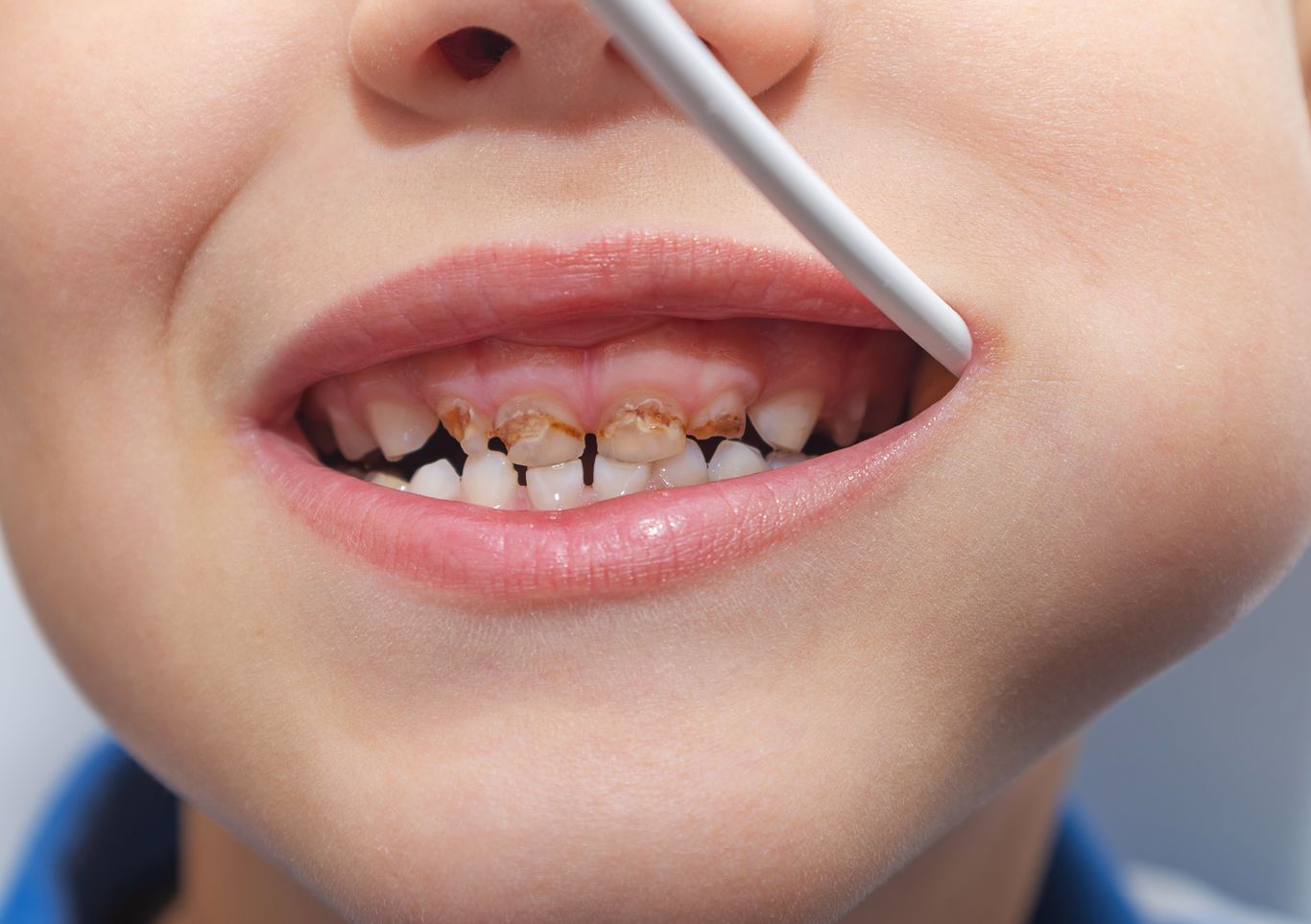
Définition et Épidémiologie : Un Problème de Santé Publique
La maladie carieuse constitue la pathologie infectieuse chronique la plus répandue chez l’enfant à travers le monde. Elle se définit comme une maladie infectieuse multifactorielle, transmissible et chronique, caractérisée par la destruction localisée des tissus dentaires par les acides produits lors de la fermentation bactérienne des glucides alimentaires.
L’étiologie multifactorielle implique l’interaction de quatre facteurs principaux : l’hôte (dent et salive), le substrat (glucides fermentescibles), les micro-organismes cariogènes (principalement Streptococcus mutans), et le temps d’exposition.
Selon l’Organisation Mondiale de la Santé, la carie dentaire affecte 60 à 90% des enfants d’âge scolaire dans les pays industrialisés. En France, environ 30% des enfants de 6 ans présentent au moins une dent cariée non traitée.
Formes Cliniques : Reconnaître pour Mieux Traiter
Carie Active vs Carie Arrêtée : Un Diagnostic Différentiel Crucial
La distinction entre carie active et carie arrêtée est fondamentale car elle conditionne l’attitude thérapeutique.
La carie active se caractérise par son évolutivité. Elle progresse rapidement vers la pulpe et siège essentiellement sur les faces proximales des dents. Son aspect est mat, de couleur jaune à marron clair. Le fond de la cavité est mou à l’examen tactile avec une sonde, qui y reste collée. Cette forme aboutit rapidement à la nécrose pulpaire si elle n’est pas traitée.
La carie arrêtée (inactive) est présente depuis longtemps sans montrer de progression. Elle siège préférentiellement aux faces occlusales des molaires et sur les faces vestibulaires et proximales des incisives et canines. Très étendue en surface, elle n’atteint généralement pas la pulpe. Son aspect est brillant, de couleur brun foncé à noir, avec un fond dur et vitrifié.
Le diagnostic différentiel repose sur l’observation de la surface (rugueuse vs lisse), la localisation (près vs loin de la gencive), la couleur, la consistance, et l’accessibilité au brossage.

Carie Initiale et Classification ICDAS
Le terme “carie initiale” désigne une lésion dépistée à un stade très précoce, lorsqu’elle est encore potentiellement réversible. L’examen se fait avant puis après séchage minutieux de la surface dentaire pour préciser la sévérité de l’atteinte amélaire.
La classification ICDAS (International Caries Detection and Assessment System) permet de différencier les lésions reminéralisables des lésions irréversibles :
- Code 0 : Émail sain (aucun signe de carie après séchage prolongé)
- Code 1 : Premier changement de l’émail visible uniquement après séchage
- Code 2 : Changement de l’émail visible sans séchage
- Code 3 : Perte de l’intégrité amélaire, dentine non visible
- Code 4 : Ombre grise dans la dentine sous-jacente (pas de cavité dentinaire)
- Code 5 : Microcavitation avec dentine exposée
- Code 6 : Macrocavitation avec dentine exposée
Les codes 1 et 2 correspondent à des lésions reminéralisables par des mesures non invasives (fluor, scellements). À partir du code 3, une intervention restauratrice devient nécessaire.
Polycaries Évolutives : Le Cauchemar du Praticien
Les polycaries évolutives représentent des lésions carieuses multiples et actives survenant simultanément chez un même patient. Elles constituent l’une des principales formes cliniques de la carie infantile.
Cette présentation est favorisée par la faible épaisseur d’émail, particulièrement au niveau du tiers cervical des faces proximales (zone où l’émail peut mesurer moins de 0,5 mm).
Les Caries Jumelles : Une Localisation Caractéristique
Les caries jumelles représentent l’expression la plus courante de la polycarie évolutive. Elles se situent au niveau de la face distale de la première molaire temporaire et de la face mésiale de la deuxième molaire temporaire.
Cliniquement, ces lésions apparaissent peu étendues en surface mais se propagent rapidement en profondeur, créant de véritables “galeries” sous-émail. L’évolution conduit à l’effondrement des crêtes marginales, favorisant les tassements alimentaires et la compression de la papille interdentaire.
Sans intervention rapide, elles progressent vers la pulpe, souvent sans formation de dentine réactionnelle significative, aboutissant à une nécrose pulpaire fréquemment asymptomatique (d’où l’importance du dépistage systématique).
Caries Induites : Identifier les Facteurs de Risque
Caries Radio-Induites
Les radiations thérapeutiques (radiothérapie cervico-faciale) induisent une diminution marquée du flux salivaire (hyposialie voire asialie). Cette xérostomie compromet les mécanismes de défense salivaire (pouvoir tampon, capacité de reminéralisation, effet autonettoyant).
Les lésions carieuses qui en résultent sont multiples, s’étendent en nappe, et affectent souvent des surfaces lisses habituellement épargnées (faces vestibulaires). Leur progression est rapide et leur prise en charge complexe.
Caries Médicamenteuses
Les sirops pédiatriques contenant du sucre, pris le soir après le brossage des dents, favorisent la rétention prolongée de glucides dans la cavité buccale durant la nuit. Pendant le sommeil, le flux salivaire diminue naturellement, réduisant encore les défenses.
Cette situation crée un environnement optimal pour les bactéries cariogènes. Les parents doivent être sensibilisés à rincer la bouche de l’enfant après la prise de ces médicaments.

Carie de la Petite Enfance (CPE) : Un Syndrome Dévastateur
Définition et Classification
La carie précoce de l’enfant ou carie de la petite enfance (CPE) se traduit par la présence d’une ou plusieurs lésions carieuses (cavitaires ou non), de dents absentes pour cause de caries, ou de surfaces dentaires obturées en denture temporaire chez un enfant de moins de 6 ans (0-71 mois).
Anciennement appelée “carie du biberon”, “syndrome du biberon”, ou “caries antérieures du maxillaire”, le terme actuel reflète mieux le processus étiologique multifactoriel de cette maladie.
CPE Sévère (CPE-S) : Des Critères Précis
La CPE sévère est définie selon l’âge de l’enfant :
- Chez les moins de 3 ans : Présence d’un seul signe de carie des surfaces lisses (cavitaire ou non)
- Entre 3 et 5 ans : Présence d’une ou plusieurs dents antérieures maxillaires cariées, absentes pour cause de carie ou obturées, avec un indice caod ≥4 à 3 ans, ≥5 à 4 ans, ou ≥6 à 5 ans
L’indice caod (cao en minuscule pour les dents temporaires) comptabilise les dents cariées (c), absentes pour cause de carie (a), et obturées (o).
Étiologie : Au-delà du Biberon
Bien que la consommation de biberons contenant des boissons sucrées au moment du coucher reste un facteur de risque majeur, l’étiologie de la CPE est plus complexe. Elle associe :
- L’allaitement maternel prolongé (entre 1 et 2 ans) avec des tétées nocturnes fréquentes et de longue durée
- La consommation fréquente de boissons contenant des hydrates de carbone (jus de fruits, sodas)
- Des facteurs socio-économiques (niveau d’éducation parental, accès aux soins)
- Des facteurs biologiques (flore bactérienne, flux salivaire)
- L’absence d’hygiène bucco-dentaire adaptée
Les Quatre Stades d’Évolution : Une Progression Prévisible
Stade 1 Initial (10-20 mois) : Déminéralisation des surfaces lisses, notamment des incisives maxillaires. Les lésions apparaissent comme des taches blanches crayeuses au niveau du tiers cervical. À ce stade, elles sont encore réversibles avec des mesures préventives appropriées.
Stade 2 Atteinte Dentinaire (16-24 mois) : La dentine ramollie apparaît, de couleur jaune caractéristique. Les incisives maxillaires sont largement affectées. Les premières molaires temporaires peuvent commencer à présenter des lésions occlusales.
Stade 3 Atteinte Profonde (20-36 mois) : Présence d’irritations pulpaires avec possibles douleurs spontanées. Les incisives maxillaires peuvent présenter des destructions coronaires importantes. L’atteinte s’étend aux molaires.
Stade 4 Atteinte Traumatique (30-48 mois) : Les incisives maxillaires sont nécrosées avec fractures coronaires. Seules les racines persistent. Les molaires présentent des destructions importantes avec complications infectieuses possibles.
Pour les étudiants souhaitant approfondir leurs connaissances en odontologie pédiatrique, le Guide d’odontologie pédiatrique propose une approche clinique fondée sur les preuves scientifiques, avec de nombreux cas cliniques illustrés.
Pathologies Pulpo-Parodontales des Dents Temporaires

Syndrome de Septum : Une Urgence Douloureuse Caractéristique
Définition et Physiopathologie
Le syndrome de septum constitue une complication fréquente des caries jumelles touchant les faces proximales des molaires temporaires. Il survient lorsque l’effondrement des crêtes marginales crée un cratère entre deux dents adjacentes.
Cette cavité proximale devient un véritable piège alimentaire. À chaque repas, des débris s’y accumulent et compriment la papille gingivale interdentaire. Cette compression mécanique répétée génère une inflammation aiguë extrêmement douloureuse.
Tableau Clinique : Des Signes Évocateurs
L’enfant se plaint de douleurs vives, spontanées, rythmées par les repas. La douleur survient typiquement pendant ou immédiatement après le repas, lorsque les aliments se tassent dans la cavité. Elle peut être si intense que l’enfant refuse de s’alimenter du côté atteint.
À l’examen clinique, la papille gingivale interdentaire apparaît irritée, œdématiée, rouge vif et inflammatoire. La pression avec une sonde provoque une douleur vive. L’examen radiographique peut révéler une destruction de l’os marginal dans les cas évolués.
Diagnostic Différentiel : Ne Pas Confondre
Le syndrome de septum doit être distingué du syndrome pulpaire, bien que les deux puissent coexister. Dans le syndrome pulpaire, la douleur est moins systématiquement liée aux repas, peut survenir spontanément la nuit, et persiste même après élimination des débris alimentaires.
La présence d’une cavité proximale avec crêtes marginales effondrées oriente fortement vers un syndrome de septum. Le diagnostic de certitude repose sur la disparition complète de la douleur après curetage de la cavité et élimination des débris.
Inflammations Pulpaires : Réversible ou Irréversible ?
Inflammation Pulpaire Réversible
Il s’agit d’une inflammation chronique, confinée à la chambre pulpaire, généralement consécutive à une carie profonde. La pulpe conserve sa vitalité et son potentiel de cicatrisation.
Cliniquement, l’enfant peut rapporter une sensibilité au froid ou au sucré, rapidement résolutive à l’arrêt du stimulus. Les tests de vitalité sont positifs avec une réponse normale. L’examen radiographique ne montre aucune lésion péri-apicale ou inter-radiculaire.
Le traitement conservateur par coiffage pulpaire indirect ou direct donne d’excellents résultats à ce stade, avec des taux de succès supérieurs à 90% lorsque l’asepsie est rigoureuse.
Inflammation Pulpaire Irréversible
Le signe pathognomonique est l’apparition d’une douleur spontanée, aiguë, réveillant l’enfant la nuit. Cette douleur est typiquement de courte durée (quelques minutes à quelques heures) et cède aux antalgiques classiques.
Elle témoigne d’une inflammation pulpaire qui a dépassé les capacités de cicatrisation de la pulpe. L’évolution spontanée se fait inexorablement vers la nécrose pulpaire.
Le traitement de choix est la pulpotomie (amputation de la pulpe camérale) si la pulpe radiculaire reste saine, ou la pulpectomie (élimination de toute la pulpe) si l’atteinte est généralisée.
Nécrose Pulpaire Sans Complications Parodontales
La nécrose pulpaire constitue la pathologie la plus fréquente d’une dent temporaire cariée non traitée. Paradoxalement, elle est le plus souvent totalement indolore, ce qui retarde fréquemment le diagnostic.
La nécrose peut intéresser la totalité de la pulpe (nécrose totale) ou seulement une partie (nécrose partielle au niveau d’un canal radiculaire). Dans ce dernier cas, on observe une pathologie mixte associant des signes d’inflammation pulpaire (douleurs provoquées) et des signes de nécrose (absence de réponse aux tests de vitalité sur certains canaux).
L’examen radiographique peut révéler un épaississement du ligament alvéolaire au niveau apical ou inter-radiculaire, sans destruction osseuse franche. Ce signe radiologique précoce témoigne d’une réaction inflammatoire péri-apicale débutante.
Nécrose Pulpaire Avec Complications Parodontales
Cette forme constitue la complication la plus complexe et la plus grave du fait de ses répercussions possibles sur l’état général de l’enfant et sur le germe sous-jacent de la dent permanente.
Forme Aiguë : L’Abcès Apical
Observée principalement au niveau des dents en stade 2 (stabilisation), la forme aiguë présente des signes cliniques similaires à l’abcès apical aigu des dents permanentes.
L’enfant présente une douleur intense, continue, pulsatile, exacerbée par la percussion et la mastication. La dent est sensible au toucher et peut présenter une mobilité augmentée. L’examen peut révéler un œdème vestibulaire en regard de l’apex, chaud et douloureux à la palpation.
L’altération de l’état général est fréquente : fièvre (38-39°C), asthénie, difficultés alimentaires. L’extension peut conduire à une cellulite, nécessitant une prise en charge urgente.
L’examen radiographique permet d’apprécier l’importance de la destruction osseuse au niveau des zones inter-radiculaire et péri-apicale. Une lyse osseuse étendue compromet le pronostic de la dent.
Forme Chronique : L’Abcès Chronique
Plus fréquente en stade 3 (rhizalyse), elle se manifeste par des signes cliniques moins spectaculaires mais tout aussi préoccupants.
On peut observer une simple rougeur gingivale, un œdème localisé, un abcès fluctuant, ou une fistule (trajet fistuleux permettant le drainage spontané du pus). L’enfant est généralement asymptomatique ou rapporte seulement une gêne.
La forme fistulisée est particulièrement trompeuse car l’absence de douleur peut faire sous-estimer la gravité de l’infection. Pourtant, l’infection chronique persiste et peut affecter le germe de la dent permanente sous-jacente.
Atteinte de la Furcation : Une Pathologie Spécifique
L’atteinte de la furcation constitue une pathologie caractéristique de la dent temporaire, liée à ses particularités anatomiques. La faible épaisseur du plancher de la chambre pulpaire (parfois moins de 1 mm) et la présence de nombreux canaux pulpo-parodontaux favorisent l’extension rapide de l’infection vers la zone inter-radiculaire.
La destruction de cette zone progresse insidieusement, souvent de manière asymptomatique. Au stade avancé, l’apparition d’une parulie en constitue le signe clinique évocateur.
L’Abcès Parulique : Reconnaître et Comprendre
L’abcès parulique se présente sous la forme d’une tuméfaction localisée, arrondie, fluctuante, siégeant au niveau de la gencive attachée en regard de la zone de furcation. Sa taille varie de quelques millimètres à plus d’un centimètre.
La palpation révèle une collection purulente mobile sous la muqueuse. La pression peut provoquer l’évacuation de pus, apportant un soulagement temporaire, mais l’abcès se reforme rapidement en l’absence de traitement de la cause.
La douleur associée est variable. Elle peut être totalement absente lorsque le drainage est efficace, ou au contraire très importante durant la phase de formation de l’abcès, lorsque le pus chemine de la zone inter-radiculaire vers la surface gingivale. C’est souvent cette douleur aiguë qui motive la consultation d’urgence.
L’examen radiographique révèle une lyse osseuse caractéristique en regard de la furcation, avec un aspect en “dôme” ou en “champignon”. Cette image radiologique est pathognomonique de l’atteinte furculaire.
Cellulite : Une Complication Redoutable
La nécrose pulpaire peut occasionnellement se compliquer d’une cellulite, infection des tissus cellulo-adipeux de la face. Les deuxièmes molaires temporaires mandibulaires sont plus fréquemment en cause que les premières, probablement du fait de leur position postérieure et de leur rapport avec les espaces cellulo-adipeux profonds.
Le tableau clinique associe un état fébrile marqué (39-40°C), une asthénie importante, une tuméfaction cervico-faciale diffuse, chaude et douloureuse. L’examen peut révéler des adénopathies satellites et un trismus (limitation de l’ouverture buccale) dans les formes sévères.
Le geste thérapeutique d’urgence consiste à réaliser un drainage par voie canalaire, associé à la mise en sous-occlusion de la dent causale. Une antibiothérapie par amoxicilline est systématiquement prescrite. L’hospitalisation peut être nécessaire dans les formes étendues ou chez les enfants à risque.
Pour approfondir la prise en charge des pathologies pulpo-parodontales, le Référentiel internat en parodontologie offre une base solide de connaissances, particulièrement utile pour comprendre les interactions pulpo-parodontales.
Traumatismes des Dents Temporaires

Contexte Anatomique : Un Terrain Prédisposant
Le parodonte de l’enfant présente des caractéristiques qui le rendent à la fois plus vulnérable aux traumatismes et paradoxalement plus résilient.
Le desmodonte est plus large et plus vascularisé que celui de l’adulte, offrant une meilleure capacité de cicatrisation mais également une moindre résistance aux forces traumatiques. Les trabéculations osseuses sont peu denses, la minéralisation faible, et les corticales externes peu épaisses.
Cette architecture confère au maxillaire et à la mandibule de l’enfant une certaine “souplesse” qui absorbe les chocs, mais les dents restent vulnérables aux déplacements (luxations).
Étiologie : Quand et Comment Surviennent les Traumatismes ?
Les traumatismes dentaires chez l’enfant d’âge préscolaire (1-5 ans) sont extrêmement fréquents, touchant 30 à 40% des enfants avant leur entrée à l’école primaire.
Principales situations à risque :
- L’apprentissage de la marche (12-18 mois) : période de déséquilibres fréquents
- L’acquisition de la vitesse (2-3 ans) : courses incontrôlées, chutes
- Les collisions avec d’autres enfants ou avec des meubles
- Les activités sportives (vélo, trottinette)
- Les accidents de la circulation (rarissimes mais graves)
- Les chutes dans les escaliers ou du lit
Le pic de fréquence se situe entre 18 et 30 mois, période d’activité intense et de développement psychomoteur rapide. Les incisives maxillaires sont les plus touchées (plus de 80% des cas), du fait de leur position antérieure.
Classification d’Andreasen : L’Outil Diagnostique de Référence
La classification d’Andreasen (1981), régulièrement mise à jour, reste la référence internationale pour décrire les traumatismes dentaires. Elle distingue les traumatismes des tissus durs dentaires et ceux des tissus parodontaux.
Traumatismes des Tissus Durs Dentaires
Fêlure : Fracture incomplète de l’émail sans perte de tissu amélaire. Visible uniquement à l’éclairage tangentiel ou par transillumination. Généralement asymptomatique, elle nécessite une surveillance.
Fracture de l’émail : Fracture complète avec perte de tissu amélaire. Fragment triangulaire manquant au niveau du bord libre. Sensibilité possible au froid. Traitement par polissage ou restauration composite selon l’étendue.
Fracture amélo-dentinaire : Fracture coronaire intéressant l’émail et la dentine avec perte de structure, sans exposition pulpaire. Dentine exposée de couleur jaune. Sensibilité importante nécessitant un traitement rapide par coiffage dentinaire et restauration.
Fracture coronaire avec exposition pulpaire : La pulpe est visible, rosée, saignante. Urgence thérapeutique absolue. Traitement par pulpotomie partielle (coiffage pulpaire direct) si intervention dans les 24 heures, pulpotomie complète au-delà.
Fractures corono-radiculaires : Avec ou sans exposition pulpaire. La ligne de fracture s’étend sous la gencive. Fragment mobile. Pronostic réservé, extraction souvent nécessaire.
Fracture radiculaire : Fracture intéressant cément, dentine et pulpe. Selon la localisation (tiers apical, moyen ou cervical), le pronostic varie considérablement. Les fractures du tiers apical ont un bon pronostic, celles du tiers cervical conduisent généralement à l’extraction.
Traumatismes des Tissus Parodontaux et Osseux
Contusion : Traumatisme mineur sans déplacement ni mobilité dentaire anormale. Sensibilité à la percussion. Tests de vitalité positifs. Surveillance clinique et radiographique recommandée.
Subluxation : Traumatisme léger entraînant une mobilité anormale sans déplacement dentaire. Saignement au sulcus possible. Tests de vitalité souvent positifs initialement. Traitement par abstention thérapeutique et surveillance.
Extrusion : Déplacement partiel de la dent hors de l’alvéole, en direction axiale. La dent apparaît allongée. Mobilité importante. Deux options thérapeutiques : repositionnement et contention souple, ou extraction si extrusion majeure.
Luxation latérale : La dent est déplacée en position palatine/linguale ou en direction labiale/vestibulaire. Souvent bloquée dans l’os, donc immobile malgré le déplacement. Risque élevé de lésion du germe permanent sous-jacent. Abstention ou extraction selon la sévérité.
Impaction (intrusion) : La dent est enfoncée axialement dans l’os alvéolaire. Apparaît plus courte ou totalement disparue si intrusion complète. C’est le traumatisme le plus grave pour le germe permanent. Conduite : attendre la ré-éruption spontanée (70% des cas en 2-6 mois) ou extraire si pas de ré-éruption.
Expulsion (avulsion) : Déplacement complet de la dent hors de son alvéole. Contrairement aux dents permanentes, la réimplantation des dents temporaires est formellement contre-indiquée (risque d’ankylose et de lésion du germe permanent). Rassurer les parents, prescrire des antalgiques, surveiller l’éruption de la dent permanente.
Fracture alvéolaire : Intéresse l’os alvéolaire et peut s’étendre à l’os basal adjacent. Un bloc de plusieurs dents est déplacé et mobile en bloc. Nécessite un repositionnement et une contention semi-rigide de plusieurs semaines. Pronostic variable selon l’étendue.
Séquelles Potentielles : Surveiller au Long Cours
Complications Pulpaires
Résorption inflammatoire interne : Destruction progressive de la dentine depuis la chambre pulpaire. Image radiographique caractéristique en “ballon”. Évolution vers la perforation coronaire. Traitement par pulpectomie si détectée précocement.
Dyschromies : Changement de couleur de la dent traumatisée. Teinte jaune/marron (hémorragie intrapulpaire) ou gris foncé (nécrose pulpaire). Ne nécessite pas toujours de traitement si la dent reste asymptomatique.
Nécrose pulpaire et complications : Peut survenir immédiatement ou plusieurs mois/années après le traumatisme. Justifie un suivi radiographique prolongé (minimum 1 an). Complications : cellulite, atteinte de la furcation.
Oblitération canalaire (calcification pulpaire) : Dépôt progressif de dentine tertiaire réduisant l’espace pulpaire. Témoigne d’une vitalité pulpaire persistante. Aucun traitement nécessaire sauf complication.
Complications Parodontales
Résorption inflammatoire externe : Destruction de la racine depuis l’extérieur. Parfois difficile à distinguer de la rhizalyse physiologique. Évolution rapide si non traitée. Peut nécessiter l’extraction.
Ankylose : Fusion de la racine avec l’os alvéolaire. Survient surtout après les traumatismes d’impaction et de réimplantation (d’où la contre-indication de réimplanter les dents temporaires). La dent ankylosée devient un obstacle à l’éruption de la dent permanente et doit être extraite.
Perte précoce : L’extraction post-traumatique ou la perte spontanée peut entraîner une perte d’espace, nécessitant parfois un mainteneur d’espace.
Séquelles sur la Dent Permanente
Les traumatismes des dents temporaires peuvent affecter le germe de la dent permanente sous-jacente, avec des conséquences variables selon l’âge de survenue et le type de traumatisme :
- Hypoplasies localisées de l’émail (taches blanches/jaunes)
- Dilacérations radiculaires (courbures anormales)
- Perturbations de l’éruption (retard, impaction)
- Troubles de formation (odontomes, dents mal formées)
Le risque est maximal entre 2 et 4 ans, période où le germe de l’incisive permanente est en pleine formation et se situe à proximité immédiate de l’apex de la dent temporaire.
Lésions d’Usure sur les Dents Temporaires
Définition et Enjeux
L’usure dentaire est définie comme une perte tissulaire pathologique, non carieuse, résultant d’un processus multifactoriel impliquant friction, abrasion, érosion et fragmentation.
Si une certaine usure des dents temporaires est physiologique (liée à la déglutition et à la mastication), une usure excessive chez l’enfant jeune doit alerter le praticien. Elle témoigne souvent de comportements nocifs ou de pathologies sous-jacentes qu’il convient d’identifier et de corriger.
La prévalence de l’usure dentaire pathologique chez les enfants a considérablement augmenté ces dernières décennies, passant de 10-15% dans les années 1990 à plus de 30% actuellement dans certaines populations. Cette augmentation est principalement attribuée à la consommation croissante de boissons acides.
Attrition : L’Usure Mécanique
Définition et Mécanisme
L’attrition est une usure abrasive due aux contacts dento-dentaires répétés. Chez l’enfant, elle est principalement liée aux parafonctions : bruxisme du sommeil et/ou de l’éveil, serrement dentaire.
Le bruxisme du sommeil affecte 14 à 38% des enfants d’âge préscolaire. Bien que souvent transitoire et physiologique, il peut devenir pathologique lorsqu’il est intense et prolongé.
Diagnostic Clinique
Au niveau occlusal, une attrition modérée est physiologique. Elle résulte des contacts liés à la déglutition (2000 fois par jour) et à certains contacts masticatoires.
Lorsqu’elle prédomine de manière pathologique, elle se caractérise par :
- Des facettes d’usure lisses et brillantes, à angles vifs
- Des sommets cuspidiens et bords libres aplatis
- Des facettes qui s’affrontent parfaitement (correspondent exactement sur les dents antagonistes)
- Une diminution de la dimension verticale d’occlusion dans les cas sévères
L’examen doit également rechercher une hypertrophie des muscles masséters (palpation) et une sensibilité de l’articulation temporo-mandibulaire, signes associés au bruxisme intense.
Étiologie et Prise en Charge
Les causes du bruxisme infantile sont multiples : stress, anxiété, troubles du sommeil (apnées), respiration buccale, malpositions dentaires.
La prise en charge repose sur :
- L’identification et la correction des facteurs étiologiques
- La protection des dents par gouttière occlusale si usure sévère
- Le suivi régulier pour évaluer l’évolution
Cas Particulier : Attrition et Troubles du Spectre Autistique
Une attrition sévère est fréquemment observée chez les enfants présentant des troubles du spectre autistique, en lien avec des stéréotypies orales (serrement, mouvements de latéralité répétitifs). Une approche multidisciplinaire est nécessaire.
Érosion : L’Usure Chimique
Définition et Mécanisme
L’érosion est une usure corrosive, une destruction des tissus durs par des processus chimiques ou électrolytiques excluant toute action bactérienne. Elle résulte de l’exposition à des acides extrinsèques ou intrinsèques.
Sources d’Acides Extrinsèques
- Alimentaires : Jus de fruits (acide citrique), sodas (acide phosphorique), bonbons acides, vinaigrettes
- Médicamenteux : Acide ascorbique (vitamine C effervescente), acide acétylsalicylique (aspirine)
- Professionnels : Très rare chez l’enfant, mais possible dans certains contextes (piscine fortement chlorée)
Sources d’Acides Intrinsèques
- Reflux gastro-œsophagien (RGO) : Remontée d’acide chlorhydrique gastrique (pH<2)
- Vomissements répétés : Troubles alimentaires (anorexie/boulimie, exceptionnels chez les jeunes enfants), pathologies digestives, chimiothérapies
- Régurgitations : Fréquentes chez le nourrisson, généralement sans conséquence si transitoires
Diagnostic Clinique
Lorsque l’érosion prédomine, elle potentialise l’abrasion due au brossage, créant :
- Des zones d’usure concaves et arrondies (cupules)
- Des surfaces lisses, brillantes, avec perte du relief anatomique
- Des zones de dentine exposée, jaunâtre
- Une sensibilité accrue aux stimuli thermiques
- Caractéristique importante : les surfaces d’usure des dents antagonistes ne se correspondent pas (contrairement à l’attrition)
La localisation guide le diagnostic étiologique :
- Faces palatines des dents maxillaires → Acides intrinsèques (vomissements, RGO)
- Faces vestibulaires et occlusales → Acides extrinsèques (alimentation)
Prise en Charge
L’approche doit être globale :
- Identification de la source acide : Anamnèse alimentaire détaillée, dépistage RGO (référer au pédiatre/gastro-entérologue si suspicion)
- Modifications comportementales :
- Réduire la fréquence et la durée d’exposition aux acides
- Ne pas brosser immédiatement après exposition acide (attendre 30-60 min)
- Rincer à l’eau ou avec une solution bicarbonatée après exposition
- Boire les boissons acides à la paille (limite le contact)
- Reminéralisation :
- Application de vernis fluorés haute concentration
- Utilisation de dentifrices reminéralisants
- Restaurations : Si usure sévère avec sensibilité, restaurations adhésives pour protéger la dentine exposée
Usure Mixte : La Réalité Clinique
Dans la majorité des cas, l’usure dentaire résulte d’une combinaison de facteurs. L’érosion ramollit les tissus dentaires, les rendant plus vulnérables à l’attrition et à l’abrasion. Cette synergie explique pourquoi l’usure peut progresser rapidement une fois initiée.
Le diagnostic différentiel entre les différents types d’usure repose sur :
- L’aspect des lésions (brillant lisse vs mat rugueux)
- La localisation (occlusale vs cervicale vs palatine)
- La correspondance ou non des surfaces usées
- L’anamnèse (habitudes alimentaires, parafonctions, pathologies)
Anomalies Dentaires en Denture Temporaire

Introduction : Importance du Diagnostic Précoce
Les anomalies dentaires en denture temporaire peuvent être observées par le pédiatre lors des examens systématiques ou par l’odontologiste. Simples ou complexes, isolées ou généralisées, elles ont une cause locale ou s’inscrivent dans un syndrome général.
Le diagnostic précoce est capital pour plusieurs raisons :
- Intercepter les complications potentielles
- Orienter vers une prise en charge multidisciplinaire si syndrome
- Rassurer les parents lorsque l’anomalie est bénigne
- Anticiper les répercussions sur la denture permanente
Leur prévalence globale est estimée à 5-10% des enfants, avec des variations importantes selon le type d’anomalie.
Anomalies de Nombre
Anodontie Totale
L’absence complète de développement des germes dentaires est exceptionnelle. Elle peut être :
- Héréditaire : Dysplasies ectodermiques (syndrome de Christ-Siemens-Touraine), transmission autosomique dominante ou récessive
- Acquise : Très rare, secondaire à des pathologies maternelles sévères durant la grossesse ou à des affections néonatales compromettant la formation des germes
Le diagnostic est posé vers 12-18 mois devant l’absence totale d’éruption dentaire. L’examen radiographique (panoramique) confirme l’absence de germes.
Hypodontie
L’agénésie de deux dents ou plus (mais pas de toutes) est beaucoup plus fréquente en denture permanente (3-8% de la population) qu’en denture temporaire (<1%).
En denture temporaire, les dents les plus fréquemment absentes sont :
- Les incisives latérales maxillaires
- Les deuxièmes molaires temporaires
Les agénésies sont souvent asymétriques et bilatérales. Une agénésie en denture temporaire prédit avec une forte probabilité (>80%) l’agénésie de la dent permanente correspondante.
Hyperdontie
La présence de dents surnuméraires est plus rare en denture temporaire qu’en denture permanente. Les dents surnuméraires sont souvent :
- De localisation médiane (entre les incisives centrales maxillaires)
- De forme conoïde (petites, pointues)
- Rarement fonctionnelles
Leur découverte justifie une surveillance radiographique pour détecter d’éventuelles dents surnuméraires en denture permanente (fréquence accrue).
Anomalies de Taille
Macrodontie
L’augmentation de volume dentaire peut affecter :
- Une seule dent (macrodontie localisée) : souvent par fusion ou gémination
- Toutes les dents d’une arcade (macrodontie régionale)
- Toute la denture (macrodontie généralisée) : retrouvée dans certains syndromes comme le syndrome de Down (trisomie 21), l’acromégalie, le gigantisme hypophysaire
S’observe de façon symétrique. Les conséquences incluent des problèmes d’encombrement et d’éruption.
Microdontie
Le nanisme dentaire est à l’inverse une diminution du volume dentaire. Lorsqu’elle est généralisée, elle est souvent d’origine héréditaire (transmission autosomique dominante).
Les microdontie localisées concernent fréquemment :
- Les incisives latérales maxillaires (forme en “grain de riz”)
- Les troisièmes molaires en denture permanente
Les microdontie généralisées s’observent dans certains syndromes : nanisme hypophysaire, dysplasies ectodermiques.
Anomalies de Structure de l’Email
Amélogénèse Imparfaite Héréditaire
C’est une altération structurale de l’émail d’origine embryogène, génétiquement déterminée. Sa prévalence est estimée à 1/14000 à 1/700 selon les populations.
L’attrition est précoce et sévère car l’émail défectueux s’use rapidement. Elle atteint les dentitions temporaires dans la majorité des formes (sauf hypoplasie de type IV qui n’affecte que la denture permanente).
L’amélogénèse imparfaite intéresse toutes les dents de façon symétrique et peut revêtir deux formes cliniques principales :
Type I : Hypoplasie – Imperfection quantitative de l’émail
- L’émail est en quantité insuffisante mais normalement minéralisé
- Aspects cliniques variés : puits, sillons, absence totale d’émail
- Émail résiduel dur mais fin
- Sensibilité variable
Types II et III : Hypomaturation et Hypominéralisation – Anomalies qualitatives
- L’émail est en quantité normale mais mal minéralisé
- Surfaces rugueuses, opaques, friables
- Type II (hypomaturation) : émail tacheté blanc-jaune-marron
- Type III (hypominéralisation) : émail mou, s’écaille facilement
- Sensibilité dentaire importante
Amélogénèse Imparfaite Syndromique
Une hypoplasie marquée affectant les deux dentitions est observée dans plusieurs syndromes :
- Hypophosphatémie – Rachitisme : Défaut de minéralisation osseuse et dentaire
- Dysplasies ectodermiques : Atteinte des dérivés ectodermiques (dents, cheveux, ongles, glandes sudoripares)
- Syndrome de Goltz (hypoplasie dermique focale) : Anomalies cutanées, squelettiques et dentaires
- Syndrome oculo-dento-osseux : Atteinte oculaire, dentaire et osseuse
Hypoplasies Acquises
Contrairement aux formes héréditaires, les hypoplasies acquises affectent de façon asymétrique certaines dents selon le moment de survenue de l’agression durant l’odontogénèse.
Hypoplasies prénatales :
- Affectent surtout les molaires et canines temporaires (en formation durant la vie fœtale)
- Causes : infections maternelles (rubéole, toxoplasmose), carences nutritionnelles, médicaments tératogènes
Hypoplasies néonatales :
- Hypoplasie linéaire des faces vestibulaires des incisives supérieures temporaires
- Nettement plus fréquente chez les prématurés (jusqu’à 40% vs 10% chez les enfants nés à terme)
- Liée au stress de la prématurité et aux perturbations métaboliques
Hypoplasies des maladies éruptives de l’enfance :
- Rougeole, varicelle, scarlatine
- La fièvre élevée perturbe temporairement l’amélogenèse
- Se traduit par une ligne ou bande hypoplasique horizontale
Hypoplasies des troubles nutritionnels :
- Hypovitaminose A : Métaplasie sévère de l’émail, kératinisation anormale
- Hypovitaminose D : Hypoplasie de l’émail, retard d’éruption
- Hypocalcémie : Hypoplasie et hypominéralisation
- Carence en fer : Dépigmentation des incisives (teinte blanc-grisâtre)
Hypoplasies des intoxications :
Fluorose dentaire : Intoxication chronique par excès de fluor durant l’odontogénèse. Elle se manifeste par une hypominéralisation de l’émail. Les dents temporaires sont rarement atteintes car l’exposition in utero est limitée (le placenta filtre partiellement le fluor). Lorsqu’elle survient, elle se traduit par des taches blanches opaques, des striations, voire des puits dans les formes sévères.
Dyschromie à la tétracycline : Les tétracyclines traversent la barrière placentaire et se fixent sur les tissus dentaires en cours de minéralisation par chélation du calcium. Leur action sur les dents va d’une simple coloration uniforme jaune à des bandes ou colorations gris-brunâtre plus ou moins prononcées. La coloration est fluorescente sous lumière UV (caractéristique diagnostique). L’utilisation de tétracyclines est contre-indiquée chez la femme enceinte et l’enfant de moins de 8 ans.
Anomalies de Structure de la Dentine
Dentinogénèse Imparfaite Héréditaire
Anomalie héréditaire de la formation de la dentine, distincte génétiquement de l’amélogénèse imparfaite. Prévalence : environ 1/8000.
Type I : Associée à l’ostéogenèse imparfaite (maladie des os de verre)
- Fragilité osseuse avec fractures multiples
- Dents translucides, gris-bleu à jaune-brun
- Oblitération canalaire progressive
- Usure rapide
Type II : Forme isolée (sans ostéogenèse imparfaite)
- L’émail a une épaisseur normale mais s’écaille facilement
- Découvre une dentine plus molle, irrégulière, de couleur ambrée caractéristique
- Oblitération complète des chambres pulpaires et canaux
- Mobilités dentaires fréquentes
- Les dents temporaires sont plus sévèrement atteintes que les permanentes
Type III : Forme rare, surtout dans certaines populations (Brandywine, Maryland)
- Aspect très variable
- Expositions pulpaires fréquentes
- Dents en “coquille” avec cavités pulpaires élargies (contraire aux types I et II)
Dysplasie Dentinaire Héréditaire
Plus rare que la dentinogénèse imparfaite, elle se caractérise par un émail normal, une formation dentinaire atypique et des anomalies de morphologie pulpaire.
Type I (radiculaire) : Les dents ont une forme et une couronne normales, mais l’aspect radiographique de “dents sans racines” est caractéristique. Les racines sont extrêmement courtes ou absentes. Mobilités précoces et pertes dentaires dès l’enfance.
Type II (coronaire) : Les dents temporaires ont une couleur ambrée. Oblitération complète des chambres pulpaires. Kystes périapicaux multiples sans cause carieuse (caractéristique). Abcès multiples.
Dysplasies Dentinaires Acquises
Secondaires à des pathologies systémiques affectant le métabolisme phospho-calcique :
- Rachitisme : Défaut de minéralisation par carence en vitamine D
- Scorbut : Carence en vitamine C, défaut de formation du collagène
- Hypothyroïdie : Retard de maturation dentaire
Anomalies du Cément
Hypoplasie et Aplasie du Cément
Découverte radiographique et histologique, elle n’affecterait que les dents temporaires, surtout antérieures. Généralement asymptomatique et sans conséquence clinique majeure.
Le diagnostic est souvent fortuit sur des dents extraites (examen histologique) ou sur des radiographies haute résolution montrant une absence de ligne cémentaire.
Anomalies Affectant Tous les Tissus
Odontogénèse Imparfaite (Héréditaire)
Anomalie héréditaire très rare combinant les atteintes de l’émail, de la dentine et parfois du cément. Les dents sont petites, malformées, avec des couronnes et racines anormales. Transmission autosomique dominante dans la majorité des cas.
Odontodysplasie Régionale (Héréditaire)
Encore appelée “dents fantômes” en raison de leur aspect radiographique caractéristique (radiotransparence marquée). L’émail et la dentine sont atteints, l’anomalie affecte quelques dents dans une région anatomique (souvent un quadrant).
Les deux dentures sont affectées mais la denture temporaire est généralement plus sévèrement touchée. Les dents sont :
- De petite taille
- Décolorées (jaune-brun)
- Rugueuses
- Souvent non éruptées (inclusion)
- Radiographiquement : chambres pulpaires élargies, faible contraste émail/dentine
L’étiologie reste discutée : anomalie vasculaire locale, infection virale in utero, facteur génétique.
Anomalies Acquises
Traumatiques :
- Mécaniques : Attrition, abrasion (déjà décrites)
- Physiques : Chaleur, radiations, laser
- Chimiques : Érosion acide (déjà décrite)
Melanodontie Infantile
Lésion des dents temporaires semblable à la carie rampante, se développant sur des hypoplasies amélaires. Colorations noires à brunes, souvent multiples. Étiologie discutée : bactéries chromogènes, apport de fer, facteurs nutritionnels.
Ankylose Dentaire
Fusion du cément ou de la dentine avec l’os alvéolaire, sans interposition de ligament alvéolo-dentaire. Les deuxièmes puis premières molaires inférieures temporaires sont les plus affectées.
Étiologie multifactorielle : traumatisme, infection locale, facteur héréditaire. La dent ankylosée :
- Ne fait pas d’éruption (reste en infra-occlusion)
- Émet un son métallique à la percussion
- Est immobile
- Constitue un obstacle à l’éruption de la dent permanente
Traitement : surveillance si légère, extraction si sévère avec risque pour la permanente.
Résorptions Dentaires
Les résorptions pathologiques (à distinguer de la rhizalyse physiologique) peuvent être :
Externes (les plus fréquentes) :
- Inflammatoires : secondaires à traumatisme, infection, pression orthodontique
- De remplacement : ankylose suivie de résorption
- Radiotransparences au niveau de la racine
Internes :
- Destruction de la dentine depuis la chambre pulpaire
- Image radiographique en “ballon”
- Évolution vers perforation coronaire ou radiculaire
Anomalies d’Éruption
Éruptions Prématurées
Dents Natales et Néonatales
- Dents natales : Présentes sur l’arcade à la naissance (1/2000 à 1/3000 naissances)
- Dents néonatales : Éruption durant les 30 premiers jours de vie
Dans 90% des cas, il s’agit de dents de la série normale (incisives centrales inférieures ++), dans 10% de dents surnuméraires.
Caractéristiques :
- Petite taille de couronne, aspect dysmorphique
- Coloration jaune à brunâtre (émail hypominéralisé)
- Mobilité importante (développement radiculaire incomplet)
- Risque d’inhalation si mobilité extrême
- Risque de lésions de la langue (maladie de Riga-Fede)
Histologiquement : émail hypominéralisé (éruption accélérée avant maturation complète).
Conduite à tenir :
- Extraction si mobilité excessive (risque d’inhalation)
- Meulage des bords tranchants si lésions linguales
- Conservation et surveillance si stable
Dents Précoces
Éruption avant le délai habituel mais après 30 jours de vie. Surtout les incisives. Rarement les molaires. Généralement sans conséquence.
Éruptions Retardées
Des obstacles mécaniques locaux peuvent retarder l’éruption :
- Fibro-muqueuse de surface : Gencive épaisse, fibrose
- Obstacles osseux : Hyperdensité, épaississement cortical
- Environnement dentaire : Dent surnuméraire sur le trajet, kyste, odontome
Un retard d’éruption de plus de 6 mois par rapport à la norme justifie une exploration radiographique.
Inclusion des Dents Temporaires
Affecte plus fréquemment la seconde molaire inférieure. Causes :
- Malposition du germe
- Malformation dentaire (dilacération)
- Obstacle sur le chemin d’éruption (kyste, odontome)
- Ankylose
Traitement : si obstacle, ablation chirurgicale. Si ankylose, extraction.
Dyschromies
Dyschromies Intrinsèques
Incorporation de substances chromogènes au sein du complexe amélo-dentinaire, avant ou après éruption.
Avant l’éruption (durant l’odontogénèse) :
- Maladies génétiques : amélogénèse et dentinogénèse imparfaites (décrites ci-dessus)
- Maladies congénitales : porphyrie (dents roses-violacées), ictères sévères (dents vertes)
- Médicaments : tétracyclines (jaune-gris-brun), fluor en excès (taches blanches)
Après l’éruption :
- Hémorragie intrapulpaire post-traumatique (jaune-rose-marron)
- Nécrose pulpaire (gris foncé)
- Matériaux endodontiques (amalgame : gris-noir)
Dyschromies Extrinsèques
Superficielles, n’affectent que la surface amélaire. Prennent ancrage au niveau des sillons, dépressions, rugosités.
Principales causes :
- Plaque dentaire colorée : Bactéries chromogènes (vert, orange, noir)
- Tartre : Dépôts minéralisés jaune-brun
- Alimentation : Thé, café (rares chez l’enfant), betterave, myrtilles
- Médicaments : Suppléments en fer (noir), chlorhexidine (brun)
- Autres : Tabagisme passif, pollution
Traitement : prophylaxie professionnelle, polissage. Prévention par hygiène rigoureuse.
Conclusion et Perspectives
La pathologie des dents temporaires constitue un champ vaste et complexe de l’odontologie pédiatrique. La connaissance approfondie des différentes formes pathologiques, de leurs étiologies, de leurs aspects cliniques, radiologiques et histologiques est indispensable pour tout praticien confronté à l’enfant.
Les dents temporaires, bien que transitoires, méritent toute notre attention. Leur préservation conditionne le développement harmonieux de l’appareil manducateur, l’établissement d’une occlusion correcte, et la santé bucco-dentaire future de l’enfant.
Face aux altérations structurales diverses – lésions carieuses, traumatismes, usures, anomalies de développement – le médecin dentiste doit être capable d’établir un diagnostic étiologique précis et de proposer un plan de traitement adapté à chaque situation clinique.
L’approche doit être globale, tenant compte de l’âge de l’enfant, du stade physiologique de la dent, du risque carieux individuel, et des répercussions potentielles sur la denture permanente. La prévention, le dépistage précoce et l’intervention au bon moment constituent les clés du succès thérapeutique.
Ressources pour Approfondir
Pour les étudiants en odontologie souhaitant consolider leurs connaissances, plusieurs ressources complémentaires sont recommandées :
- Les Annales corrigées de l’internat en odontologie 2022-2024 permettent de s’entraîner sur des cas cliniques concrets et de valider ses acquis.
- Le Guide clinique d’odontologie offre une approche synthétique et pratique, particulièrement utile en stage clinique.
- Pour la prise en charge des urgences, notamment traumatiques, le manuel de Chirurgie orale détaille les protocoles actualisés.
Appel à l’Action
La formation continue et la mise à jour régulière des connaissances sont essentielles dans notre discipline en constante évolution. N’hésitez pas à consulter régulièrement la littérature scientifique, à participer à des formations, et à échanger avec vos pairs.
La santé bucco-dentaire de nos jeunes patients mérite notre engagement et notre vigilance. Chaque consultation est une opportunité de dépistage, de prévention, et d’éducation thérapeutique des parents et des enfants.
Ressource externe recommandée :
Pour s’entraîner avec des QCM et consolider vos connaissances en odontologie pédiatrique et pathologie dentaire, consultez la plateforme ResiDentaire™ – QCM Médecine Dentaire
Note de transparence : Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site et à continuer de produire du contenu de qualité pour les étudiants en odontologie.
Dernière mise à jour : Février 2026 Auteur : Rédaction spécialisée en odontologie Destiné aux étudiants en chirurgie dentaire – Niveau DFGSO2/DFGSO3

Leave a Reply