Lésions Interradiculaires : Diagnostic, Classifications et Prise en Charge — Guide Complet en Chirurgie Dentaire
Résumé rapide : Les lésions interradiculaires représentent l’une des complications les plus redoutées de la maladie parodontale. Leur diagnostic précoce, leur classification rigoureuse et une approche thérapeutique adaptée sont indispensables pour optimiser le pronostic des dents pluriradiculées. Ce guide complet vous accompagne pas à pas, de l’anatomie à la décision clinique.
Introduction
La maladie parodontale cause la destruction progressive des tissus durs et mous de soutien de la dent. Au niveau des dents pluriradiculées, cette destruction peut se traduire par une exposition de la furcation — une atteinte qui modifie radicalement le pronostic dentaire et complique considérablement la prise en charge.
Cette zone anatomique est particulièrement vulnérable : son accès est difficile aussi bien pour le patient lors du brossage que pour le praticien lors du détartrage-surfaçage. Il en résulte un contrôle de plaque souvent insuffisant, qui entretient l’inflammation et favorise la progression de la maladie.
La décision thérapeutique face à une atteinte interradiculaire a toujours représenté un défi clinique majeur. Entre régénération, tunnelisation, résection radiculaire ou extraction, les options sont nombreuses — et le choix conditionne l’avenir de la dent.
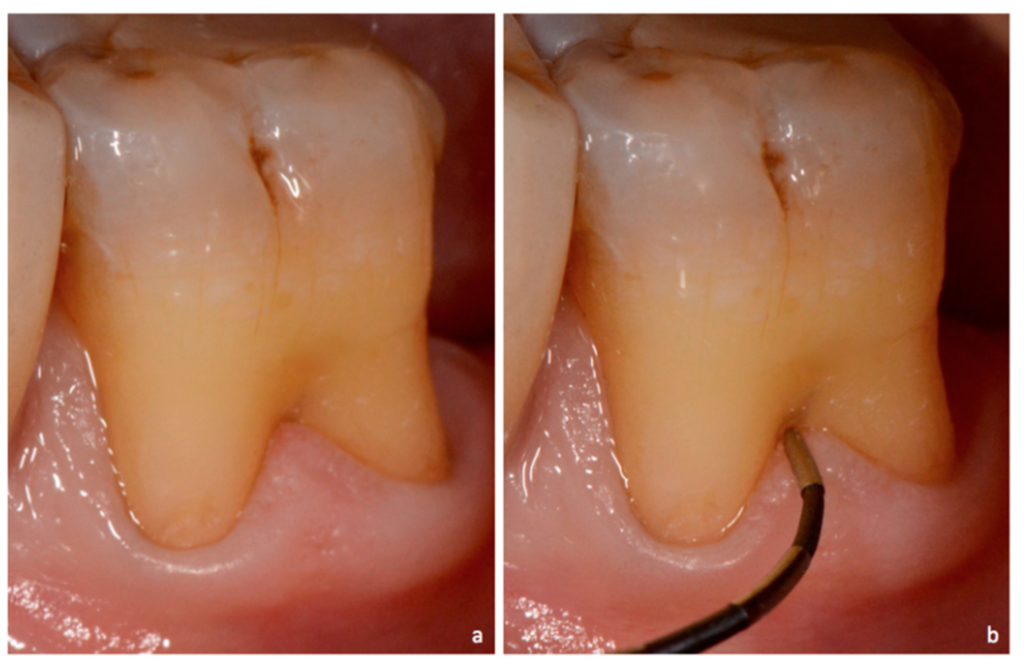
Définition des Lésions Interradiculaires
La lésion interradiculaire correspond à une perte partielle ou totale du système d’ancrage et de l’os alvéolaire au sein de la zone interradiculaire.
Cette zone anatomique est délimitée :
- Coronairement par la furcation (point de divergence des racines)
- Latéralement par les surfaces radiculaires
- Apicalement jusqu’à l’apex
Bifurcations vs Trifurcations
Les bifurcations concernent principalement :
- Les molaires mandibulaires (furcation vestibulo-linguale unique)
- Les premières prémolaires maxillaires
- Plus rarement : incisives, canines, prémolaires mandibulaires et secondes prémolaires maxillaires
Les trifurcations s’observent surtout sur :
- Les molaires maxillaires (furcations vestibulaire, mésiale et distale)
- Plus rarement : premières prémolaires maxillaires et mandibulaires
Point clé pour l’examen : Les sites les plus fréquemment atteints sont les faces distales des premières molaires maxillaires (Tal & Lemmer, 1982) et les faces vestibulaires des molaires mandibulaires (Mac Fall, 1982).
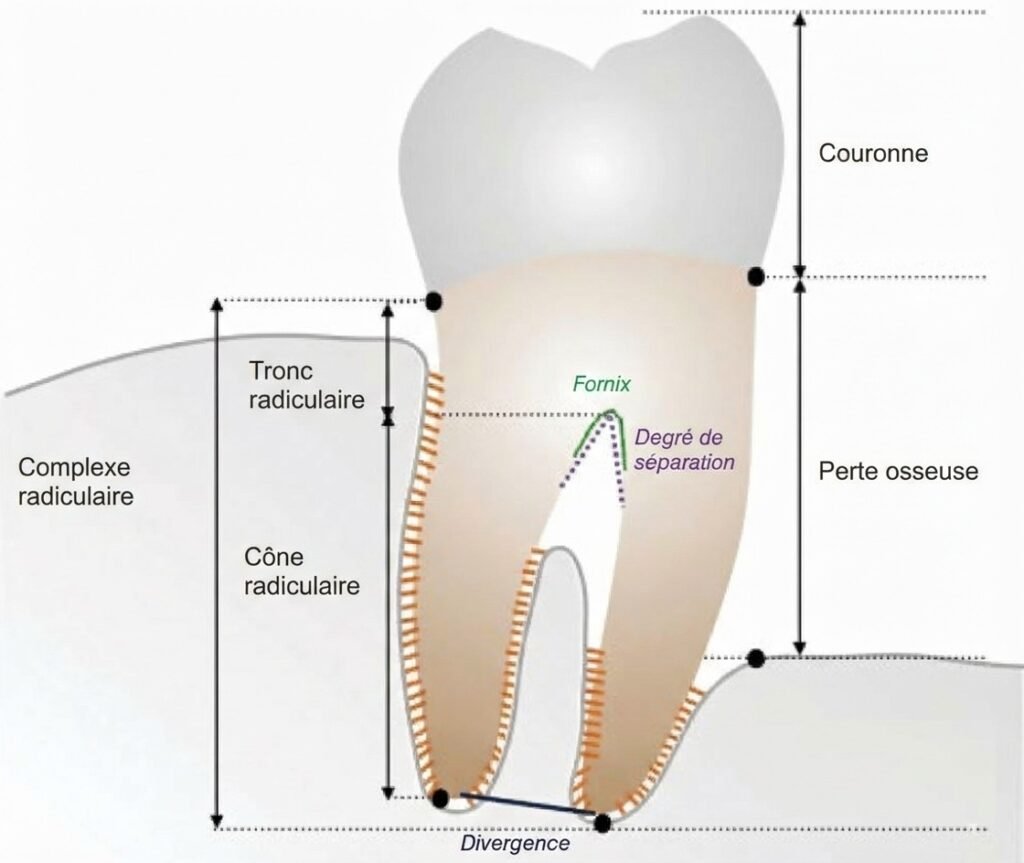
Anatomie de la Zone Furcatoire : Notions Incontournables
Une bonne maîtrise de l’anatomie furcatoire est indispensable pour comprendre les classifications et guider le traitement.
Les Zones Furcatoires
Pour les premières molaires maxillaires, on distingue trois zones de furcation :
- Vestibulaire
- Mésiale
- Distale
Les premières molaires mandibulaires ne possèdent qu’une seule zone : vestibulo-linguale.
L’Entrée de la Furcation
La localisation et le diamètre d’entrée de furcation varient selon les dents. Globalement, les furcations des molaires mandibulaires sont situées plus coronairement que celles des molaires maxillaires. Plus les entrées sont apicales, moins elles sont exposées à l’attaque bactérienne — ce qui influe directement sur le pronostic.
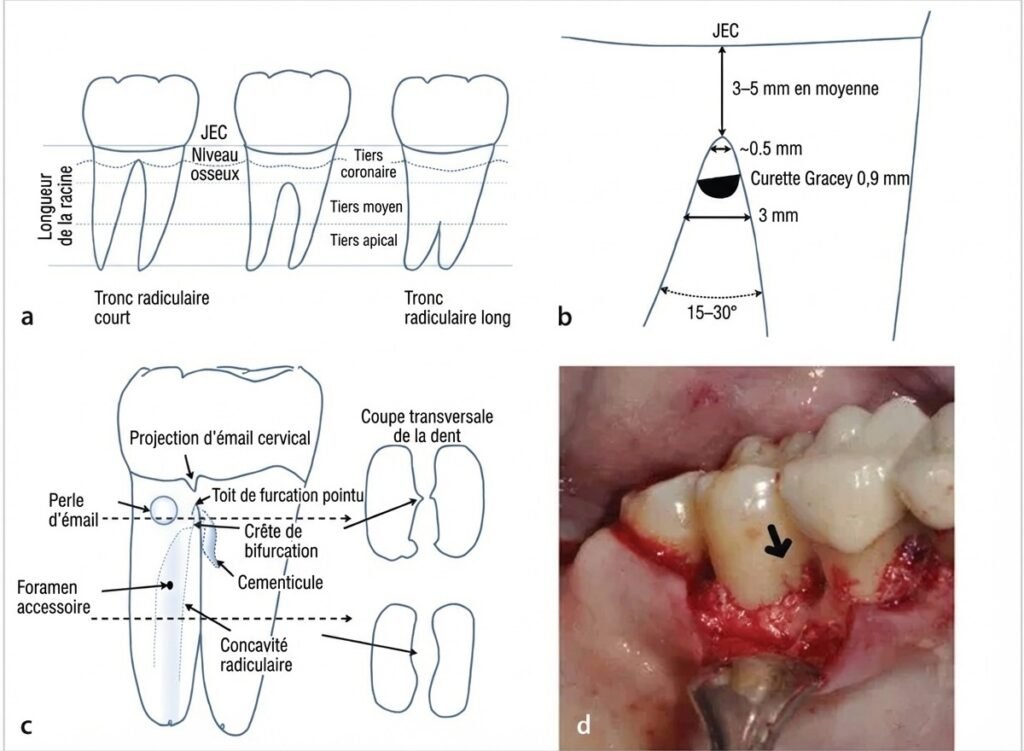
Le Tronc Radiculaire
Il correspond à la partie commune des racines, s’étendant de la jonction amélo-cémentaire (JAC) jusqu’à la furcation. On distingue trois types :
| Type de tronc | Longueur |
|---|---|
| Court | ≤ 1/3 de la hauteur radiculaire |
| Moyen | Entre 1/2 et 2/3 de la hauteur radiculaire |
| Long | > 2/3 de la hauteur radiculaire |
Un tronc court expose plus précocement la furcation en cas de perte d’attache, ce qui aggrave le pronostic. À l’inverse, un tronc long protège la furcation plus longtemps.
Le Complexe Radiculaire
Il correspond à la partie de la dent située apicalement à la JAC, comprenant le tronc radiculaire et les racines, qui peuvent être :
- Convergentes
- Divergentes
- Parallèles
- Fusionnées (totalement ou partiellement)
Schéma mnémotechnique : JAC → Tronc radiculaire → Furcation → Racines individuelles
Classifications des Lésions Interradiculaires
Classer une atteinte interradiculaire permet de poser un diagnostic précis et de définir une stratégie thérapeutique adaptée. Cinq classifications majeures sont à maîtriser.
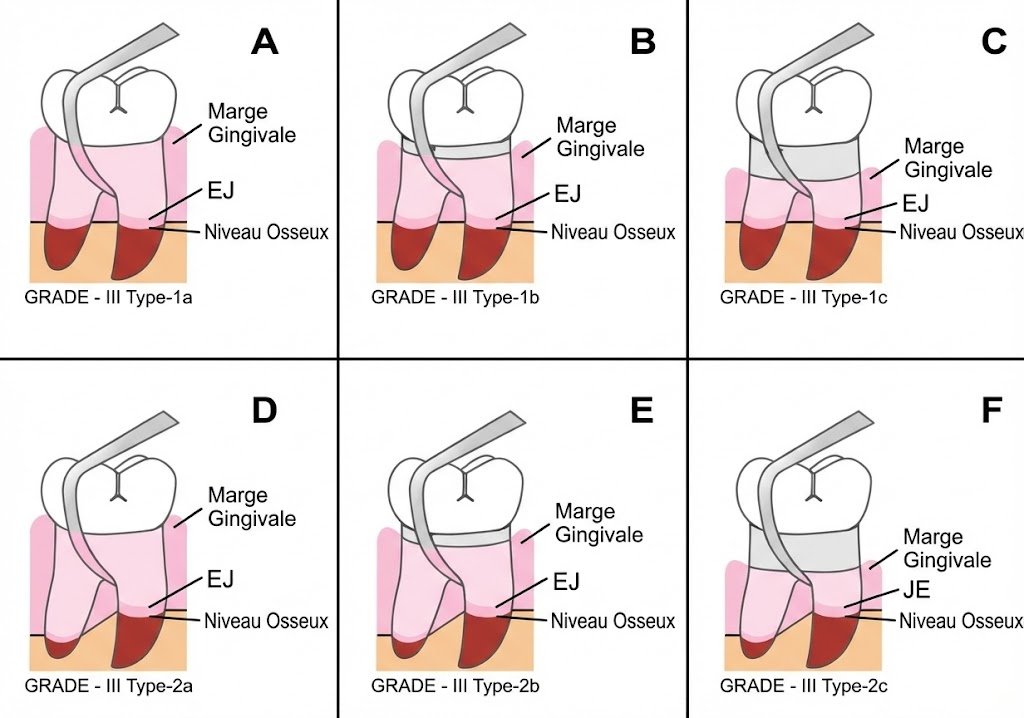
Classification de Glickman (1974)
Basée sur l’importance de la destruction parodontale ; quatre classes :
Classe I : Atteinte du desmodonte au niveau de la furcation, sans évidence clinique ou radiologique. Lésion initiale, réversible avec un traitement étiologique bien conduit.
Classe II : Alvéolyse présente sur une ou plusieurs faces de la furcation. Les structures parodontales intactes en regard permettent seulement une pénétration partielle de la sonde de Nabers. Petite zone de raréfaction osseuse visible à la radio.
Classe III : Lyse osseuse interradiculaire permettant le passage total de la sonde dans la direction vestibulo-linguale ou mésio-distale, mais la furcation peut être obstruée par la gencive.
Classe IV : Furcation complètement ouverte et visible cliniquement, permettant un accès direct à la sonde sans résistance gingivale.
Classification de Hamp, Nyman et Lindhe (1977)
Basée sur la perte horizontale des tissus de soutien ; trois classes :
Classe I : Perte horizontale n’excédant pas 1/3 de la largeur de la dent.
Classe II : Perte horizontale dépassant 1/3 de la largeur mais n’atteignant pas la totalité de l’espace interradiculaire.
Classe III : Destruction horizontale de part en part de l’espace interradiculaire (furcation “traversante”).
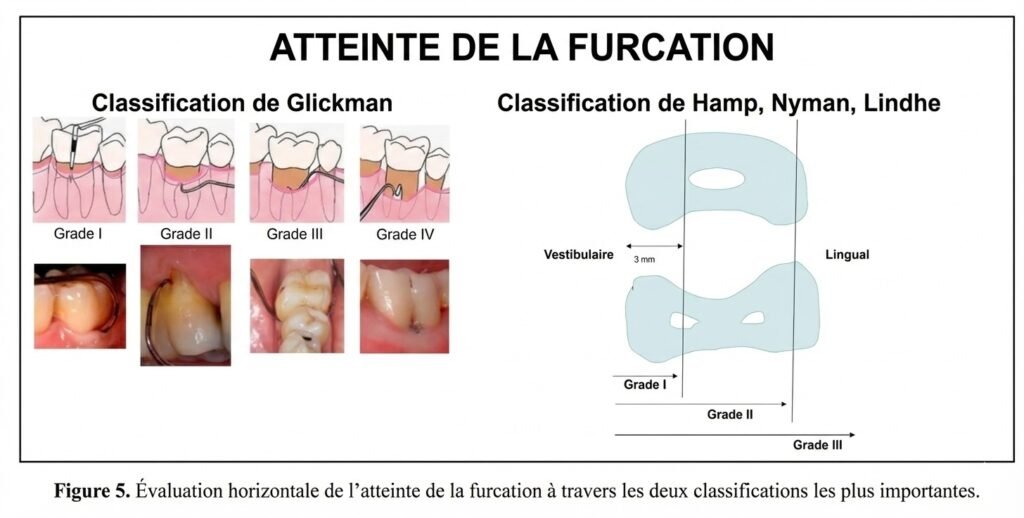
Cette classification est la plus utilisée en pratique clinique pour sa simplicité et sa reproductibilité.
Classification de Goldman et Cohen (1977)
Classe I : Lésion débutante, non traversante — lyse osseuse horizontale de < 3 mm à l’intérieur de la furcation.
Classe II : Lésion en cul-de-sac, non traversante — lyse osseuse horizontale de > 3 mm sans traverser toute la largeur.
Classe III : Lésion traversante — la sonde de Nabers traverse la zone interradiculaire de part en part.
Classification de Tarnow et Fletcher (1984)
Elle affine les classifications précédentes en intégrant la composante verticale de la destruction osseuse. Elle s’applique en sous-classes aux trois classes de Goldman & Cohen ou de Hamp :
| Sous-classe | Défaut osseux vertical |
|---|---|
| A | 1 à 3 mm |
| B | 4 à 6 mm |
| C | ≥ 7 mm |
Intérêt clinique : Cette subdivision permet d’anticiper le potentiel de régénération — plus le défaut vertical est profond (sous-classe C), plus le pronostic est sombre.
Classification de Lindhe (1989)
Classification simplifiée à trois niveaux, adaptée à une utilisation rapide en consultation :
Classe 1 : La sonde ne pénètre pas au-delà de 3 mm dans l’espace interradiculaire.
Classe 2 : La sonde pénètre plus de 3 mm sans traverser.
Classe 3 : La sonde traverse la furcation de part en part.
Tableau Comparatif des Classifications : Quelle Grille Choisir ?
Chaque classification présente des avantages et des limites. Ce tableau vous aide à choisir celle adaptée à votre contexte clinique ou à votre révision.
| Critère | Glickman (1974) | Hamp et al. (1977) | Goldman & Cohen (1977) | Tarnow & Fletcher (1984) | Lindhe (1989) |
|---|---|---|---|---|---|
| Nombre de classes | 4 | 3 | 3 | Sous-classes A/B/C | 3 |
| Composante horizontale | Oui | Oui (en tiers) | Oui (< ou > 3 mm) | Non | Oui (seuil 3 mm) |
| Composante verticale | Non | Non | Non | Oui | Non |
| Aspect radiologique | Oui | Non | Non | Non | Non |
| Facilité d’utilisation | Moyenne | Élevée | Élevée | Combinée | Très élevée |
| Usage clinique courant | Historique | ✅ Référence | Complémentaire | Affinement | Pratique |
| Valeur pronostique | Modérée | Bonne | Bonne | Élevée | Bonne |
Conseil pratique : En clinique quotidienne, la classification de Hamp et al. reste la référence. Pour les cas complexes ou les décisions chirurgicales, associez-la à Tarnow & Fletcher pour intégrer la composante verticale.
Étiologies des Lésions Interradiculaires
La compréhension des mécanismes étiologiques est essentielle pour agir sur les facteurs de risque modifiables.
Étiologie Bactérienne
La plaque dentaire est reconnue comme la cause nécessaire et déterminante des lésions interradiculaires d’origine parodontale. Les bactéries parodontopathogènes détruisent progressivement les tissus en libérant des métabolites et des enzymes protéolytiques. Leurs effets délétères sont amplifiés par la réponse immunitaire de l’hôte, qui produit des médiateurs de l’inflammation participant à la destruction tissulaire.
Aucune étude ne démontre de spécificité bactérienne propre aux lésions interradiculaires : elles restent des séquelles de la maladie parodontale.
Facteurs Anatomiques
Plusieurs particularités morphologiques contribuent à la vulnérabilité de la furcation :
- Longueur du tronc cervical : Plus le tronc est court, plus la furcation est exposée précocement lors de la perte d’attache
- Concavités furcatoires et radiculaires : Zones de rétention de plaque, fréquentes sur les molaires mandibulaires, difficiles à instrumenter
- Largeur de l’espace interradiculaire : Plus l’espace est large et les racines divergentes, meilleure est la vascularisation et donc le potentiel de cicatrisation
- Arêtes et sillons furcatoires : Favorisent la colonisation bactérienne
- Malpositions, encombrements, versions : Facteurs naturels de rétention de plaque
Facteurs Histologiques
Une vascularisation moindre de l’os interradiculaire et une fragilité relative du ligament desmodontal dans cette zone contribuent à l’installation et à la progression des lésions.
Facteurs Iatrogènes
Les limites prothétiques sous-gingivales, les restaurations débordantes, les surfaces rugueuses et les perforations radiculaires dirigées vers la furcation sont des facteurs directement évitables. Leur prévention est une responsabilité clinique directe du praticien.
Facteurs Occlusaux
Un traumatisme occlusal, en présence d’inflammation, peut entraîner une résorption osseuse préférentiellement localisée en zone de furcation, sans destruction marquée en proximal. Ceci s’explique par les modifications vasculaires induites par les forces occlusales dans la région interradiculaire.
Facteurs Endodontiques
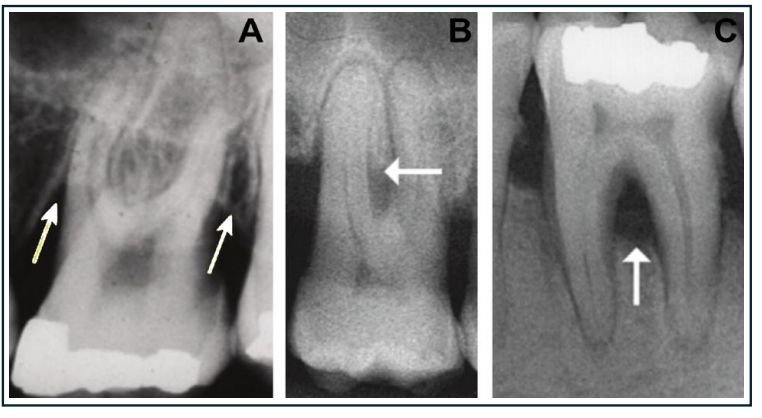
Une pathologie d’origine pulpaire peut générer une lésion radio-claire interradiculaire par élargissement du desmodonte ou via des canaux accessoires communiquant avec le plancher de la chambre pulpaire. Le diagnostic différentiel lésion parodontale / lésion endodontique / lésion endo-paro est fondamental.
Facteurs Embryologiques
- Projections d’émail (13 % des molaires) : l’absence d’attache conjonctive sur la surface amélaire crée une adhésion épithéliale vulnérable
- Perles d’émail : défauts d’attache conjonctive fragilisant l’herméticité de la jonction gingivo-dentaire
- Hypoplasies cémentaires atypiques : site privilégié pour l’implantation bactérienne
La Démarche Diagnostique
La classification est nécessaire mais insuffisante. Une approche diagnostique complète doit intégrer des données cliniques multiples pour orienter la stratégie thérapeutique.
Données Liées au Patient
- État de santé générale : maladies systémiques, tabagisme, médicaments — tout facteur altérant les réponses immunitaires ou cicatricielles doit être pris en compte. Le diabète mal équilibré et le tabagisme figurent parmi les facteurs de risque les plus documentés
- Niveau d’hygiène bucco-dentaire : un contrôle de plaque insuffisant entretient le biofilm bactérien et contre-indique de facto toute chirurgie régénératrice
- Type de parodontite : les lésions interradiculaires ne sont pas des entités isolées — elles s’inscrivent toujours dans le contexte d’une maladie parodontale globale
Données Liées à la Dent
- Situation sur l’arcade : l’accessibilité conditionne le contrôle de plaque et l’instrumentabilité des surfaces
- Mobilité dentaire : une mobilité excessive perturbe la cicatrisation et complique les manœuvres d’hygiène — signe pronostique défavorable
- Rapports occlusaux : l’existence d’un traumatisme occlusal est un facteur aggravant local
- Intégrité coronaire : les pertes de substance et anomalies dentaires (perles d’émail, projections) favorisent la rétention de plaque
- Environnement muqueux : une gencive attachée haute et épaisse améliore le pronostic et les possibilités thérapeutiques
- Morphologie radiculaire : des racines longues, larges et divergentes offrent un meilleur ancrage osseux que des racines courtes et frêles
- État endodontique : une nécrose pulpaire peut générer ou aggraver un défaut osseux d’origine parodontale
Données Liées aux Lésions
L’association lésion interradiculaire + lésion intraosseuse sur la même dent aggrave le pronostic et complexifie le traitement.
Moyens d’Évaluation
Le sondage parodontal est le gold standard clinique :
- Sonde parodontale graduée classique → pertes d’attache péri-dentaires
- Sonde de Nabers (courbe, millimétrée) → composante horizontale des lésions interradiculaires
- La composante verticale est estimée sur le cliché rétro-alvéolaire

L’examen radiographique est indispensable :
- Le cliché rétro-alvéolaire est préférable à l’OPG (orthopantomogramme), qui présente de nombreuses distorsions géométriques
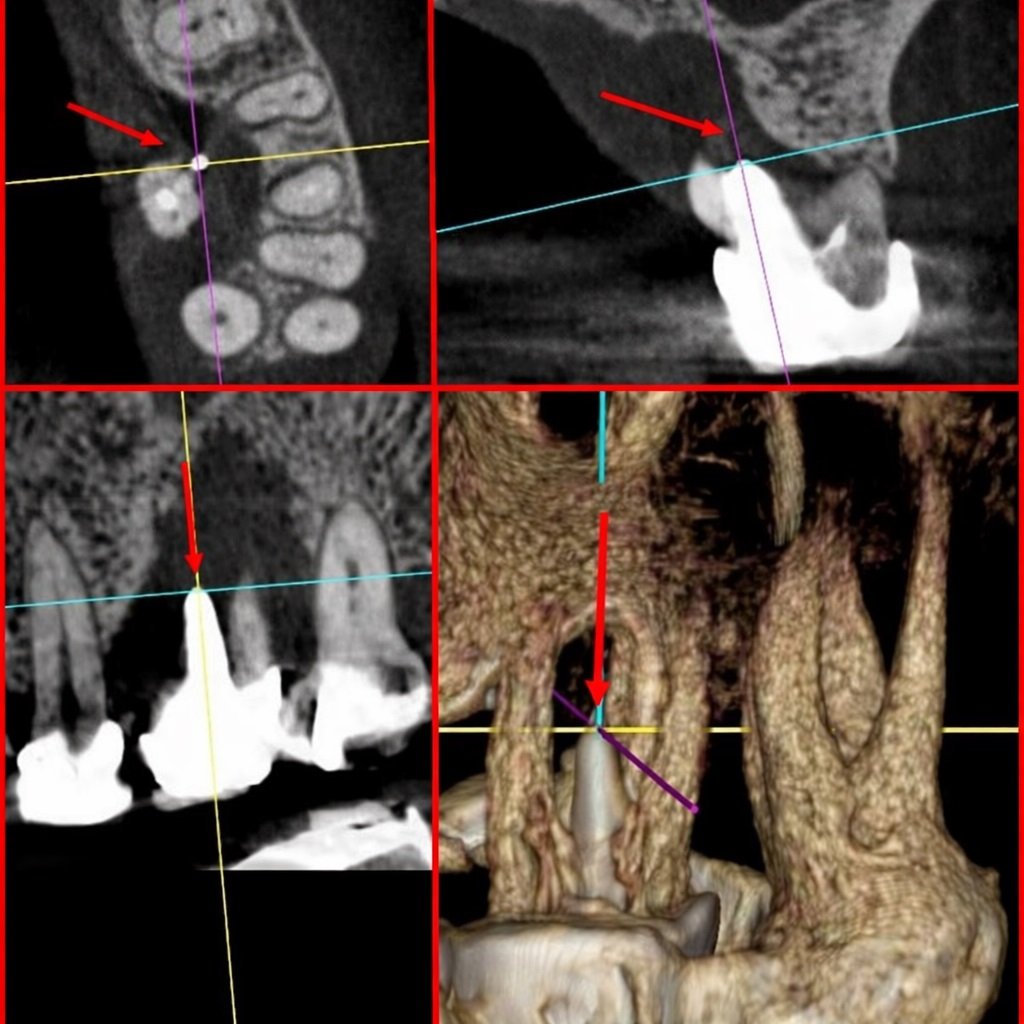
- Le Cone Beam (CBCT) offre une supériorité diagnostique démontrée pour la détection des lésions interradiculaires, toutes configurations confondues. Son indication doit être réservée aux situations cliniques complexes ou lorsqu’un diagnostic différentiel s’impose.
Erreurs Fréquentes à Éviter en Clinique
1. Utiliser uniquement la sonde parodontale classique pour explorer la furcation
Pourquoi c’est problématique : Une sonde droite ne permet pas d’explorer correctement la composante horizontale de la furcation, entraînant une sous-estimation systématique de la lésion.
Bonne pratique : Utiliser systématiquement la sonde de Nabers (courbe et millimétrée) pour quantifier la pénétration horizontale dans la furcation, en complément de la sonde droite pour les mesures verticales.
2. Se contenter de l’OPG pour le diagnostic radiographique
Pourquoi c’est problématique : L’orthopantomogramme génère des distorsions géométriques significatives dans les zones molaires. Les lésions interradiculaires précoces ou modérées y sont souvent invisibles ou sous-estimées.
Bonne pratique : Privilégier le cliché rétro-alvéolaire pour l’évaluation de routine. Recourir au Cone Beam pour les cas complexes nécessitant un bilan tridimensionnel.
3. Traiter la lésion interradiculaire comme une entité isolée
Pourquoi c’est problématique : Proposer un traitement local sans prise en charge globale de la maladie parodontale condamne le résultat à long terme. L’inflammation persistante au niveau des autres sites continuera de progresser.
Bonne pratique : La lésion interradiculaire s’inscrit toujours dans le contexte global de la parodontite. Le traitement étiologique (motivation à l’hygiène, détartrage-surfaçage) doit précéder toute chirurgie.
4. Proposer une chirurgie régénératrice sur fond de mauvaise hygiène
Pourquoi c’est problématique : La régénération tissulaire guidée (RTG) ou les greffes osseuses en zone furcatoire sont vouées à l’échec si le contrôle de plaque est insuffisant. Le biofilm bactérien persistant compromet la cicatrisation et favorise les récidives.
Bonne pratique : Obtenir un indice de plaque < 20 % et un indice de saignement < 10 % avant toute décision chirurgicale. Réévaluer après phase étiologique.
5. Négliger les facteurs iatrogènes modifiables avant le traitement parodontal
Pourquoi c’est problématique : Une couronne avec une limite sous-gingivale débordante ou une restauration à la surface rugueuse entretient l’inflammation locale, quelle que soit la qualité du traitement parodontal associé.
Bonne pratique : Identifier et traiter les facteurs iatrogènes (remplacement ou repolissage des restaurations, recontouring des limites prothétiques) avant ou concomitamment à la thérapeutique parodontale.
6. Méconnaître l’origine endodontique d’une lésion furcatoire
Pourquoi c’est problématique : Une lésion radio-claire en zone interradiculaire d’origine pulpaire (via canaux accessoires ou perforation) peut être diagnostiquée à tort comme une atteinte parodontale, avec des conséquences thérapeutiques radicalement différentes.
Bonne pratique : Réaliser systématiquement des tests de vitalité pulpaire face à toute lésion furcatoire d’apparition rapide ou asymétrique. En cas de doute, le traitement endodontique prime.
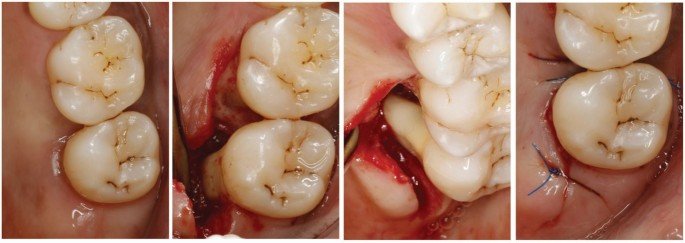
Cas Cliniques Commentés
Cas 1 — Découverte fortuite lors du bilan parodontal initial
Patient : Homme, 42 ans, fumeur modéré (8 cigarettes/jour), sans pathologie systémique connue. Consulte pour bilan bucco-dentaire de routine. Aucune douleur spontanée.
Problématique identifiée : Lors du sondage parodontal systématique à la sonde de Nabers, pénétration de 4 mm en vestibulaire de la 36 (première molaire mandibulaire gauche). L’OPG est peu contributif. Le cliché rétro-alvéolaire révèle une légère raréfaction osseuse interradiculaire. Diagnostic : atteinte de furcation classe II de Hamp, sous-classe B de Tarnow & Fletcher. Tests de vitalité positifs.
Prise en charge : Phase étiologique initiale (motivation à l’hygiène, détartrage-surfaçage sous anesthésie locale de la 36). Arrêt tabagique fortement conseillé.
Évolution attendue : Réévaluation à 8-12 semaines. En cas de résidu de poche > 4 mm après phase étiologique bien conduite, indication de chirurgie d’accès envisagée. Le tabagisme représente un facteur de risque majeur limitant la cicatrisation.
Point pédagogique : Une lésion de classe II peut être stabilisée par la thérapeutique étiologique seule si le patient adopte une hygiène rigoureuse. Le sondage de Nabers est ici l’outil diagnostique décisif — ni l’examen visuel ni l’OPG n’auraient permis ce diagnostic.
Cas 2 — Lésion de classe III avec doute endo-paro
Patient : Femme, 55 ans, diabétique de type 2 (HbA1c à 8,2 %), non-fumeuse. Consulte pour gêne et légère douleur à la mastication au niveau de la 16 (première molaire maxillaire droite).
Problématique identifiée : La sonde de Nabers traverse la furcation mésiale de part en part (classe III de Hamp). La dent présente une vitalité pulpaire douteuse (test froid négatif). Le Cone Beam révèle une destruction osseuse tridimensionnelle sévère avec composante verticale de 8 mm (sous-classe C). Suspicion d’atteinte combinée endo-paro.
Prise en charge : Traitement endodontique en première intention, suivi d’une réévaluation parodontale à 3 mois. L’équilibre du diabète est abordé en coordination avec le médecin traitant, l’hyperglycémie chronique compromettant significativement la cicatrisation parodontale.
Évolution attendue : Pronostic réservé à défavorable en raison de la sévérité de la lésion (classe III, sous-classe C) et du diabète mal équilibré. La stabilisation est l’objectif prioritaire ; une chirurgie résectrice (séparation radiculaire, hémisection) peut être envisagée secondairement.
Point pédagogique : Face à une lésion interradiculaire sévère, le diagnostic différentiel endo-paro est incontournable. Le CBCT apporte ici une valeur diagnostique que le cliché 2D ne peut pas fournir. Le contrôle des facteurs de risque systémiques est aussi important que le traitement local.
Cas 3 — Lésion interradiculaire chez un patient sous traitement orthodontique
Patient : Jeune femme, 28 ans, en cours de traitement orthodontique fixe (bagues) depuis 18 mois. Contrôle de plaque difficile autour des brackets. Consulte pour saignements persistants malgré les soins d’hygiène.
Problématique identifiée : Sondage de la 36 révèle une pénétration de 2 mm à la sonde de Nabers sans saignement au sondage. Gencive enflammée localement. Indice de plaque élevé (42 %). Bilan radiographique : absence de raréfaction osseuse visible. Diagnostic : atteinte de furcation débutante classe I de Glickman, liée à l’accumulation de plaque favorisée par le dispositif orthodontique.
Prise en charge : Motivation et instruction d’hygiène intensive (brossette interdentaire, brossette de précision pour les brackets, bain de bouche antiseptique comme le Listerine Total Care sans alcool). Détartrage supragingival et polissage. Réévaluation mensuelle.
Évolution attendue : Excellent pronostic si le contrôle de plaque est optimisé. La lésion de classe I est réversible avec un traitement étiologique bien conduit. Mise en garde sur l’importance de la maintenance parodontale tout au long du traitement orthodontique.
Point pédagogique : Les lésions interradiculaires ne sont pas l’apanage des patients âgés ou des parodontites avancées. Tout contexte de contrôle de plaque dégradé (appareillage orthodontique, prothèses complexes) peut amorcer une atteinte furcatoire — le dépistage systématique est essentiel.
Conclusion
La prise en compte de la morphologie des lésions interradiculaires est essentielle pour choisir le traitement adapté à chaque situation clinique. Le diagnostic ne se limite pas à la clinique : il impose un examen radiographique complémentaire rigoureux, et le Cone Beam doit être envisagé dans les cas complexes.
Les lésions interradiculaires d’origine parodontale ne constituent pas des entités indépendantes. Leur prise en charge s’inscrit obligatoirement dans le cadre du traitement global de la maladie parodontale, dont elles ne représentent qu’une étape — certes souvent déterminante.
Pour approfondir vos connaissances en parodontologie clinique, le Référentiel Internat en Parodontologie constitue une référence incontournable pour la préparation à l’internat.
Les étudiants souhaitant s’entraîner sur des QCM cliniques peuvent également explorer la plateforme ResiDentaire™, dédiée à la préparation des étudiants en médecine dentaire.
Foire Aux Questions (FAQ)
Comment différencier une lésion interradiculaire d’origine parodontale d’une lésion d’origine endodontique lors de l’examen clinique ?
Le test de vitalité pulpaire est l’élément clé : une dent vitale avec atteinte de furcation évoque une lésion parodontale pure. Une dent nécrosée avec image furcatoire oriente vers une origine endodontique (via canaux accessoires ou perforation). Dans les formes combinées endo-paro, les deux étiologies coexistent et doivent être traitées séquentiellement, en commençant par le traitement canalaire.
Quelle sonde utiliser pour explorer une atteinte de furcation et pourquoi ?
La sonde de Nabers est indispensable pour l’exploration des furcations. Sa forme courbe et millimétrée permet de longer le plafond de la furcation et de mesurer la pénétration horizontale, ce qu’une sonde droite ne peut pas faire correctement. Elle est utilisée en complément de la sonde parodontale classique pour les mesures verticales et les profondeurs de poche péri-dentaires.
Est-il possible de régénérer l’os perdu en zone interradiculaire ?
La régénération est théoriquement possible pour certaines classes de lésions. Les lésions de classe II (furcation non traversante) présentent un meilleur potentiel régénérateur que les classes III (traversantes), notamment par régénération tissulaire guidée (RTG) ou greffes osseuses. Les classes III sont généralement traitées par chirurgie résectrice (tunnelisation, hémisection) ou extraction. Le résultat dépend aussi de la sous-classe verticale (A, B ou C de Tarnow & Fletcher) et du profil de risque du patient.
Pourquoi le tabagisme est-il particulièrement néfaste pour les lésions interradiculaires ?
Le tabac compromet la vascularisation gingivale, réduit la réponse inflammatoire protectrice et altère la cicatrisation osseuse et conjonctive. Chez les fumeurs, les profondeurs de poche sont souvent masquées par la diminution du saignement au sondage (fausse impression de stabilité). Les résultats chirurgicaux sont significativement moins bons que chez les non-fumeurs, notamment en régénération.
Quelle est la classification des atteintes de furcation la plus utilisée en pratique clinique ?
La classification de Hamp, Nyman et Lindhe (1977) est la référence en pratique clinique grâce à sa simplicité et sa reproductibilité. Elle distingue trois classes selon la pénétration horizontale par tiers de la largeur dentaire. Pour une évaluation plus précise du pronostic, elle est souvent complétée par les sous-classes de Tarnow & Fletcher (1984) qui quantifient la composante verticale de la destruction osseuse.
À partir de quelle classe d’atteinte interradiculaire l’extraction devient-elle inévitable ?
Il n’existe pas de seuil absolu, mais les lésions de classe III avec composante verticale sévère (sous-classe C > 7 mm) ont un pronostic généralement défavorable à long terme. L’extraction devient inévitable si la mobilité dentaire est excessive, si l’hygiène est durablement insuffisante, si la dent est isolée sur l’arcade ou si la reconstruction prothétique est compromise. La décision doit toujours être personnalisée, en tenant compte de la dent pilier potentielle et des alternatives prothétiques.
Comment le Cone Beam améliore-t-il le diagnostic des lésions interradiculaires par rapport à la radiographie conventionnelle ?
Le Cone Beam (CBCT) offre une vision tridimensionnelle permettant de visualiser les défauts osseux dans les trois plans de l’espace. Il est supérieur aux radiographies conventionnelles pour détecter les lésions précoces, quantifier précisément la destruction verticale et apprécier la morphologie radiculaire. Son indication doit cependant rester ciblée : situations cliniques complexes, diagnostic différentiel difficile ou planification chirurgicale, en raison du surcoût et de l’irradiation plus importante.
Les lésions interradiculaires peuvent-elles apparaître sur des dents autres que les molaires ?
Oui, bien que les molaires soient de loin les plus touchées. Les premières prémolaires maxillaires, qui peuvent être bi- voire triradiculées, sont parfois concernées. Plus rarement, certaines prémolaires mandibulaires ou premières molaires maxillaires atypiques peuvent présenter des bifurcations en position inattendue. Un bilan radiographique et une exploration clinique systématique de toutes les dents pluriradiculées sont donc essentiels dans le cadre d’un bilan parodontal complet.
Pour Aller Plus Loin
Pour les étudiants en dentaire souhaitant consolider leurs bases ou se préparer à l’internat, voici quelques ressources de référence :
- Annales Corrigées de l’Internat en Odontologie 2022-2024 — indispensable pour la préparation aux concours
- Guide Clinique d’Odontologie — référence clinique complète et actualisée
- Référentiel Internat en Parodontologie — spécifiquement dédié à la parodontologie pour l’internat
- ResiDentaire™ — plateforme de QCM en ligne pour s’entraîner efficacement
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.

Leave a Reply