La Cicatrisation Parodontale : Comprendre les Mécanismes d’Attache, de Réattache et de Nouvelle Attache
Introduction : L’Enjeu de la Régénération Parodontale
La thérapeutique parodontale moderne poursuit un double objectif ambitieux : stopper la progression de la maladie parodontale et restaurer l’intégrité des structures de soutien dentaire détruites. Cette régénération tissulaire constitue le Saint Graal de la parodontologie contemporaine.
Pour les étudiants en médecine dentaire, maîtriser les mécanismes de cicatrisation parodontale est fondamental. Chaque intervention chirurgicale déclenche une cascade d’événements biologiques complexes dont la compréhension permettra d’optimiser vos résultats cliniques futurs.
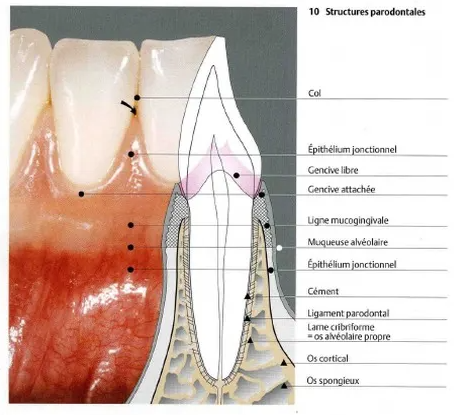
Comprendre la Cicatrisation : Définitions Fondamentales
Qu’est-ce que la Cicatrisation ?
La cicatrisation représente un processus dynamique qui mobilise l’ensemble des tissus de l’organisme dans un objectif précis : restaurer l’anatomie et la fonction des structures lésées. Ce phénomène biologique remarquable fait intervenir de multiples types cellulaires et médiateurs chimiques dans une chorégraphie parfaitement orchestrée.
Terminologie Essentielle en Parodontologie
La Réattache
Il s’agit de la réunion du tissu conjonctif avec la surface dentaire après une séparation traumatique causée par une incision ou une blessure. Dans ce cas, les tissus retrouvent leur continuité anatomique initiale.
La Nouvelle Attache
Ce terme désigne la réunion du tissu conjonctif avec une surface radiculaire préalablement exposée en raison d’un processus pathologique. La nouvelle attache représente le résultat idéal recherché lors du traitement chirurgical d’une poche parodontale. Elle témoigne d’une véritable reconquête tissulaire sur la maladie.
La Réparation
Processus biologique permettant de rétablir la continuité tissulaire grâce à des néoformations. Toutefois, contrairement à la régénération, la réparation ne restaure pas complètement l’architecture originelle ni toutes les fonctions des tissus lésés. C’est une solution de compromis biologique.
La Régénération
Phénomène biologique idéal par lequel l’architecture et la fonction des tissus détruits sont complètement restaurées. La régénération représente l’objectif ultime des thérapeutiques parodontales modernes, notamment avec les techniques de régénération tissulaire guidée.
L’Attache Rampante (Creeping Attachment)
Ce phénomène fascinant correspond à la migration coronaire progressive de la gencive marginale le long d’une racine dentaire présentant une récession. Observable entre 1 mois et 1 an après une chirurgie muco-gingivale, ce processus reste néanmoins inconstant et imprévisible.
Concepts Spécifiques à la Régénération Osseuse
Le Comblement Osseux
Restauration clinique observable du tissu osseux au sein d’une lésion parodontale. Ce comblement peut s’évaluer radiographiquement et constitue un indicateur de succès thérapeutique.
L’Ostéogenèse
Formation de tissu osseux nouveau par l’activité des cellules ostéoblastiques et pré-ostéoblastiques, stimulée par les facteurs de croissance ostéogénique contenus dans le matériel greffé. Pour optimiser ce processus, certains praticiens utilisent des biomatériaux spécifiques.
L’Ostéoconduction
Mécanisme par lequel le matériau greffé ne participe pas directement à la formation osseuse mais sert d’échafaudage tridimensionnel guidant la néoformation à partir de l’os naturel adjacent. C’est un rôle passif mais essentiel.
L’Ostéoinduction
Propriété remarquable d’un matériau ou d’une molécule capable d’induire la formation de tissu osseux dans un site ectopique non osseux, comme le tissu sous-cutané. Cette capacité témoigne d’un potentiel ostéogénique puissant.
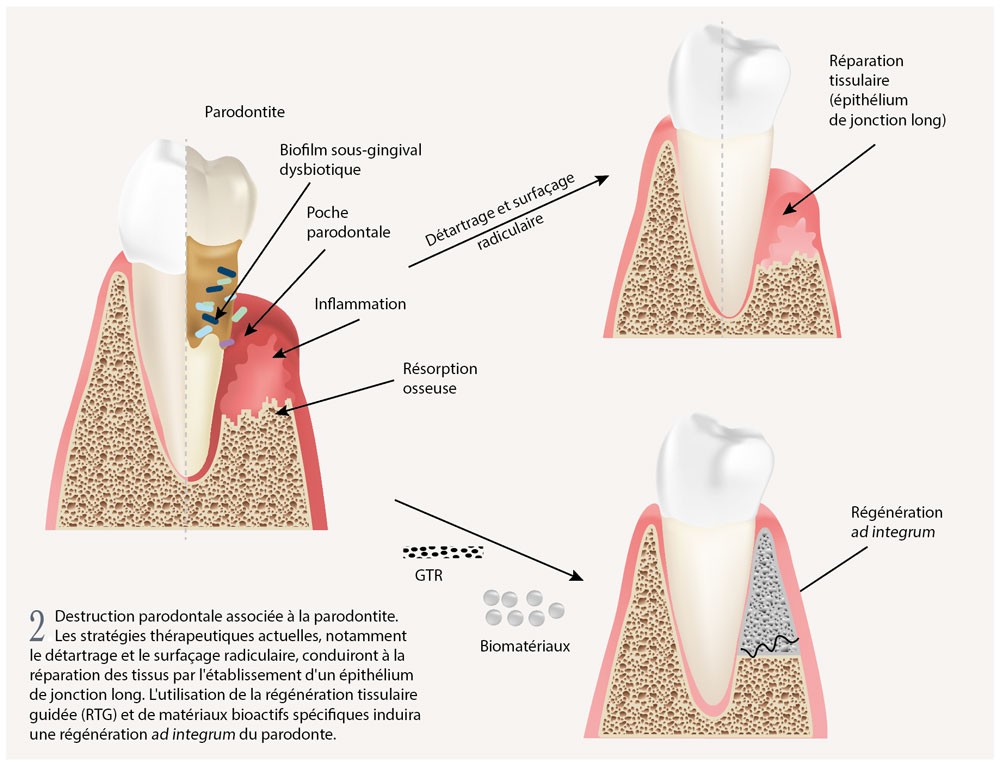
Les Facteurs Modulant la Cicatrisation Parodontale
La durée et la qualité de la cicatrisation varient considérablement d’un patient à l’autre. Comprendre ces facteurs d’influence permet d’anticiper les résultats et d’adapter nos protocoles thérapeutiques.
Nature de l’Agent Traumatisant
L’origine du traumatisme tissulaire influence directement les modalités de cicatrisation. L’agent causal peut être :
- Mécanique (instrumentation, traumatisme occlusal)
- Physique (chaleur, froid, radiation)
- Chimique (agents caustiques, médicaments)
- Bactérien (infection, inflammation chronique)
- Électrique (électrocoagulation)
Chaque type de traumatisme génère des conditions spécifiques qui modulent la réponse biologique tissulaire.
Conditions Générales du Patient
L’âge du patient
Les capacités régénératives diminuent progressivement avec l’âge. Un patient jeune cicatrise généralement plus rapidement et avec une meilleure qualité tissulaire qu’un patient âgé, en raison d’une activité cellulaire plus intense et d’une vascularisation optimale.
Facteurs ethniques
Les études montrent que les sujets de phénotype africain présentent souvent une cicatrisation plus rapide que les sujets caucasiens, probablement en raison de différences dans l’activité fibroblastique et la vascularisation cutanéo-muqueuse.
Prédisposition génétique
Certaines familles démontrent des capacités de cicatrisation supérieures à la moyenne, suggérant une composante héréditaire dans l’efficacité des processus de réparation tissulaire.
État métabolique
Les patients diabétiques constituent une population à risque. L’hyperglycémie chronique altère la fonction leucocytaire, réduit la prolifération fibroblastique et compromet la néoangiogenèse, ralentissant significativement la cicatrisation. Un contrôle glycémique optimal avant toute intervention parodontale s’avère donc crucial.
Statut nutritionnel
Un régime alimentaire carencé, notamment en protéines, vitamines (particulièrement vitamine C et A) et oligo-éléments (zinc, fer) compromet gravement les processus cicatriciels. L’évaluation nutritionnelle fait partie intégrante du bilan préopératoire.
Équilibre hormonal
Les perturbations hormonales (grossesse, ménopause, dysthyroïdie) exercent une influence défavorable sur la cicatrisation en modifiant le métabolisme cellulaire et la réponse inflammatoire.
Conditions Locales Spécifiques au Parodonte
Équilibre de la flore bactérienne
Le microbiote buccal joue un rôle déterminant. Une dysbiose avec prédominance de pathogènes parodontaux (Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans) compromet la cicatrisation et favorise la récidive.
Hygiène bucco-dentaire
L’élimination méticuleuse de la plaque bactérienne constitue le prérequis absolu de toute cicatrisation parodontale réussie. Sans contrôle de plaque optimal, aucune thérapeutique chirurgicale ne peut garantir des résultats durables.
État de la denture
Les contacts occlusaux traumatiques, les restaurations iatrogènes et les malpositions dentaires créent des zones de rétention de plaque et des surcharges mécaniques nuisibles à la cicatrisation.
Caractéristiques de la Plaie Chirurgicale
Localisation anatomique
Une corrélation directe existe entre l’épaisseur de l’épithélium et la rapidité de cicatrisation. Les zones à épithélium fin (muqueuse alvéolaire) cicatrisent différemment des zones à épithélium kératinisé épais (gencive attachée).
État tissulaire préopératoire
Un traumatisme ancien, une nécrose tissulaire ou un abcès chronique créent un environnement défavorable ralentissant considérablement la cicatrisation. L’assainissement préalable s’impose.
Contraintes mécaniques
Les pressions exercées sur les tissus en cours de cicatrisation perturbent l’organisation du réseau collagénique et la maturation tissulaire. Le respect du site opératoire est primordial.
Vascularisation
La stase vasculaire et l’ischémie compromettent l’apport en nutriments et en oxygène indispensables aux processus de réparation. Une vascularisation optimale conditionne le succès cicatriciel.
Facteurs Techniques Peropératoires
Technique chirurgicale
Les interventions permettant une cicatrisation par première intention (bords suturés parfaitement affrontés) offrent des résultats supérieurs avec moins de complications que celles cicatrisant par seconde intention.
Durée opératoire
Chaque minute supplémentaire au fauteuil augmente le traumatisme tissulaire, la déshydratation des lambeaux et le risque d’ischémie. La concision chirurgicale s’impose.
Anesthésie locale
Les vasoconstricteurs contenus dans les anesthésiques locaux peuvent provoquer des réactions vasculaires temporaires. Leur utilisation judicieuse optimise l’hémostase sans compromettre la vascularisation à long terme.
Contrôle hémorragique
L’hémorragie excessive perturbe l’organisation tissulaire, retarde la cicatrisation et peut générer des cicatrisations hyperplasiques inesthétiques. Une hémostase rigoureuse est indispensable.

Analyse Détaillée du Processus de Cicatrisation
Cicatrisation Parodontale par Première Intention
La cicatrisation par première intention représente le mode de guérison optimal, rapide et avec formation d’une cicatrice minimale. Trois conditions essentielles doivent être réunies :
Affrontement parfait des berges
Les lèvres de la plaie doivent être exactement réunies sans tension excessive. Un décollement périosté adéquat permet cette coaptation passive, condition sine qua non du succès.
Hémostase irréprochable
L’absence de saignement résiduel évite la formation d’hématome interférant avec la cicatrisation. Les techniques d’hémostase incluent compression, électrocoagulation prudente et utilisation d’agents hémostatiques locaux.
Parage chirurgical méticuleux
L’élimination des tissus nécrotiques, du tissu de granulation pathologique et des débris contaminants crée un environnement sain propice à la cicatrisation.
Phase 1 : Inflammation ou Latence (0 à 4 jours)
Recrutement leucocytaire
Une vasoconstriction immédiate suivie d’une vasodilatation rapide initie la formation d’un caillot de fibrine par activation de la cascade de coagulation. Ce caillot constitue la matrice provisoire essentielle aux phases ultérieures.
Migration des neutrophiles
Leur afflux atteint un maximum après 24 heures. Ces cellules phagocytaires éliminent les débris cellulaires et bactéries, prévenant l’infection et préparant le terrain pour la réparation.
Activité macrophagique
Les macrophages interviennent plus tardivement (3 heures à 10 jours) pour assurer la détersion complète de la plaie. Ils sécrètent également des facteurs de croissance stimulant la phase suivante.
Apparition des fibroblastes
Dès le 3ème jour, les premiers fibroblastes migrent vers la plaie, annonçant la phase de réparation active.
Phase 2 : Formation du Tissu de Granulation (4 à 9 jours)
Néoangiogenèse
De nouveaux capillaires bourgeonnent à partir des vaisseaux adjacents, établissant un réseau vasculaire qui apportera nutriments et oxygène au tissu néoformé. Ce processus est orchestré par des facteurs angiogéniques comme le VEGF.
Prolifération fibroblastique
L’activité fibroblastique devient intense avec un pic de densité cellulaire entre les 6ème et 7ème jours. Ces cellules synthétisent la matrice extracellulaire provisoire riche en collagène de type III.
Cicatrisation clinique
Au 9ème jour, une cicatrisation clinique apparente est généralement observable, bien que la maturation tissulaire se poursuive plusieurs semaines.
Contraction cicatricielle
Les myofibroblastes, dotés de propriétés contractiles, génèrent une contraction centripète intense des berges, réduisant la surface de la plaie. Ce phénomène peut parfois créer des brides cicatricielles.
Phase 3 : Maturation Tissulaire (à partir du 9ème jour)
Remodelage collagénique
Le collagène immature de type III est progressivement remplacé par du collagène mature de type I, plus résistant et mieux organisé. Ce processus s’étale sur plusieurs mois.
Réorganisation architecturale
Les fibres collagéniques s’orientent selon les lignes de force fonctionnelles, restaurant progressivement les propriétés biomécaniques des tissus.
Normalisation macroscopique
Au bout de 30 jours, la plaie présente un aspect macroscopique normal, bien que la maturation microscopique se poursuive jusqu’à 6-12 mois.
Réparation Épithéliale : Un Processus Parallèle
Phase 1 : Différenciation cellulaire (0-24h)
Les cellules basales situées aux berges de la plaie se différencient et développent des microfilaments contractiles permettant leur mobilisation.
Phase 2 : Migration épithéliale (12-24h)
Les cellules épithéliales migrent sur l’armature de fibrine du caillot, progressant d’environ 0,5 mm par jour. Cette migration nécessite la sécrétion de collagénases pour dégrader la matrice provisoire.
Phase 3 : Prolifération (12-48h)
Simultanément à la migration, une prolifération cellulaire intense s’établit aux berges, générant les cellules nécessaires au recouvrement complet de la plaie.
Phase 4 : Maturation épithéliale
L’épithélium néoformé se kératinise progressivement et se réorganise en différentes couches cellulaires (basale, épineuse, granuleuse, cornée), restaurant l’architecture épithéliale normale.
Cicatrisation par Seconde Intention
La cicatrisation par seconde intention intervient lorsque la perte de substance empêche l’affrontement des berges ou lors de complications infectieuses désunissant une plaie initialement suturée. Ce processus, plus long et générant des cicatrices plus importantes, comporte des risques accrus de complications.
Phase 1 : Détersion Suppurée
Cette phase inflammatoire et vasculaire intense aboutit à l’élimination des tissus nécrotiques par clivage enzymatique. Les enzymes protéolytiques sécrétées par les cellules inflammatoires et les bactéries digèrent les débris tissulaires qui sont ensuite évacués.
Phase 2 : Bourgeonnement
Formation du tissu de granulation
Une prolifération fibroblastique intense génère un tissu de granulation fibreux qui bourgeonne progressivement depuis le fond de la plaie. Ce “bourgeon charnu” constitue la signature histologique de la cicatrisation par seconde intention.
Comblement de la perte de substance
Le bourgeon charnu comble graduellement la hauteur de la plaie tandis que sa surface diminue grâce au rapprochement progressif des berges par contraction myofibroblastique.
Phase 3 : Épithélialisation
La fermeture définitive de la plaie s’effectue par migration épithéliale depuis les berges, recouvrant le tissu de granulation. Cette phase s’accompagne d’une rétraction cicatricielle marquée liée à la contraction des myofibroblastes riches en actine et myosine.
La cicatrisation par seconde intention génère généralement des cicatrices plus visibles, fibrosées et parfois hypertrophiques, constituant un résultat esthétique et fonctionnel moins favorable.
Potentiel Régénérateur des Structures Parodontales
La cicatrisation parodontale peut emprunter différentes voies selon le type cellulaire qui colonise en premier la surface radiculaire. Ce concept fondamental a révolutionné notre approche thérapeutique.
Les Différents Types de Cicatrisation Parodontale
Épithélium long de jonction
C’est malheureusement le mode de cicatrisation le plus fréquent après thérapeutique parodontale conventionnelle. L’épithélium gingival migre apicalement le long de la racine préalablement atteinte, créant une attache épithéliale longue mais fragile, vulnérable à la récidive.
Adaptation conjonctive sans fibres fonctionnelles
Formation de manchons fibreux parallèles à la surface radiculaire sans insertion perpendiculaire de fibres gingivo-dentaires. Cette situation assure une certaine stabilité mais ne restaure pas l’architecture ligamentaire originelle.
Résorption radiculaire
Complication redoutable où les cellules clastiques colonisent la surface cémentaire, initiant une résorption progressive de la racine pouvant compromettre le pronostic dentaire à long terme.
Ankylose dento-alvéolaire
Situation catastrophique où le tissu osseux fusionne directement avec la surface dentaire, entraînant une rhizalyse progressive et la perte inéluctable de l’organe dentaire. L’ankylose élimine toute mobilité physiologique et altère gravement le pronostic.
Régénération parodontale complète
C’est l’objectif idéal recherché par les techniques de régénération tissulaire guidée (RTG). Cette régénération véritable implique la formation simultanée d’un nouveau cément, d’un nouveau ligament alvéolo-dentaire avec fibres orientées perpendiculairement, et d’un nouveau tissu osseux. Seule cette configuration restaure pleinement la fonction parodontale.
Cicatrisation selon les Différentes Thérapeutiques Parodontales
Après Détartrage et Surfaçage Radiculaire
Réépithélialisation précoce
La restitution épithéliale et l’épithélialisation complète du sulcus s’effectuent dans les 2 à 7 jours suivant l’intervention. Cette rapidité témoigne du remarquable potentiel régénératif de l’épithélium gingival.
Maturation conjonctive
Les fibres de collagène immatures apparaissent dans les 21 jours post-traitement. Les fibres gingivales saines sectionnées lors du détartrage, du polissage radiculaire et du curetage se réparent progressivement.
Après Gingivectomie
Gingivectomie à biseau externe (GBE)
L’épithélialisation superficielle s’achève entre 5 et 14 jours post-opératoires. La cicatrisation complète nécessite 4 à 5 semaines, bien que l’aspect clinique semble satisfaisant dès 14 jours. Cette technique génère une cicatrisation par seconde intention avec formation d’un tissu de granulation transitoire.
Gingivectomie à biseau interne (GBI)
Technique plus sophistiquée permettant l’affrontement des berges par suture et donc une cicatrisation par première intention. Les résultats esthétiques et fonctionnels s’avèrent généralement supérieurs avec moins d’inconfort post-opératoire et une cicatrisation plus rapide.
Après Vestibuloplastie
Suite à la technique de dénudation ou du lambeau d’épaisseur partielle, la zone cruentée se recouvre progressivement de tissu de granulation provenant de multiples sources :
- Espaces médullaires osseux sous-jacents
- Périoste laissé en place
- Gencive périphérique
- Muqueuse alvéolaire environnante
Cette convergence tissulaire permet le comblement progressif de la perte de substance et la formation d’une nouvelle gencive attachée.
Après Frénectomie
Zone vestibulaire profonde
Cicatrisation par première intention grâce à l’affrontement des berges au fond du vestibule. La suture permet une guérison rapide et confortable.
Zone d’insertion frénale
Au niveau du triangle correspondant à l’insertion du frein, où la fenestration a été effectuée, la cicatrisation s’effectue par seconde intention. L’épithélialisation complète intervient en une semaine environ.
Après Greffes Gingivales
L’exemple de la greffe épithélio-conjonctive illustre parfaitement la complexité des processus cicatriciels :
Site donneur (généralement palatin)
Cicatrisation par seconde intention avec épithélialisation progressive depuis les berges de la plaie. Pour un greffon de taille moyenne, l’épithélialisation complète nécessite environ 2 semaines. La cicatrisation clinique finale s’étend sur 1,5 à 2 mois.
Durant cette période, une protection palatine temporaire améliore significativement le confort du patient et favorise la cicatrisation en protégeant la plaie des traumatismes alimentaires.
Site receveur
Contrairement au site donneur, le site receveur cicatrise par première intention grâce à la vascularisation du lit receveur qui assure la revascularisation rapide du greffon. La cicatrisation clinique s’avère généralement plus rapide qu’au niveau du site donneur, avec des résultats esthétiques optimaux après 2-3 mois.
Après Chirurgie Osseuse
Résorption post-opératoire
Un phénomène systématique et incontournable accompagne la cicatrisation osseuse : une résorption post-opératoire en hauteur et en épaisseur. Cette perte tissulaire, bien que frustrante, résulte du remodelage physiologique de l’os alvéolaire traumatisé.
Chronologie de maturation
La cicatrisation et la maturation osseuse s’avèrent plus prolongées après ostéoplastie (remodelage actif de l’os) que lors d’une simple exposition osseuse dans le cadre d’une chirurgie d’accès. La minéralisation complète peut nécessiter 6 à 12 mois.
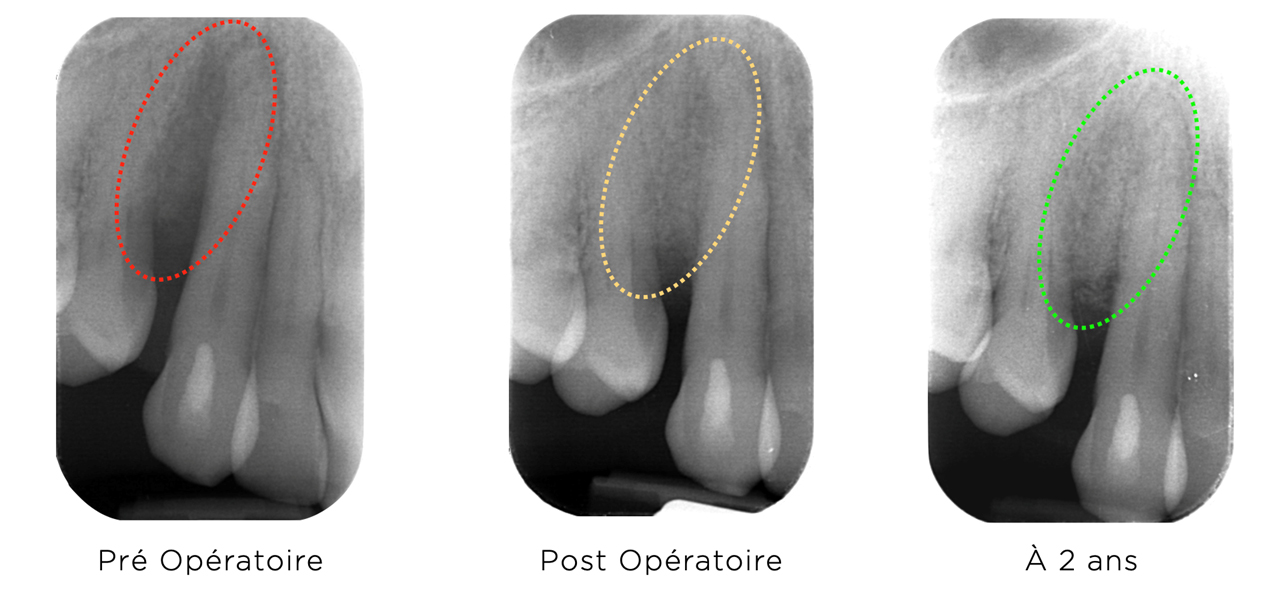
Après Régénération Tissulaire Guidée (RTG)
La RTG représente l’approche la plus sophistiquée de la parodontologie régénératrice. En utilisant des membranes biocompatibles (résorbables ou non résorbables), cette technique crée un espace protégé permettant la repopulation sélective par les cellules du ligament parodontal.
Mécanisme d’action
La membrane exclut l’épithélium gingival et le tissu conjonctif gingival à croissance rapide, permettant aux cellules progénitrices du ligament parodontal et de l’os alvéolaire de coloniser la surface radiculaire.
Résultat attendu
Formation d’un nouveau cément, d’un nouveau ligament alvéolo-dentaire avec fibres de Sharpey fonctionnelles, d’un nouvel os alvéolaire et d’une nouvelle attache conjonctive. Cette régénération véritable constitue le résultat optimal en parodontologie.
Facteurs de succès
Le succès dépend de multiples paramètres : morphologie du défaut osseux, stabilité de la membrane, contrôle de plaque rigoureux, absence de contamination bactérienne et respect du site opératoire durant la phase de cicatrisation.
Recommandations Pratiques pour Optimiser la Cicatrisation
Phase Préopératoire
Assainissement parodontal préalable
Aucune chirurgie parodontale ne devrait être entreprise sans phase préparatoire incluant détartrage-surfaçage, motivation à l’hygiène et réévaluation. Cette phase conditionne le succès à long terme.
Optimisation de l’état général
Évaluer et corriger les facteurs systémiques défavorables : équilibration du diabète, correction des carences nutritionnelles, arrêt du tabac.
Préparation psychologique
Informer le patient sur le déroulement, les suites opératoires et les consignes post-opératoires améliore la compliance et réduit l’anxiété.
Phase Opératoire
Respect des tissus
Manipulation délicate des lambeaux, éviter la déshydratation, minimiser le traumatisme chirurgical, assurer une hémostase rigoureuse sans excès d’électrocoagulation.
Technique chirurgicale rigoureuse
Privilégier les techniques permettant une cicatrisation par première intention, utiliser un matériel chirurgical aiguisé, respecter les principes de suture.
Phase Post-Opératoire
Contrôle de plaque chimique
Durant la phase de cicatrisation initiale où le brossage mécanique doit être limité au site opératoire, les bains de bouche à la chlorhexidine constituent un adjuvant indispensable.
Gestion de la douleur
Prescription d’analgésiques adaptés permettant un confort optimal et favorisant la compliance aux consignes post-opératoires.
Surveillance clinique
Contrôles réguliers permettant de détecter précocement toute complication (infection, déhiscence, nécrose) et d’intervenir rapidement.
Reprise progressive de l’hygiène
Réinstauration graduelle du brossage mécanique selon un protocole individualisé, passage progressif à des techniques douces puis normales.
Conclusion : La Cicatrisation, un Processus Complexe Mais Maîtrisable
La cicatrisation parodontale constitue un processus dynamique et prolongé s’étendant sur plusieurs semaines voire plusieurs mois. Le résultat final dépend de multiples facteurs interdépendants qu’il convient de maîtriser :
Qualité de l’intervention chirurgicale
Une technique rigoureuse, respectueuse des tissus et des principes biologiques conditionne le succès cicatriciel. La formation continue et l’expérience clinique permettent d’optimiser progressivement cette qualité.
Facteurs locaux environnants
Le contrôle de plaque rigoureux, l’élimination des facteurs de rétention, la correction des traumatismes occlusaux créent un environnement favorable à la cicatrisation.
Terrain général du patient
L’état de santé systémique, l’équilibre métabolique, le statut nutritionnel et les habitudes de vie (tabagisme) modulent profondément les capacités régénératives.
Pour les futurs praticiens, la compréhension approfondie de ces mécanismes cicatriciels permet non seulement d’optimiser les résultats thérapeutiques mais également d’anticiper les complications potentielles et d’adapter les protocoles aux spécificités de chaque patient. La parodontologie moderne repose sur cette alliance entre rigueur scientifique et adaptation clinique individualisée.
Ressources Complémentaires pour Approfondir
Ouvrages de référence recommandés
Pour approfondir vos connaissances en parodontologie et cicatrisation tissulaire, plusieurs ouvrages francophones constituent des références incontournables :
- Référentiel internat en parodontologie – Ouvrage essentiel pour la préparation de l’internat
- Guide clinique d’odontologie – Manuel pratique couvrant l’ensemble des disciplines
- Chirurgie orale – Pour maîtriser les techniques chirurgicales fondamentales
- Annales corrigées de l’internat en odontologie 2022-2024 – Excellent outil de révision
🌐 Ressource externe recommandée
Pour réviser efficacement et tester vos connaissances en anesthésie et autres matières fondamentales, consultez ResiDentaire™ – Plateforme QCM Médecine Dentaire, une plateforme spécialisée qui propose des exercices interactifs adaptés au cursus dentaire.
Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site et à continuer de produire du contenu éducatif de qualité pour les étudiants en médecine dentaire.



Leave a Reply