Récession Parodontale : Comprendre, Classer et Traiter les Dénudations Radiculaires
Par un chirurgien-dentiste | Mis à jour en 2025 | Destiné aux étudiants en odontologie
Introduction : Quand la Gencive Recule, le Praticien Doit Agir
La récession parodontale est l’une des pathologies muco-gingivales les plus fréquemment rencontrées en cabinet dentaire. Elle inquiète les patients sur le plan esthétique — la dent paraît “plus longue” — mais elle peut aussi être source de douleurs, d’hypersensibilité dentinaire et, à terme, de complications si elle n’est pas prise en charge.
Selon Kassab et Cohen (2003), 50 % des personnes de 18 à 64 ans et 88 % des personnes de 65 ans et plus présentent au moins un site avec récession parodontale. Ces chiffres témoignent de l’ampleur du problème de santé publique bucco-dentaire que représente cette condition.
Pour l’étudiant en odontologie, maîtriser la récession parodontale, c’est savoir l’identifier, la classer correctement, en comprendre les mécanismes et poser les bases d’une décision thérapeutique rationnelle. Ce guide vous accompagne étape par étape.

1. Définition et Description Clinique
La récession parodontale est définie comme une dénudation de la surface radiculaire consécutive à la migration apicale du bord tissulaire marginal. En d’autres termes, la gencive “descend” et laisse apparaître la racine de la dent.
Le Glossary of Periodontal Terms de l’American Academy of Periodontology (AAP) la définit plus précisément comme « le déplacement de la gencive marginale apicalement à la jonction amélo-cémentaire ».
Selon Benqué et al., cette rupture de la bande de gencive est caractérisée par :
- Une perte ou absence de l’os alvéolaire
- L’exposition du cément dans la cavité buccale
Quelques caractéristiques cliniques essentielles à retenir :
- Elle apparaît le plus souvent sur les faces vestibulaires, plus rarement sur les faces linguales ou palatines
- Elle se présente très fréquemment dans un contexte non inflammatoire
- Le pronostic de la dent n’est généralement pas directement remis en cause, mais la pérennité à long terme peut être compromise en l’absence de traitement
- Une résorption osseuse préexiste, précède ou accompagne toujours la migration apicale du système d’attache
Cette transformation superficielle constitue une “cicatrice” du parodonte qui, selon son stade, sera plus ou moins récupérable chirurgicalement.
2. Étiologies : Facteurs Prédisposants et Déclenchants
La récession parodontale est d’origine multifactorielle. On distingue deux grandes catégories de facteurs étiologiques.
2.1 Facteurs Prédisposants (anatomiques)
Ces facteurs sont pour la plupart constitutifs du patient et augmentent sa vulnérabilité intrinsèque :
- Absence d’épithélium kératinisé
- Faible épaisseur et faible hauteur de tissu kératinisé
- Malposition dentaire : l’os ne recouvre pas bien la dent, la gencive sus-jacente est mince et se rétracte facilement
- Traction des freins et des brides muqueuses
- Vestibule peu profond
- Déhiscence osseuse (absence localisée de la table osseuse vestibulaire)
- Fenestration osseuse (perforation de la table osseuse avec conservation du bord alvéolaire)
- Table osseuse fine
Point clé pour l’étudiant : Il existe différents types de morphologie du parodonte, décrits dans la classification de Maynard et Wilson (1980) (types I, II, III, IV). Le type IV — parodonte fin et os alvéolaire fin — est particulièrement prédisposé aux récessions parodontales. Son identification lors de l’examen initial est essentielle pour anticiper les risques.
2.2 Facteurs Déclenchants
Ces facteurs sont souvent modifiables, ce qui ouvre la voie à des stratégies de prévention et à une correction comportementale avant tout geste chirurgical :
- Plaque bactérienne et inflammation : comme pour l’ensemble des maladies parodontales, la plaque joue un rôle primordial. L’inflammation chronique fragilise les tissus de soutien et favorise la migration apicale du bord gingival.
- Brossage traumatique : c’est un facteur majeur, souvent sous-estimé. Une brosse à dents trop dure, une technique horizontale agressive ou une pression excessive sur la gencive provoquent une abrasion mécanique progressive. Avant toute intervention chirurgicale, il est impératif de corriger la méthode de brossage et d’enseigner une technique atraumatique.
- Traumatisme occlusal
- Déplacement orthodontique excessif ou mal contrôlé (hors des bases osseuses, ou vestibuloversion)
- Prothèses iatrogènes : prothèses fixées mal adaptées avec violation de l’espace biologique
- Tabac et comportements nocifs (mordre ses ongles, usage de piercings labiaux ou linguaux, etc.)
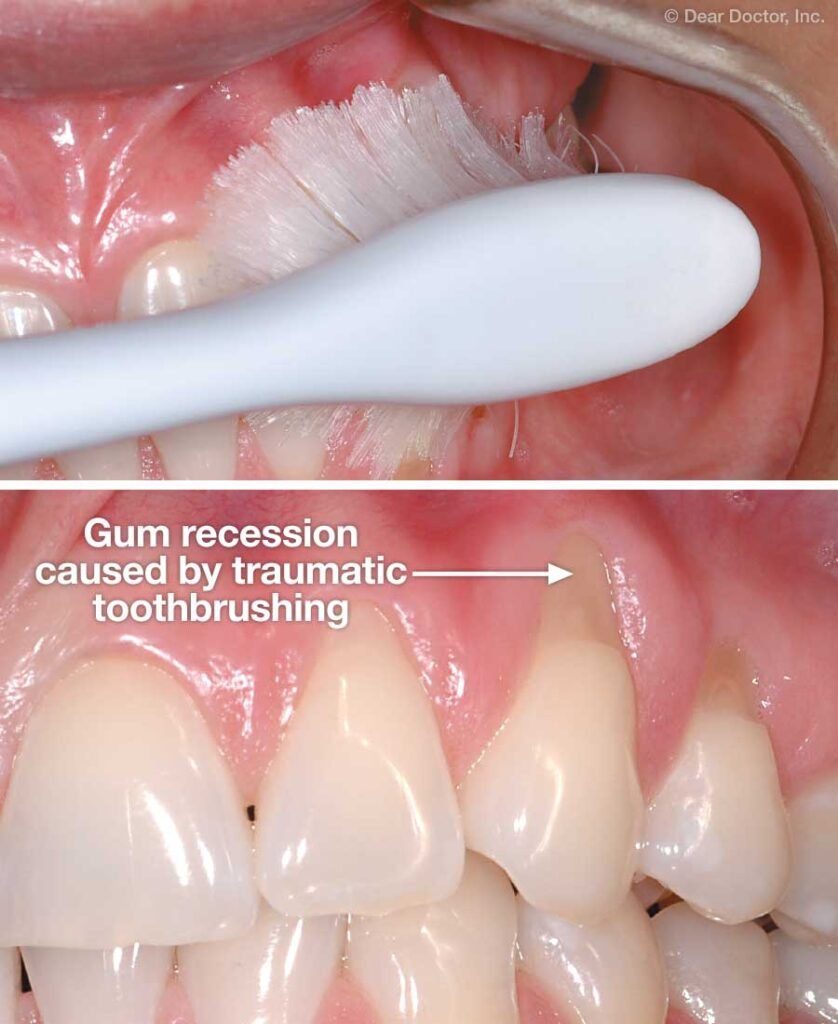
Pour le brossage du quotidien, recommander une brosse à dents électrique avec capteur de pression est souvent très efficace. Des modèles comme l’Oral-B Vitality Pro permettent aux patients de contrôler leur force d’appui et de réduire l’abrasion mécanique.
3. Pathogénie : Mécanismes de la Dénudation Radiculaire
Deux types de lésions peuvent conduire à la dénudation radiculaire :
La lésion traumatique commence par une ulcération de l’épithélium. La lésion progresse ensuite en profondeur, détruisant peu à peu le tissu conjonctif sous-jacent et laissant ainsi la surface radiculaire exposée.
La lésion inflammatoire progresse en sens inverse, de l’épithélium de poche vers l’épithélium externe. Lorsque le parodonte est fin, la quantité de tissu conjonctif interposé est réduite, et la fusion des deux épithéliums est à l’origine de la dénudation radiculaire.
Il est fondamental de comprendre que ces deux mécanismes peuvent s’additionner ou se potentialiser, ce qui explique l’importance d’une analyse étiologique précise pour chaque patient.
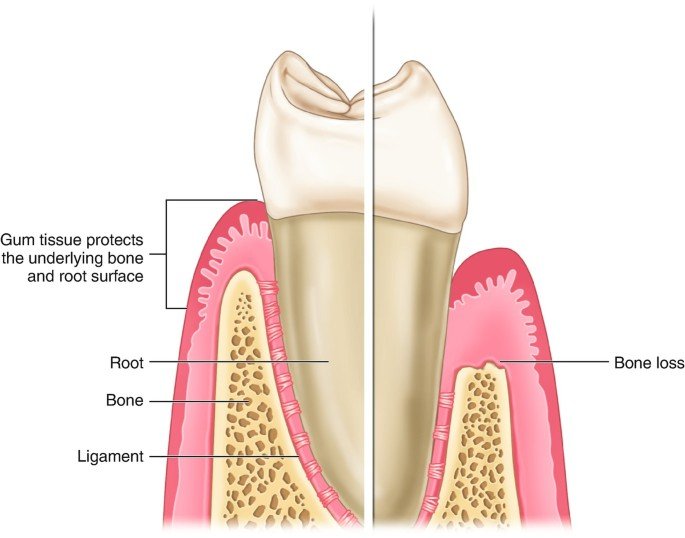
4. Classifications des Récessions Parodontales
L’utilisation de classifications est essentielle pour guider la décision thérapeutique, estimer le potentiel de recouvrement et établir un pronostic post-chirurgical. Plusieurs systèmes coexistent.

4.1 Classification de Miller (la plus utilisée en pratique)
C’est la référence en chirurgie muco-gingivale. Elle permet de donner un pronostic de recouvrement en fonction du type de lésion.
| Classe | Description | Pronostic de recouvrement |
|---|---|---|
| I | Récession ne dépassant pas la ligne muco-gingivale ; septa osseux interdentaires préservés | Recouvrement complet possible (100 %) |
| II | Récession dépassant la ligne muco-gingivale ; septa osseux interdentaires préservés | Recouvrement complet possible (100 %) |
| III | Récession dépassant la ligne muco-gingivale ; destruction modérée des septa osseux interdentaires | Recouvrement partiel, jamais complet |
| IV | Récession dépassant la ligne muco-gingivale ; destruction majeure des septa osseux (disparition des papilles) | Recouvrement très aléatoire |

Ces récessions peuvent être unitaires ou multiples dans un même secteur. Le praticien doit évaluer chaque site individuellement.
4.2 Classification de Sullivan et Atkins (1968)
Basée sur les dimensions de la récession :
- Classe 1 : Profonde (> 3 mm) et large (> 3 mm)
- Classe 2 : Peu profonde et large
- Classe 3 : Profonde et étroite
- Classe 4 : Peu profonde et étroite
4.3 Classification de Benqué et al. (1983)
Basée sur la morphologie de la récession en vue frontale :
- En U : à mauvais pronostic
- En V courte ou longue : à pronostic favorable
- En I : à bon pronostic

4.4 Classification de Miller Modifiée par Mahajan (2010)
Une révision de la classification originale intégrant la notion de GRD (Gingival Recession Defects) :
- Classe I : GRD n’atteignant pas la ligne muco-gingivale
- Classe II : GRD atteignant ou dépassant la ligne muco-gingivale
- Classe III : GRD avec perte osseuse ou tissulaire dans la zone interdentaire jusqu’au 1/3 cervical de la surface radiculaire, avec ou sans malposition dentaire
- Classe IV : GRD avec perte sévère de l’os et du tissu mou interdentaire au-delà du 1/3 cervical, avec ou sans malposition dentaire sévère
5. Prévalence et Données Épidémiologiques
Les données épidémiologiques mettent en évidence la fréquence élevée des récessions parodontales dans la population générale :
- 50 % des personnes de 18 à 64 ans présentent un ou plusieurs sites avec récession (Kassab et Cohen, 2003)
- 88 % des personnes de 65 ans et plus sont concernées
- Les faces vestibulaires des premières molaires inférieures et des canines supérieures sont les sites les plus touchés
- Les récessions sont plus fréquentes chez les patients orthodontiques, les fumeurs et les individus pratiquant un brossage agressif
Ces chiffres soulignent l’importance d’un dépistage systématique lors de chaque examen parodontal, et la nécessité d’une éducation thérapeutique du patient dès la première consultation.
6. Quelle Solution Vous Convient le Mieux ? Tableau Comparatif des Classifications
Pour vous aider à choisir la classification adaptée selon la situation clinique, voici un tableau synthétique :
| Critère | Classification de Miller | Sullivan & Atkins | Benqué et al. | Mahajan (Miller modifiée) |
|---|---|---|---|---|
| Utilisation principale | Pronostic chirurgical | Description morphologique | Pronostic par forme | Mise à jour Miller |
| Critère principal | Ligne muco-gingivale + os interdentaire | Profondeur + largeur | Forme de la récession | LMG + perte interdentaire |
| Pronostic inclus ? | ✅ Oui | ❌ Non | ✅ Partiel | ✅ Oui |
| Nombre de classes | 4 | 4 | 3 | 4 |
| Facilité d’utilisation | Facile | Très facile | Facile | Modérée |
| Reconnaissance internationale | Très élevée | Modérée | Modérée | Émergente |
| Utilisée à l’internat | ✅ Prioritaire | Complémentaire | Complémentaire | À connaître |
Pour approfondir les classifications et leur application clinique, le Référentiel internat en parodontologie est une référence incontournable pour les étudiants en odontologie.
7. Erreurs Fréquentes à Éviter
Erreur 1 — Ne pas corriger le brossage avant de proposer une chirurgie

Pourquoi c’est problématique : Si le patient continue à brosser de manière traumatique après l’intervention, la récession récidivera inévitablement sur le greffon, réduisant à néant le bénéfice chirurgical.
Bonne pratique : Toujours évaluer et corriger la technique de brossage en première intention. Préconiser une brosse à dents à poils souples ou une brosse électrique avec capteur de pression, et prévoir au moins une séance d’éducation thérapeutique avant tout geste chirurgical.
Erreur 2 — Confondre les classes de Miller et sous-estimer le pronostic
Pourquoi c’est problématique : Promettre un recouvrement complet à un patient porteur d’une récession de classe III ou IV constitue une faute médicale et génère une déception post-opératoire difficile à gérer.
Bonne pratique : Maîtriser les critères de classification avant la consultation. En cas de doute, être conservateur dans les pronostics annoncés et expliquer les limites du recouvrement attendu.
Erreur 3 — Négliger l’étiologie lors du bilan initial
Pourquoi c’est problématique : Traiter une récession sans identifier et éliminer sa cause conduit inévitablement à la récidive. Un frein mal positionné, une malposition dentaire ou un traumatisme occlusal non traité perpetuera la lésion.
Bonne pratique : Réaliser un bilan étiologique complet dès la première consultation : analyse occlusale, examen des freins, évaluation du profil parodontal (type de Maynard et Wilson) et questionnaire sur les habitudes d’hygiène.
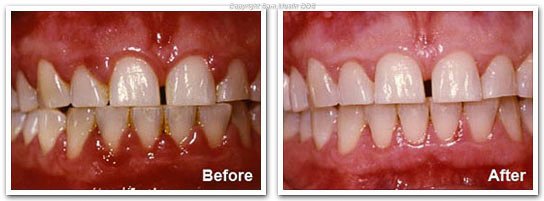
Erreur 4 — Opérer en présence d’inflammation active
Pourquoi c’est problématique : L’inflammation gingivale active compromet la vascularisation du site receveur et diminue les chances de succès du greffon. Elle est également synonyme d’un contrôle de plaque insuffisant.
Bonne pratique : S’assurer d’un indice de plaque bas (< 20 %) et d’une gencive saine avant toute intervention. Si nécessaire, prescrire un bain de bouche adapté comme le Parodontax bain de bouche 0% alcool en phase préopératoire.
Erreur 5 — Ignorer le parodonte adjacent lors du bilan
Pourquoi c’est problématique : Les récessions multiples adjacentes nécessitent souvent une approche globale. Traiter une récession isolée sans anticiper l’évolution des sites voisins peut conduire à des résultats incomplets et à des reprises chirurgicales coûteuses.
Bonne pratique : Cartographier systématiquement tous les sites à risque lors de l’examen initial. Planifier une approche sectorielle si plusieurs récessions sont présentes dans la même zone.
Erreur 6 — Sous-estimer l’importance de la phase de maintenance
Pourquoi c’est problématique : La récession parodontale est une pathologie chronique. Sans suivi régulier et sans renforcement de l’éducation thérapeutique, les conditions étiologiques se réinstallent et la récession peut reprendre ou apparaître sur de nouveaux sites.
Bonne pratique : Mettre en place un protocole de maintenance individualisé (tous les 3 à 6 mois) avec réévaluation systématique de la technique de brossage et contrôle des indices parodontaux.
8. Cas Cliniques Commentés
Cas Clinique 1 — Récession de classe II par brossage traumatique
Patient : Homme de 34 ans, non-fumeur, en bonne santé générale. Consulte pour une “dent qui s’allonge” au niveau de la canine supérieure droite avec légère sensibilité au froid.
Présentation clinique : Récession vestibulaire de 3 mm dépassant légèrement la ligne muco-gingivale, sans perte osseuse interdentaire. Septa préservés. Les papilles sont intactes. L’examen révèle un brossage horizontal vigoureux avec une brosse à poils médium. Absence d’inflammation clinique. Classification de Miller : classe II.
Prise en charge :
- Séance d’éducation thérapeutique : remplacement de la brosse manuelle par une brosse électrique à capteur de pression, enseignement de la technique de Bass modifiée
- Réévaluation à 3 mois
- Si stabilisation : surveillance
- Si progression ou demande esthétique : proposition d’une greffe de tissu conjonctif sous-épithélial (GTCS) avec lambeau coronairement avancé (LCA)
Évolution attendue : Stabilisation rapide après correction du brossage. En cas de chirurgie, recouvrement complet attendu (classe II = 100 % théorique) avec excellente intégration esthétique.
Point pédagogique : La classe II offre le meilleur pronostic chirurgical. La correction du facteur étiologique comportemental est toujours prioritaire.

Cas Clinique 2 — Récessions multiples chez un patient orthodontique
Patiente : Femme de 28 ans, en cours de traitement orthodontique fixe depuis 18 mois. Signalee par son orthodontiste pour des récessions vestibulaires apparues en cours de traitement au niveau des incisives inférieures (43 et 41).
Présentation clinique : Récessions de 2 à 3 mm sur les faces vestibulaires des incisives 43 et 41, atteignant la ligne muco-gingivale. Tissu kératinisé résiduel quasi inexistant. Malposition dentaire initiale documentée (vestibuloversion). Septa osseux interdentaires préservés. Classification de Miller : classe II bilatérale.
Prise en charge :
- Discussion pluridisciplinaire avec l’orthodontiste : adaptation du plan de mouvement pour éviter de dépasser les limites osseuses
- Correction de la technique de brossage (brosse à poils ultrasoft recommandée)
- Monitoring mensuel pendant la phase orthodontique
- Chirurgie muco-gingivale envisagée en fin de traitement orthodontique : greffe conjonctive sous-épithéliale avec LCA ou technique tunnel
Évolution attendue : Stabilisation des récessions sous contrôle orthodontique. Recouvrement post-chirurgical favorable (70 à 100 %) si l’anatomie osseuse interdentaire est préservée.
Point pédagogique : Le déplacement orthodontique hors des limites osseuses est un facteur étiologique majeur de récession. La coopération entre l’orthodontiste et le parodontiste est indispensable pour prévenir et traiter ces complications.
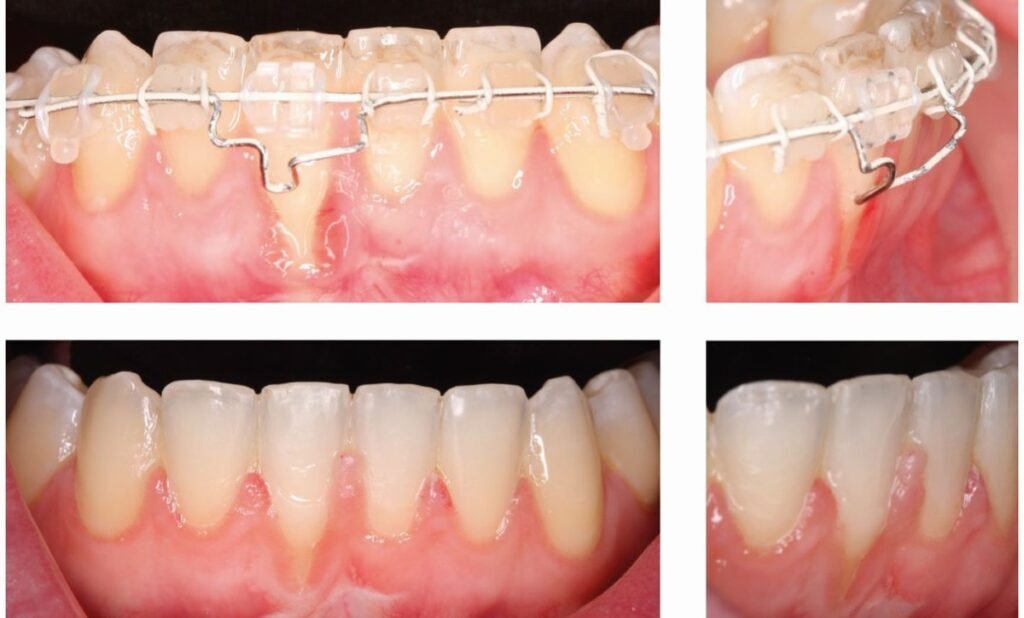
Cas Clinique 3 — Récession de classe III chez un patient à haut risque parodontal
Patient : Homme de 52 ans, fumeur à 10 cigarettes/jour, avec antécédents de parodontite chronique traitée. Consulte pour une récession ancienne et progressivement aggravée au niveau de la première molaire inférieure gauche (36).
Présentation clinique : Récession de 5 mm dépassant nettement la ligne muco-gingivale, avec perte osseuse interdentaire modérée. Papille mésiale absente. Classification de Miller : classe III. Tissu kératinisé résiduel : 1 mm. Présence de cément radiculaire exposé avec dépôts de tartre.
Prise en charge :
- Phase étiologique obligatoire : détartrage/surfaçage radiculaire, sevrage tabagique fortement conseillé
- Réévaluation parodontale à 6 semaines
- Si bonne réponse et désir du patient : greffe gingivale libre (GGL) pour augmenter la bande de tissu kératinisé et protéger la racine exposée
- Objectif : non pas un recouvrement complet, mais une stabilisation et une augmentation du tissu kératinisé
Évolution attendue : Recouvrement partiel au mieux (50 à 70 %), jamais complet dans les récessions de classe III. La priorité est la stabilisation de la perte parodontale et la protection du site.
Point pédagogique : Les classes III et IV nécessitent une gestion des attentes rigoureuse. Le tabac est un facteur aggravant majeur qui réduit considérablement les chances de succès chirurgical.

9. Foire Aux Questions (FAQ)
Qu’est-ce qu’une récession parodontale exactement, et comment savoir si j’en ai une ?
Une récession parodontale correspond à un recul de la gencive qui expose une partie de la racine de la dent. Le signe le plus visible est une dent qui paraît “plus longue” que les dents adjacentes. Elle peut s’accompagner de sensibilité au froid ou au brossage. Seul un examen clinique avec sondage parodontal permet de la confirmer et de la mesurer précisément.
La récession parodontale est-elle réversible sans chirurgie ?
Non, une récession existante ne disparaît pas spontanément. En revanche, si elle est de petite taille et que sa cause est identifiée et corrigée (brossage traumatique notamment), elle peut se stabiliser et ne plus progresser. Dans ce cas, une surveillance régulière suffit. Seule la chirurgie permet un véritable recouvrement radiculaire.
Pourquoi mon dentiste me demande de changer ma façon de me brosser les dents avant une opération ?
C’est l’étape la plus importante avant tout geste chirurgical. Si la technique de brossage reste traumatique, la récession récidivera après la chirurgie. La correction du facteur étiologique comportemental conditionne le succès à long terme de l’intervention. Une brosse électrique avec capteur de pression, comme l’Oral-B Pro 3, peut aider les patients à réduire leur pression de brossage naturellement.
À quoi sert la classification de Miller dans la pratique clinique ?
La classification de Miller permet au praticien d’évaluer le type de récession et d’estimer les chances de recouvrement chirurgical. Les classes I et II offrent théoriquement un recouvrement complet (100 %), tandis que les classes III et IV n’offrent qu’un recouvrement partiel. C’est un outil indispensable pour la discussion avec le patient et la planification du traitement.
La récession parodontale est-elle douloureuse ?
Pas nécessairement. Dans la plupart des cas, elle est asymptomatique ou génère simplement une hypersensibilité dentinaire (sensibilité au froid, au chaud, au sucré). Une douleur intense à la palpation peut indiquer une surinfection ou une autre pathologie associée nécessitant un bilan complémentaire.
La récession parodontale peut-elle se produire à cause de l’orthodontie ?
Oui, c’est une complication connue. Un déplacement dentaire qui sort les racines des limites osseuses (vestibuloversion excessive, expansion trop rapide) peut provoquer ou aggraver des récessions parodontales. C’est pourquoi une évaluation parodontale préalable à tout traitement orthodontique est recommandée, surtout chez les patients avec un parodonte fin.
Quel dentifrice est conseillé pour les gencives sensibles et les récessions ?
Les dentifrices à faible abrasivité (faible indice RDA) sont à privilégier. Le Sensodyne Sensibilité & Gencives et l’Elmex Sensitive sont fréquemment recommandés pour leur efficacité sur l’hypersensibilité dentinaire. En cas de récession associée à une parodontite, le Parodontax acide hyaluronique peut être indiqué pour renforcer le joint gencive-dent.
Peut-on prévenir les récessions parodontales ?
En grande partie, oui. Les facteurs anatomiques (type de parodonte, morphologie) ne sont pas modifiables, mais les facteurs comportementaux (technique de brossage, tabac, piercing buccal) peuvent être corrigés. Une détection précoce lors des bilans parodontaux réguliers permet également d’intervenir avant que les lésions ne deviennent trop importantes.
Conclusion : Une Pathologie Fréquente mais Traitable

Les récessions parodontales représentent un motif de consultation fréquent en odontologie, alliant enjeux esthétiques et fonctionnels. Si la pérennité de la dent sur l’arcade n’est pas toujours directement menacée, leur prise en charge précoce et raisonnée reste essentielle pour éviter leur progression et offrir au patient la meilleure qualité de vie bucco-dentaire possible.
Pour l’étudiant en odontologie, les points essentiels à retenir sont :
- Identifier les facteurs étiologiques avant tout traitement
- Corriger le brossage traumatique comme première étape systématique
- Maîtriser la classification de Miller pour établir un pronostic chirurgical fiable
- Informer le patient sur le taux de recouvrement attendu selon la classe
- Intégrer la maintenance dans tout plan de traitement parodontal
La chirurgie muco-gingivale offre aujourd’hui des techniques très performantes pour le recouvrement radiculaire. Mais le succès à long terme repose toujours sur l’élimination des causes et sur une hygiène bucco-dentaire irréprochable.
Pour approfondir vos connaissances en parodontologie clinique et préparer l’internat, le Référentiel internat en parodontologie et l’ouvrage Endodontie, prothèse et parodontologie sont des ressources particulièrement recommandées.
Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.
Leave a Reply