Le Curetage Parodontal et Gingival
Introduction : Comprendre les Fondamentaux du Curetage Parodontal
Le curetage parodontal représente l’une des interventions les plus courantes en parodontologie clinique. Cette technique, enseignée dès les premières années d’études dentaires, constitue un pilier du traitement des maladies parodontales qui touchent aujourd’hui près de 50% des adultes de plus de 30 ans selon l’Organisation Mondiale de la Santé.
Pour les futurs chirurgiens-dentistes, maîtriser le curetage parodontal s’avère essentiel. Cette procédure thérapeutique vise à éliminer le tissu pathologique bordant les poches parodontales, créant ainsi les conditions optimales pour une cicatrisation et un réattachement des tissus gingivaux.
Dans cet article, nous allons explorer en profondeur les différentes facettes du curetage parodontal : définitions historiques, classifications, techniques opératoires, indications et contre-indications. Que vous soyez étudiant préparant vos examens ou jeune praticien cherchant à consolider vos connaissances, ce guide vous accompagnera dans votre apprentissage.
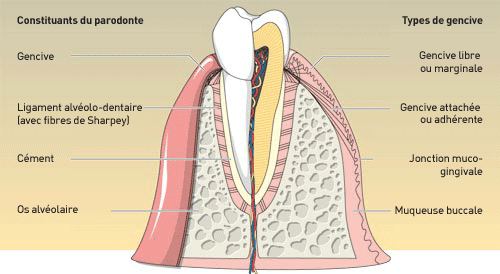
Qu’est-ce que le Curetage Parodontal ? Définitions et Évolution du Concept
Les Définitions Classiques
Le terme “curetage” en parodontologie désigne l’élimination de la paroi gingivale d’une poche parodontale, supprimant ainsi le tissu mou atteint. Plusieurs grands noms de la parodontologie ont contribué à définir cette technique au fil des décennies.
Selon Glickman (1973), le curetage parodontal consiste à enlever le tissu dégénéré qui borde la paroi gingivale des poches parodontales. Cette définition met l’accent sur l’aspect pathologique du tissu à éliminer.
Lindhe (1986) propose une approche plus technique : le curetage parodontal est défini comme l’élimination, à l’aide d’une curette, de la face interne de la paroi tissulaire molle de la poche. Ici, l’instrumentation devient centrale dans la définition.
L’Académie Américaine de Parodontologie (AAP, 1989) apporte une précision terminologique : le curetage gingival consiste à cureter les tissus mous de la paroi gingivale d’une poche parodontale, distinguant ainsi clairement l’intervention sur les tissus mous.
Curetage Gingival vs Curetage Parodontal
Certains auteurs établissent une distinction importante entre deux types de curetage :
Le curetage gingival s’applique dans le cas d’une poche gingivale liée à une gingivite. L’atteinte reste superficielle, sans perte d’attache significative.
Le curetage sous-gingival (ou radiculaire/parodontal) intervient dans le cas d’une poche parodontale liée à une parodontite, où la perte d’attache et la destruction osseuse sont présentes.
Cette distinction, bien qu’académique, aide les étudiants à comprendre la progression de la maladie parodontale et à adapter leur approche thérapeutique.

La Poche Parodontale : Rappel Anatomopathologique Essentiel
Qu’est-ce qu’une Poche Parodontale ?
La poche parodontale est une lésion pathologique caractérisée par une perte d’attache entre la gencive et la dent. Cet espace anormal devient un réservoir où s’accumulent plaque bactérienne et débris alimentaires, créant un environnement favorable à la prolifération bactérienne.
Évolution : De la Gingivite à la Parodontite
La poche parodontale résulte souvent d’une gingivite non traitée évoluant vers une parodontite. Cette progression peut être expliquée simplement :
Au stade initial, l’inflammation gingivale reste réversible. Les bactéries s’accumulent dans le sulcus gingival, provoquant un œdème et un saignement au sondage.
Si l’inflammation persiste, les bactéries progressent en profondeur, déclenchant une réaction immunitaire excessive. Les enzymes libérées détruisent progressivement le ligament parodontal et l’os alvéolaire.
La poche s’approfondit, créant un cercle vicieux : plus la poche est profonde, plus il est difficile d’éliminer la plaque, et plus la destruction progresse.
Implications Cliniques pour le Curetage
Comprendre la nature de la poche parodontale permet de mieux saisir les objectifs du curetage. L’intervention vise à transformer un environnement pathologique en un environnement sain, propice à la cicatrisation et au réattachement.
Pourquoi Réaliser un Curetage ? Les Objectifs Thérapeutiques
Objectifs Primaires
Le curetage parodontal poursuit plusieurs objectifs thérapeutiques interconnectés :
Élimination du tissu épithélial pathologique : L’épithélium qui tapisse la poche parodontale est infiltré de cellules inflammatoires et de bactéries. Son élimination est indispensable pour obtenir une cicatrisation saine.
Retrait du tissu conjonctif inflammatoire : Le tissu de granulation, hautement vascularisé et infiltré, doit être curetté pour exposer un tissu conjonctif sain capable de se réattacher.
Réduction de la profondeur des poches : En éliminant le tissu pathologique, le curetage facilite la contraction de la paroi gingivale, réduisant ainsi mécaniquement la profondeur de la poche.
Objectifs Secondaires
Au-delà de ces objectifs immédiats, le curetage vise à créer un environnement favorable au réattachement des fibres gingivales et de l’épithélium. Cette néo-attache reste l’objectif ultime de toute thérapeutique parodontale.
Le succès du curetage se mesure à plusieurs critères : diminution de la profondeur de sondage, absence de saignement au sondage, gain d’attache clinique, et amélioration de l’état inflammatoire général.
Quand Éviter le Curetage ? Contre-Indications à Connaître
Contre-Indications Locales
Avant d’envisager un curetage, le praticien doit évaluer la motivation du patient. Les patients non motivés ou non coopérants au cours de la thérapeutique étiologique ne doivent pas subir de traitement chirurgical.
Cette règle fondamentale s’explique simplement : sans contrôle de plaque rigoureux post-opératoire, les résultats du curetage seront compromis. Le patient doit être acteur de son traitement, pas simplement récepteur passif.
Contre-Indications Générales Absolues
Certaines pathologies systémiques contre-indiquent formellement le curetage :
Maladies cardiaques : endocardite rhumatismale, lésions congénitales, prothèses valvulaires et vasculaires. Le risque d’endocardite bactérienne nécessite une antibioprophylaxie stricte ou peut contre-indiquer l’intervention.
Troubles hématologiques : leucémie aiguë, agranulocytose, lymphogranulomatose, anémie non compensée, hémophilie. Ces pathologies compromettent l’hémostase ou la défense immunitaire.
Troubles neurologiques sévères : formes graves de sclérose en plaques, maladie de Parkinson avancée. La coopération du patient et sa capacité à maintenir une hygiène rigoureuse peuvent être compromises.
Immunodépression : patients sous immunosuppresseurs, VIH non contrôlé. Le risque infectieux post-opératoire est majoré.
Radiothérapie cervico-faciale : le risque d’ostéoradionécrose contre-indique généralement les interventions parodontales invasives.
Grossesse : premier et dernier trimestre. Le deuxième trimestre reste la fenêtre optimale pour les interventions nécessaires.
Contre-Indications Générales Relatives
D’autres situations nécessitent une évaluation au cas par cas :
L’hypertension artérielle non contrôlée, l’angine de poitrine, les patients ayant un antécédent récent d’infarctus du myocarde (moins de 6 mois), les patients sous anticoagulants (nécessitant un ajustement du traitement), le diabète non équilibré, et les patients sous corticoïdes au long cours.
Pour ces patients, une collaboration avec le médecin traitant s’impose pour optimiser les conditions d’intervention. Pour approfondir vos connaissances sur la gestion de ces situations complexes, le Référentiel internat en parodontologie offre une synthèse complète des protocoles adaptés.
Les Différentes Techniques de Curetage : Classification Détaillée
Curetage Gingival (Curetage à l’Aveugle ou Fermé)
Cette technique représente l’approche la plus conservatrice. Le curetage gingival consiste en l’élimination de l’épithélium de la poche et du conjonctif infiltré sans vision directe des surfaces radiculaires, sans faire de lambeau.

Caractéristiques principales : C’est un curetage des tissus mous, dit “fermé”. Le praticien travaille tactiquement, en se fiant à son expérience et à sa sensibilité instrumentale.
Avantages : Moins invasif, temps opératoire réduit, suites post-opératoires plus légères, préservation maximale de la gencive attachée.
Inconvénients : Accès limité aux surfaces radiculaires, contrôle visuel absent, efficacité réduite sur les poches profondes ou les atteintes complexes.
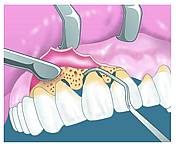
Curetage à Ciel Ouvert (Lambeaux)
Le curetage à ciel ouvert permet l’élimination de l’épithélium de la poche et du tissu conjonctif sous vision directe, obtenue après incision et décollement d’un lambeau.
Cette approche chirurgicale offre un accès optimal aux surfaces radiculaires et à l’os alvéolaire, permettant un débridement complet et précis. Le contrôle visuel transforme une intervention “à l’aveugle” en un acte chirurgical maîtrisé.
ENAP (Excisional New Attachment Procedure)
L’ENAP représente une technique intermédiaire particulièrement intéressante pour les étudiants. Cette procédure de curetage parodontal s’effectue avec une lame de bistouri, impliquant une élévation minimale du tissu parodontal pour accéder à la surface radiculaire.
Principe technique : Incision à biseau interne à partir du sommet du rebord alvéolaire, dans le conjonctif gingival sous l’épithélium du sulcus et de jonction, jusqu’à la crête osseuse. Le tissu séparé est ensuite éliminé à l’aide d’une curette.
Cette technique offre un compromis intéressant entre le curetage fermé et les lambeaux classiques, particulièrement dans les régions incisivo-canines supérieures où la limitation de la récession gingivale constitue une priorité esthétique.
Indications et Limites du Curetage : Savoir Choisir la Bonne Technique
Indications du Curetage Fermé
Le curetage fermé trouve ses indications dans des situations bien précises :
Élimination des fausses poches dans les cas de gingivites œdémateuses ou légèrement hypertrophiques. Ces situations, fréquentes chez les patients jeunes, répondent excellemment au curetage simple.
Poches supra-osseuses localisées (≤ 5 mm) dans des zones accessibles avec une paroi molle œdémateuse. Au-delà de 5 mm, l’accès instrumental devient insuffisant.
Préparation du site pour une chirurgie ultérieure dans le cas de poches supérieures à 5 mm. Le curetage initial peut améliorer l’état tissulaire avant une intervention plus complexe.
Patients à risque chez lesquels une chirurgie extensive est contre-indiquée. Le curetage fermé offre une alternative thérapeutique acceptable.
Abcès parodontal en phase aiguë, où le drainage et le curetage peuvent résoudre l’urgence avant de planifier un traitement définitif.
Contre-Indications du Curetage Fermé
Certaines situations rendent le curetage fermé inadapté ou voué à l’échec :
Les patients non motivés ne maintiendront pas l’hygiène nécessaire au succès du traitement.
Une paroi gingivale de consistance fibreuse ne permettra pas la contraction tissulaire souhaitée après curetage.
Les poches infra-osseuses nécessitent une approche chirurgicale pour évaluer et traiter les défauts osseux.
Les poches supérieures à 5 mm dépassent généralement les capacités d’accès du curetage fermé.
Les atteintes des furcations requièrent systématiquement un contrôle visuel pour un débridement efficace.
Indications Spécifiques de l’ENAP
L’ENAP s’adresse particulièrement aux situations suivantes :
Poche parodontale supra-osseuse ne dépassant pas la ligne mucogingivale, à paroi molle. Cette technique préserve au maximum la hauteur gingivale.
Régions incisivo-canines supérieures : l’ENAP représente un compromis intéressant face aux lambeaux classiques pour limiter la récession gingivale, préoccupation majeure dans ces zones esthétiques.
Élimination des poches de 4 à 5 mm, lorsqu’aucune correction chirurgicale osseuse ou mucogingivale n’est nécessaire. L’ENAP offre alors un excellent rapport bénéfice/invasivité.
Les Lambeaux Parodontaux : Quand et Comment ?
Définition et Principes Généraux
Un lambeau parodontal est une portion de gencive détachée chirurgicalement de son support dentaire et osseux. L’intervention à lambeaux consiste à soulever un volet tissulaire “libéré” par une incision pour accéder aux structures radiculaires et osseuses sous-jacentes.
Cette approche chirurgicale transforme radicalement les possibilités thérapeutiques en parodontologie, offrant un accès direct aux zones pathologiques.
Objectifs Multiples des Lambeaux
Les lambeaux parodontaux poursuivent des objectifs variés et complémentaires :
Facilitation de l’accès instrumental : Les surfaces radiculaires deviennent directement accessibles, permettant un détartrage-surfaçage exhaustif même dans les zones les plus difficiles.
Élimination complète de l’inflammation : Le tissu de granulation et l’épithélium pathologique peuvent être retirés sous contrôle visuel direct.
Évaluation du degré de lyse osseuse : L’exposition de l’os alvéolaire révèle l’étendue réelle des destructions, impossible à apprécier précisément par le seul sondage.
Création d’un environnement propice au contrôle de plaque : La modification de l’architecture gingivale facilite l’hygiène quotidienne du patient.
Traitement des défauts osseux : Les lambeaux permettent d’accéder aux lésions infra-osseuses pour envisager un comblement ou une régénération osseuse guidée.
Résolution des problèmes mucogingivaux : Insuffisance de gencive attachée, récessions gingivales peuvent être corrigées.
Amélioration esthétique : Le repositionnement des tissus mous peut optimiser l’harmonie gingivale.
Aménagement pré-prothétique : Création d’un environnement parodontal compatible avec les restaurations et les prothèses futures.

Avantages Spécifiques des Lambeaux
L’incision à biseau interne, technique privilégiée, présente plusieurs avantages majeurs :
Elle permet l’élimination de l’épithélium de poche tout en préservant la gencive attachée existante, compromis essentiel entre thérapie et conservation tissulaire.
Les surfaces radiculaires exposées garantissent un détartrage-surfaçage efficace jusqu’au fond des poches, impossible à obtenir en aveugle.
L’exposition de l’os alvéolaire marginal dévoile les défauts de morphologie osseuse, permettant un traitement adapté (ostéoplastie, ostéectomie).
Les espaces inter-radiculaires deviennent accessibles, révélant l’importance des atteintes de furcation et le rapport “dent-os” critique pour le pronostic.
La versatilité du lambeau autorise son repositionnement à différents niveaux : position initiale, déplacement apical, coronaire ou latéral selon les besoins.
Les pertes de substance osseuse inter-dentaires ou infra-osseuses peuvent être recouvertes par les lambeaux, optimisant le potentiel régénératif.
La perte tissulaire reste limitée comparativement aux techniques résectrices plus anciennes.
Classification des Lambeaux
Lambeau simple (non repositionné) : Replacé à sa position pré-chirurgicale en fin d’intervention. Objectif principal : élimination des poches parodontales avec préservation maximale de l’anatomie existante.
Lambeau repositionné : Permet non seulement l’élimination des poches, mais aussi la correction des lésions mucogingivales et la restauration des tissus détruits. Cette famille de lambeaux offre davantage de possibilités thérapeutiques.
Lambeau d’épaisseur totale : Les incisions de décharge sont franches et recherchent le contact osseux, mettant l’os à nu. Cette approche facilite l’accès aux surfaces radiculaires et à l’os alvéolaire pour les interventions nécessitant une visibilité maximale.
Lambeau d’épaisseur partielle : Les incisions de décharge sont légères, ne recherchent pas le contact osseux, et séparent l’épithélium gingival et son conjonctif sous-jacent du périoste qui reste en place, recouvrant l’os. Cette technique, plus difficile, requiert une grande habileté chirurgicale mais préserve mieux la vascularisation osseuse.
Pour approfondir les techniques chirurgicales avancées et visualiser les différentes approches, le Guide clinique d’odontologie propose des illustrations détaillées et des protocoles étape par étape.
Protocole Opératoire du Curetage : Les Étapes Clés
Phase Pré-Opératoire
Avant toute intervention, plusieurs étapes préparatoires sont indispensables :
Motivation et instruction du patient : Le patient doit comprendre l’intervention, ses objectifs, et son rôle dans le succès thérapeutique. Cette étape ne saurait être négligée.
Thérapeutique étiologique : Détartrage-surfaçage supra et sous-gingival, instruction à l’hygiène, élimination des facteurs de rétention de plaque. Le curetage ne s’envisage qu’après cette phase initiale.
Réévaluation parodontale : 4 à 6 semaines après la phase initiale, un nouveau bilan permet de vérifier l’amélioration et de confirmer les indications chirurgicales.
Phase Opératoire du Curetage à Ciel Ouvert
Le protocole détaillé comprend les étapes suivantes :
Asepsie rigoureuse : Désinfection du site opératoire, champ opératoire si possible, respect strict des règles d’asepsie chirurgicale.
Anesthésie locale : Infiltration ou tronculaire selon la zone. Une anesthésie profonde est essentielle pour le confort du patient et la précision du geste.
Incision interne : Réalisée avec une lame #15 ou #15C, elle sépare le tissu conjonctif sain du tissu inflammatoire et de l’épithélium tapissant les poches. L’angulation correcte du biseau (environ 45°) conditionne la qualité du résultat.
Réclinaison de la gencive : À l’aide d’un décolleur périosté, le lambeau est soulevé délicatement, exposant les surfaces radiculaires et osseuses.
Élimination du tissu de granulation : Curetage minutieux du tissu inflammatoire et de l’épithélium résiduel à l’aide de curettes adaptées.
Débridement soigneux des surfaces radiculaires : Détartrage-surfaçage exhaustif sous contrôle visuel. Cette étape, cruciale, détermine largement le pronostic à long terme.
Repositionnement du lambeau : Le lambeau est replacé à sa position initiale (ou repositionné selon la technique choisie), en veillant à l’adaptation parfaite aux collets dentaires.
Points de suture inter-proximaux : Points simples ou en huit, utilisant un fil résorbable ou non selon les préférences. La tension doit être suffisante pour maintenir les tissus sans compromettre la vascularisation.
Mise en place d’un pansement parodontal : Protection du site opératoire pendant 7 à 10 jours (facultatif selon les écoles).
Conseils post-opératoires : Instructions précises sur l’hygiène, l’alimentation, les médicaments, les signes d’alerte.
Difficultés du Curetage Fermé
Le surfaçage radiculaire lors d’un curetage fermé (sans contrôle visuel) présente une complexité importante. Les irrégularités radiculaires (dépressions, sillons développementaux, concavités) rendent le débridement complet difficile, voire impossible dans certaines zones.
Les furcations, les racines proximales des molaires, les sillons des incisives latérales maxillaires représentent autant de défis pour le curetage à l’aveugle. En revanche, le curetage à ciel ouvert simplifie considérablement le curetage et le surfaçage radiculaire, transformant une intervention tactique en un acte sous contrôle visuel précis.

Conseils Post-Opératoires et Maintenance : Garantir le Succès à Long Terme
Recommandations Immédiates (J0 à J7)
Les 7 premiers jours post-opératoires sont critiques pour la cicatrisation :
Gestion de la douleur : Prescription d’antalgiques (paracétamol en première intention). La douleur doit rester modérée ; une douleur intense peut signaler une complication.
Contrôle de l’inflammation : Application de glace les premières 24 heures, anti-inflammatoires non stéroïdiens si non contre-indiqués.
Hygiène délicate : Brossage très doux des zones non opérées, rinçage à l’eau tiède salée ou avec un bain de bouche antiseptique.
Alimentation adaptée : Nourriture molle, tiède (ni trop chaude, ni trop froide), éviter les aliments épicés ou acides.
Tabac : Arrêt impératif pendant au moins 2 semaines. Le tabagisme compromet gravement la cicatrisation parodontale.
Phase de Cicatrisation (Semaines 2-6)
Une fois le site stabilisé, la reprise progressive de l’hygiène est fondamentale :
Brossage méticuleux : Technique de Bass modifiée, 2 fois par jour minimum. L’utilisation d’une brosse à dents électrique à mouvements doux peut faciliter l’hygiène sans traumatiser les tissus.
Nettoyage interdentaire : Introduction progressive du fil dentaire ou des brossettes selon les espaces.
Bains de bouche : Poursuite temporaire selon prescription, puis arrêt progressif pour ne pas perturber la flore buccale.
Maintenance Parodontale à Vie
Le succès du curetage dépend directement de la maintenance à long terme :
Séances de maintenance : Tous les 3 à 6 mois selon le risque parodontal individuel. Ces séances comprennent : examen parodontal complet, détartrage, surfaçage localisé si nécessaire, remotivation à l’hygiène.
Contrôle de plaque quotidien : Le patient doit maintenir un indice de plaque inférieur à 20%. C’est la condition sine qua non de la stabilité parodontale.
Surveillance des facteurs de risque : Tabagisme, stress, diabète doivent être contrôlés activement.
Réévaluation régulière : Suivi de l’évolution des profondeurs de sondage, du saignement au sondage, de la mobilité dentaire.
Sans maintenance rigoureuse, les résultats du curetage, même parfaitement réalisé, se dégraderont inexorablement. Cette notion doit être comprise et acceptée par le patient avant toute intervention.
Conclusion : Maîtriser le Curetage pour Réussir en Parodontologie
Le curetage parodontal et gingival constitue un acte fondamental en parodontologie clinique. Sa maîtrise théorique et pratique représente un enjeu majeur pour tout étudiant en odontologie et futur praticien.
Les points essentiels à retenir :
Diagnostic précis : Le choix entre curetage fermé et curetage à ciel ouvert dépend de l’évaluation rigoureuse de la situation clinique : profondeur des poches, consistance gingivale, atteintes osseuses, facteurs esthétiques.
Respect des indications : Chaque technique possède ses indications spécifiques. Le succès thérapeutique repose sur l’adéquation entre la situation clinique et la technique choisie.
Technique rigoureuse : L’excellence du geste chirurgical conditionne le résultat. Le débridement, le détartrage et le surfaçage radiculaire sont des étapes clés qui ne souffrent aucune approximation.
Économie tissulaire : Le praticien moderne privilégie toujours l’approche la moins invasive compatible avec les objectifs thérapeutiques, cherchant l’équilibre optimal entre fonction et esthétique.
Maintenance indispensable : Sans maintenance rigoureuse, tout traitement parodontal est voué à l’échec. Le patient doit devenir acteur de sa santé parodontale.
Les thérapeutiques parodontales ne cessent d’évoluer, intégrant de nouvelles approches régénératives, biologiques, ou assistées par laser. Cependant, les principes fondamentaux du curetage restent d’actualité et constituent le socle sur lequel s’appuient les techniques les plus modernes.
Pour approfondir vos connaissances et vous préparer aux examens, les Annales corrigées de l’internat en odontologie 2022-2024 proposent des cas cliniques concrets et des QCM qui vous permettront de tester votre compréhension des concepts abordés dans cet article.
La parodontologie moderne offre des perspectives thérapeutiques passionnantes. Le curetage, loin d’être une technique obsolète, demeure un outil thérapeutique précieux lorsqu’il est correctement indiqué et parfaitement exécuté. Son apprentissage rigoureux constitue une étape incontournable dans votre formation en odontologie.
Ressources Complémentaires pour Approfondir
Plateforme d’entraînement : Pour tester vos connaissances sur le curetage parodontal et la parodontologie en général, nous vous recommandons la plateforme ResiDentaire™, qui propose des QCM spécifiquement conçus pour les étudiants en médecine dentaire.
Ouvrages de référence : Consultez également le Guide de Chirurgie orale pour une vision complémentaire des techniques chirurgicales en lien avec le curetage parodontal.
Note de transparence : Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site et à continuer à produire du contenu éducatif de qualité pour les étudiants en odontologie.


Leave a Reply