Historique, Évolution des Concepts et Ostéointégration en Implantologie Orale
Historique, Évolution des Concepts et Ostéointégration en Implantologie Orale
Historique de l’Implantologie Orale
L’Implantation dans l’Antiquité
L’homme a toujours eu l’instinct de replacer une dent expulsée lors d’un traumatisme dans son alvéole. Lorsqu’une dent était perdue, dentistes et médecins tentaient de la remplacer par des prothèses variées, souvent sans succès, utilisant des matériaux d’origine minérale, animale ou humaine.
Outre sa fonction masticatoire, la denture joue un rôle esthétique essentiel en contribuant à l’harmonie du visage. Elle facilite également la phonation et la communication, jouant un rôle clé dans la vie sociale moderne. Dans les civilisations anciennes, la dent symbolisait la force, la virilité, et parfois une arme, héritage de l’homme préhistorique. Elle était intégrée à des rites religieux, totémiques et ésotériques, impliquant des pratiques comme :
- Avulsions, fractures, tailles, limages, incrustations lors de cérémonies.
- Modifications dentaires : incisives taillées en pointe, en crochet, face vestibulaire entaillée, en dièdre ou en cupule, angle mésial ou distal supprimé.
- Limage en Amérique centrale.
- Pro alvéolie au Sénégal et au Dahomey.
- Laquage en noir au Vietnam, ou en rouge en Chine et en Inde.
Exemple des Mayas
La civilisation Maya (3000 ans avant notre ère), une ethnie théocratique d’Amérique centrale, offre un exemple notable. Les prêtres réalisaient des inclusions de pierres précieuses et d’or dans les dents. Des examens radiographiques ont révélé une bonne intégration osseuse de racines artificielles en ivoire.
Égypte Ancienne
Dans l’Égypte ancienne (4000 ans avant notre ère), l’extraction dentaire semble inconnue. Cependant, des découvertes en 1914 et 1948 ont montré des dents artificielles sculptées dans de l’ivoire ou du bois de sycomore, reliées par des fils d’or dans la bouche de momies.
Afrique du Nord
En Afrique du Nord, un crâne découvert en 1954 par G. Laplace dans la région de Bir El Ater (Crâne de Faid Souar II, daté de 7500 ans avant notre ère) présentait une dent de remplacement endo-osseuse au niveau de la 15. Jean Granat, via une radiographie, a suggéré que l’implantation aurait été réalisée peu après la perte de la dent naturelle, sans remaniement osseux ni atrophie alvéolaire. La contiguïté entre la paroi alvéolaire et la pseudo-racine indique une possible cicatrisation partielle par ostéogenèse. Si cette restauration a été réalisée sur un individu vivant, cela suggère que les tentatives d’implantologie remonteraient à 7500 ans.
Période Médiévale (Europe, 1000 à 1800)
L’or était couramment utilisé, notamment par Abulcassis (936-1013), qui employait des ligatures au fil d’or pour fixer des dents sculptées dans de l’os de bœuf. Ambroise Paré (1510-1590), barbier, chirurgien du Roi et dentiste, mentionne une transplantation : « Une princesse qui s’était fait arracher une dent s’en fit remettre une aussitôt d’une sienne demoiselle, laquelle prit et devint solide comme auparavant. » Les dents étaient souvent prélevées sur des patients vivants issus des classes défavorisées.
Période Fondamentale (Amérique du Nord, 1856 à 1930)
Premières Implantations
- Younger (1856 et 1875) : Réalise la première implantation d’une dent naturelle dans le maxillaire après création d’une alvéole avec un trépan.
- Waisser (1885), Greenfield (1913), Harris (1887), Payne, Lewis, Bonwill : Implantations d’implants en porcelaine, platine, or, caoutchouc, ivoire, platine iridié, ou vitalium.
Principes de Biocompatibilité
Berry (1888) établit les premiers principes de biocompatibilité et de stabilité primaire :
- Nécessité d’une stabilité immédiate de l’implant.
- Utilisation de métaux « sûrs » pour éviter la transmission de maladies.
Début de l’Implantologie Moderne (1930-1970)
Cette période est marquée par une expérimentation intensive :
- Techniques chirurgicales et prothétiques : Insertion axiale, latérale, enfouie, non enfouie, vissée, impactée.
- Formes d’implants : Vis, aiguilles, lames, plaques, barres.
- Matériaux : Porcelaine, vitalium, tantale, titane, céramique frittée, carbone vitrifié.
- Strock (1939) : Implant en vitalium.
Cependant, 90 % des implants échouaient à 5 ans, car les praticiens recherchaient une interface fibreuse péri-implantaire pour imiter le ligament alvéolo-dentaire, entraînant de nombreux échecs.
Période Contemporaine Branemarkienne
En 1969, Per-Ingvar Brånemark (décédé le 22/12/2014) et son équipe révolutionnent l’implantologie avec le concept d’ostéointégration : une jonction anatomique et fonctionnelle directe entre l’os vivant remanié et la surface de l’implant mis en charge. Structurale, l’ostéointégration se définit par une contiguïté étroite entre l’os et l’implant, avec un contact intime au niveau cellulaire (ostéocytes proches de la surface en titane). À l’échelle microscopique, une fine zone acellulaire de matrice extracellulaire sépare l’os de l’implant.
Étude de Brånemark
Brånemark conduit une étude sur des patients édentés totaux :
- Pose de 5 à 6 implants entre les trous mentonniers.
- Prothèse mandibulaire en résine (10 à 12 dents) transvissée sur des piliers transgingivaux en titane.
- Taux de succès : 82 % au maxillaire, 93 % à la mandibule à long terme.
Prérequis de Brånemark
- Utilisation de titane, matériau biocompatible.
- Mise en nourrice des implants (deux temps chirurgicaux, insertion axiale).
- Délai de mise en charge différé (3 à 8 mois).
- Forage atraumatique de l’os.
- Incision décalée dans le vestibule.
- Conditions aseptiques (bloc opératoire).
- Instruments en titane.
- Pas de radiographie pendant la cicatrisation.
- Prothèse en acrylique recommandée.
Depuis, des millions d’implants sont posés chaque année, grâce à ces recommandations.
Notions d’Ostéointégration
Constituants du Tissu Osseux
Les Cellules
- Cellules stromales mésenchymateuses (ostéoblastiques) :
- Cellules bordantes : Ostéoblastes quiescents à la surface de l’os, activés par des stimuli mécaniques, hormonaux (TGF, BMP, PTH), induisant la synthèse de collagène type I et la minéralisation.
- Ostéoblastes : Non inclus dans le tissu osseux, ils meurent par apoptose, redeviennent cellules bordantes ou se transforment en ostéocytes.
- Ostéocytes : Logés dans la matrice minéralisée, ils maintiennent la matrice osseuse et agissent comme mécano-récepteurs du remodelage. Durée de vie : plusieurs décennies.
- Cellules hématopoïétiques (ostéoclastiques) :
- Issues de la lignée monocyte-macrophage, les ostéoclastes sont des cellules multinucléées responsables de la résorption osseuse (ostéoclasie). Elles réduisent le pH pour former les lacunes de Howship. Durée de vie : 12 jours, mort par apoptose.
La Matrice Extracellulaire (MEC)
- Matrice organique (ostéoïde) :
- Fibres de collagène type I (80 %).
- Protéines non collagéniques (PNC) : Ostéocalcine (Vit K-dépendante, inhibée par les corticoïdes, marqueur de formation osseuse), ostéonectine, ostéopontine, facteurs de croissance (TGF, BMP).
- Matrice inorganique (minérale) :
- Sels minéraux : Calcium (27 %), Phosphore (12 %), formant des cristaux d’hydroxyapatite.
- Avec le collagène et les PNC, un échafaudage rigide se forme pour le dépôt d’hydroxyapatite. La minéralisation remplace l’eau avec l’âge.
Classification des Tissus Osseux
Tissu Osseux Réticulaire (Non Lamellaire, Os Tissé)
- Primaire, peu minéralisé.
- Trame collagénique désordonnée.
- Mécaniquement fragile.
- Présent dans les ébauches osseuses fœtales et les cals de fracture (tissu provisoire).
Tissu Osseux Lamellaire
- Secondaire, formé à partir de l’os tissé.
- Fibres de collagène parallèles formant des lamelles.
- Mécaniquement solide.
- Deux types :
- Os haversien (compact) : Représente 80 % du squelette, forme la paroi externe des os. Composé de lamelles serrées.
- Os spongieux (trabéculaire) : Situé à l’intérieur de l’os cortical (20 % du squelette), constitué de spicules ou trabécules.
Os Haversien (Compact)
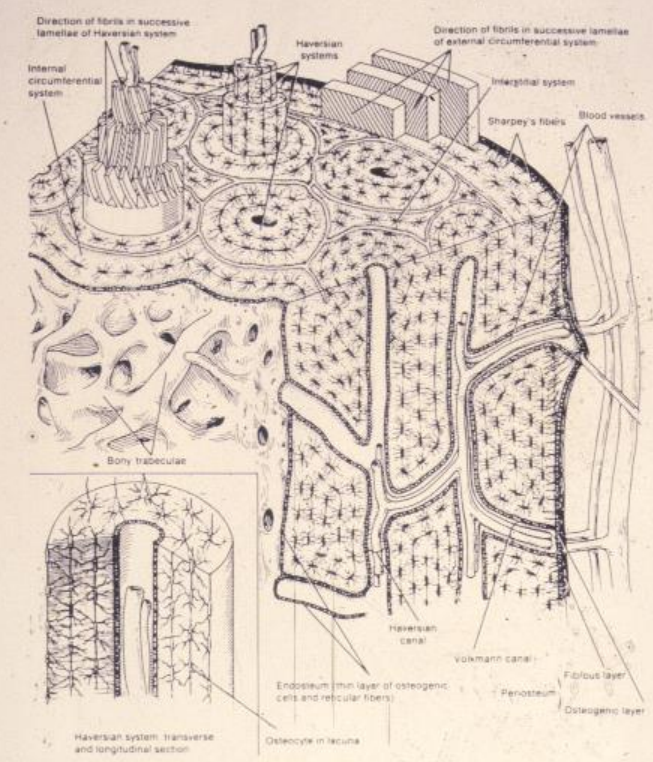
- Unité structurale : L’ostéon, un cylindre de 100 µm à 1 mm.
- Vingt à quarante lamelles minéralisées concentriques.
- Canal de Havers (contenant vaisseaux et nerfs).
- Systèmes interstitiels entre ostéons.
- Canaux de Volkmann.
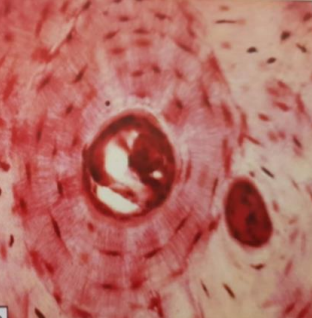
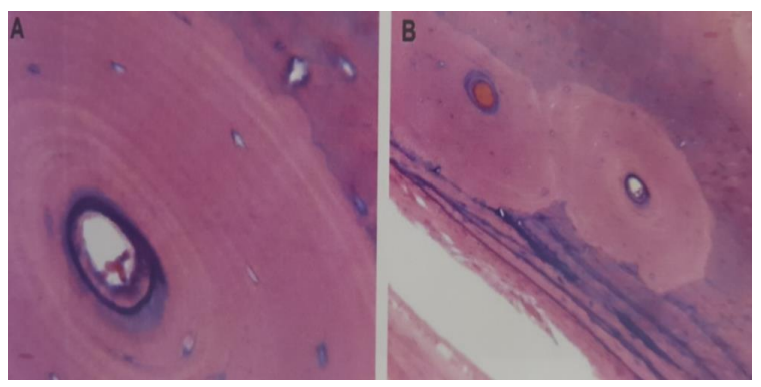
Os Spongieux
- Forme un lacis de trabécules.
- Unité de base : Hemi-ostéon en croissant, ouvert sur la moelle osseuse (stroma mésenchymateux et partie hématopoïétique).
- Grande surface d’échange avec les liquides interstitiels, rôle dans l’équilibre phospho-calcique.
Enveloppes du Tissu Osseux
- Périoste :
- Couche externe : Tissu conjonctif fibreux vascularisé.
- Couche interne : Cellules ostéoprogénitrices, croissance en épaisseur.
- Endoste :
- Contient des cellules ostéoprogénitrices.
- Rôle majeur dans la réparation.
Histogénèse du Tissu Osseux : Remodelage Osseux
Le remodelage osseux suit une séquence biologique orchestrée par les ostéoclastes (résorption) et les ostéoblastes (formation) dans une unité anatomique de base (BMU).
Phases du Remodelage
- Activation : Signaux hormonaux (PTH, D3) ou mécaniques recrutent et activent les ostéoclastes.
- Résorption : Ostéoclastes sécrètent des phosphatases acides, réduisant le pH pour résorber le minéral osseux (2 à 4 semaines).
- Inversion : Cellules mononuclées activent les macrophages pour éliminer les débris.
- Formation : Préostéoblastes évoluent en ostéoblastes, comblant la perte osseuse par une matrice ostéoïde (4 à 6 mois). Les ostéoblastes meurent ou deviennent ostéocytes.
- Terminaison et Minéralisation : Quantité d’os néoformé équivaut à l’os résorbé. Minéralisation : 30 jours après dépôt d’ostéoïde (90 jours pour l’os trabéculaire, 130 jours pour l’os cortical).
Réparation Osseuse
Conditions de Réparation
- Surface stable.
- Présence de cellules adéquates.
- Nutrition appropriée.
- Environnement biomécanique adapté (stimulation excessive favorise la voie fibroblastique).
Étapes de la Réparation
- Phase inflammatoire précoce : Hématome avec apport de cellules stromales mésenchymateuses (CSM) dès les premières heures. Éviter les AINS.
- Phase de réparation : Augmentation du stroma vasculaire (inhibée par la nicotine). Formation d’un cal mou (4 à 6 semaines).
- Phase de remodelage actif : Dépose de collagène et ostéoïde, remodelage sur plusieurs mois/années.
Réponse Osseuse à l’Implantation
Toute préparation chirurgicale, même atraumatique, entraîne une nécrose périphérique au site de forage (Brånemark, 1985, 1988). L’étendue de la nécrose dépend de :
- L’élévation de température lors du forage.
- La vascularisation du tissu osseux.

Après pose d’un implant endo-osseux :
- Immobilisation de l’implant.
- Hématome dans l’espace des spires.
- Nécrose osseuse (trauma mécanique/thermique).
- Os intact à distance.
- Transformation de l’hématome en cal osseux.
- Guérison de l’os endommagé par remodelage.
- Remodelage à l’interface os/implant en réponse aux forces masticatoires.
- R.O à l’interface os/implant en réponse aux forces masticatoires transmise
Définitions
- Ostéogénèse de contact : Néoformation osseuse débutant à la surface de l’implant (surfaces sablées mordancées).
- Ostéogénèse à distance : Néoformation à partir de l’os adjacent (surfaces lisses).
- Ostéoconduction : Matériau orientant une ostéogénèse de contact (ex. : hydroxyapatite).
- Ostéoinduction : Matériau induisant une néoformation osseuse dans un environnement non osseux (ex. : hydroxyapatite dans un muscle).
Réponse de l’Os Spongieux
- Formation du caillot : Contact sang-titane, plaquettes libérant des facteurs de croissance attirant les cellules indifférenciées.
- Réseau de fibrine : Angiogénèse locale, arrivée de cellules indifférenciées orientées vers la lignée ostéoblastique dans un environnement stable.
- Première apposition osseuse : Ostéogénèse de contact (matrice minéralisée immédiatement, os tissé). Apposition centrifuge/centripète à partir de l’os adjacent.
- Ostéointégration : Os tissé évolue en os lamellaire, puis haversien. Trabéculisation (surfaces rugueuses) ou corticalisation (surfaces lisses, plus lente).
Réponse de l’Os Cortical
L’espace implant-os est étroit, entraînant une résorption plus longue et un remodelage différé de 3 mois (immédiat pour l’os spongieux).
Critères de Succès de l’Ostéointégration
À la fin du remodelage, 60 à 70 % de la surface de l’implant est recouverte d’os. Critères d’Albrektsson et coll. (1986) :
- Absence de signes cliniques irréversibles (douleurs, fistules, paresthésies).
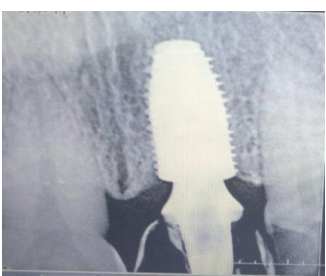
- Absence de mobilité, stabilité dans le temps (seuil critique : 50-150 µm). Tests : percussion, contre-torque (20 Ncm), Periotest, Osstell.
- Absence d’image radiographique claire péri-implantaire. Perte osseuse verticale < 0,2 mm/an après mise en fonction, < 1,5 mm la première année.
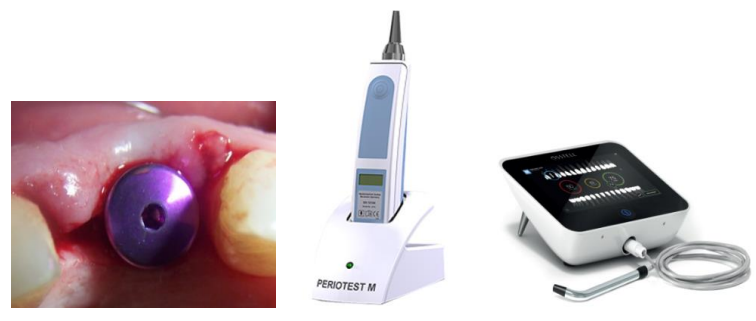
Un système implantaire fiable doit atteindre :
- 85 % de succès à 5 ans.
- 80 % à 10 ans.
Facteurs Influençant l’Ostéointégration
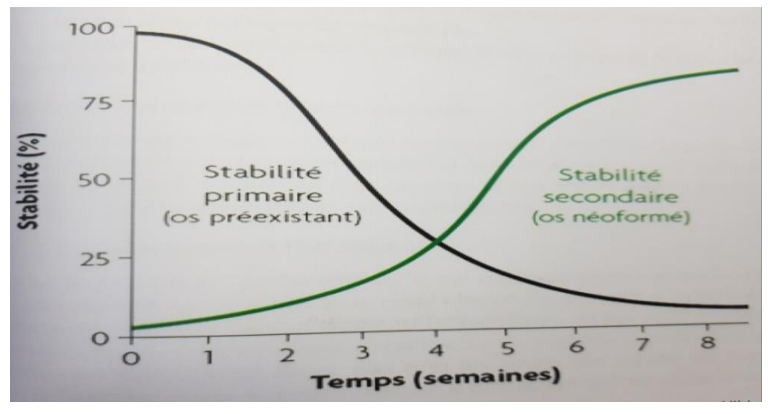
Stabilité Biomécanique Primaire
- Absence de mobilité post-insertion, prévient les micromouvements pendant la cicatrisation.
- Idéal : 25 N/cm. Détermine le succès à long terme.
- Dépend de :
- Qualité de l’os.
- Volume osseux.
- Technique chirurgicale.
- Géométrie de l’implant.
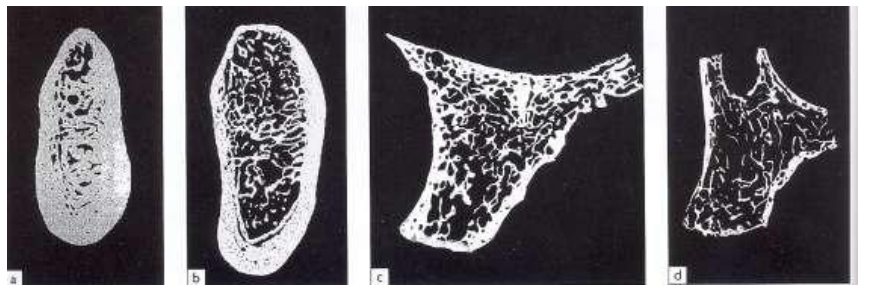
Qualité du Site Implantaire
- Sain, bonne densité et vascularisation.
- Classification osseuse selon Lekholm et Zarb (Ulm et coll., 1999).
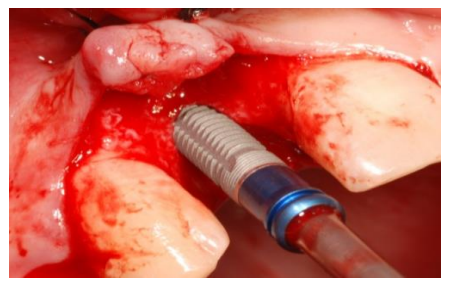
Technique Chirurgicale
- Atraumatique, éviter la nécrose (47°C pendant 1 minute).
Géométrie de l’Implant
- Cylindrique, cylindro-conique, avec micro/macro-filetage, court, etc.

État de Surface
L’ostéogénèse est influencée par :
- Contact os-implant (BIC).
- Rugosité : Favorise migration/prolifération cellulaire.
- Mouillabilité (hydrophilie).

Classification des Surfaces
- Lisses : Sa < 0,5 µm (piliers, implants usinés).
- Faiblement rugueuses : Implants usinés.
- Modérément rugueuses : Surfaces sablées mordancées.
- Rugueuses : Plasma spray de titane ou revêtement d’hydroxyapatite.
Types de Rugosité
- Macro-rugosité : Quelques mm à plusieurs µm (géométrie).
- Micro-rugosité : 1 à 10 µm (interconnexion avec l’os).
- Nano-rugosité : 1 à 100 nm (adsorption des protéines, adhérence des ostéoblastes).
Traitements de Surface
- Par addition :
- Projection de plasma de titane (TPS) ou d’hydroxyapatite (indiqué pour faible densité osseuse ou implants courts).
- Oxydation anodique (acides forts).

- Par soustraction :
- Sablage (alumine, oxyde de titane, phosphate tricalcique).
- Mordançage (acide).
- Sablé-mordancé (SLA).
- Traitements par fluorures, laser, pulvérisation.


Implants Hybrides
- Surface lisse au col, rugueuse au corps.

Optimisation de l’Ostéointégration
- Ostéodensification.
- Facteurs plaquettaires : PRP, PRF.
- Vitamine D.
Modifications Expérimentales de Surface
- Biomolécules sur titane : Acides aminés Rgd, collagène, peptides mimétiques, collagène + chondroïtine sulfate.
- Revêtements avec facteurs de croissance.
- Bisphosphonates.
Conclusion
Depuis plus de trois décennies, l’implantologie s’est imposée comme une thérapeutique fiable grâce à une compréhension approfondie des paramètres biologiques de l’ostéointégration. Les résultats sont prévisibles en respectant les principes établis, notamment ceux de Brånemark, toujours en usage. Le concept est standardisé, avec des taux de survie élevés :
- 98,5 % (6 implants), 98,6 % (4 implants) au maxillaire/mandibule (P. Malo et al., 2003, 2005).
- 99,5 % à 2 ans (222 implants, Antoun et al., 2006).
- 95,2 % à 5 ans au maxillaire (Aparicio et al., 2000).
- Résultats comparables à 3 ans entre piliers droits et angulés (Balshi et al., 1997).
Sur les neuf dogmes de l’école suédoise, seuls deux restent pleinement d’actualité. Les conditions de mise en charge évoluent, mais leur fiabilité nécessite une validation à long terme pour garantir prévisibilité et reproductibilité.
Bibliographie
- Gauthier Robert. Histoire de l’implantologie. robert.gauthier.pagesperso-orange.fr/histoire.htm
- Ouvrard H. Évolution de l’implantologie à travers les âges. Actu Odonto Stomatol, 1987.
- McKinney RV. Endosteal dental implants. Saint Louis : Mosby Year Book, 1991, supplément : 407-412.
- Granat. L’implantologie aurait-elle 7000 ans ? L’Information Dentaire, 22 : 1959-1961.
- Granat J, Heim JL. Prothèse dentaire préhistorique ostéo-implantée.
- Aoudia-Chouakri Louiza (MNHN, UMR 5198 du CNRS), Bocquentin Fanny (ArScAn, Ethnologie Préhistorique). Cahier des thèmes transversaux ArScAn (vol. IX), 2007-2008.
- Ayat A et al. (Abid R, Hammache, Mamri). Ostéointégration et états de surface des implants en titane.
- Thomas T, Martin A, Lafage-Prout MH. Physiologie du tissu osseux. EMC, 2008 ; 3(1) : 1-16.
- Davarpanah M, Szmukler-Moncler S. Manuel d’implantologie clinique : Concepts, protocoles et innovations récentes.
- Davarpanah M, Szmukler-Moncler S, Rajzbaum Ph, Demurashvili G. Manuel d’implantologie clinique : Concepts, intégration des esquisses des nouveaux paradigmes. 3e éd., Ruel Malmaison : JPIO Ed CDP, 2012.



Leave a Reply