Classification et formes cliniques des maladies parodontales; Parodontologie
Classification et formes cliniques des maladies parodontales; Parodontologie
Introduction
Les maladies parodontales sont des maladies multifactorielles en raison de leurs nombreux facteurs modifiants et aggravants. Leur diagnostic est d’autant plus difficile à établir si nous ne nous appuyons pas sur une classification de ces maladies, permettant de confronter les données du patient aux données scientifiques et épidémiologiques récentes.
Rappel historique
Il est intéressant de se pencher sur l’historique des maladies parodontales et celui de leurs classifications pour comprendre l’évolution dans le temps de notre approche clinique des parodontopathies. Cette évolution, au fil des années, nous a permis de mieux appréhender les mécanismes complexes rencontrés dans ces maladies inflammatoires d’origine infectieuse et d’en tirer des bénéfices directs pour améliorer le diagnostic, la prévention et le traitement des parodontites.
Il existe, en effet, un parallèle entre l’évolution de nos connaissances des maladies parodontales et celle de leurs classifications. Les premières classifications, de 1800 à 1920, étaient fondées sur les caractéristiques cliniques des parodontopathies.
La période qui suivit fut riche en recherches sur l’histopathologie parodontale. Toutes les classifications de 1920 à 1970 étaient, par conséquent, basées sur les concepts de pathologie classique.
D’autres travaux ont montré que les maladies parodontales sont des désordres multifactoriels qui résultent d’une infection non spécifique et d’un déséquilibre de la relation hôte/bactérie. Ces travaux ont mis en évidence l’importance de la plaque bactérienne dans l’étiologie de la maladie parodontale, la spécificité microbienne, et ont directement contribué au concept « infection/réponse de l’hôte », guidant ainsi la classification de 1989 (Académie Américaine de Parodontologie, AAP 1989).
D’autres données scientifiques et épidémiologiques révèlent que l’âge du patient paraît plus arbitraire et moins prépondérant (contrairement à l’ancienne classification) par rapport aux critères d’évolutivité et/ou d’agressivité de la maladie. D’autres controverses ont été longuement discutées, notamment le terme de « parodontites réfractaires », qui a été remis en question en raison d’une limite difficile à établir entre la récidive et la maladie réfractaire. L’influence des facteurs systémiques dans l’évolution des parodontopathies est également plus présente dans les discussions. Ces nouveaux paradigmes ont conduit à la classification de 1999 (AAP 1999).
Seize ans après, la classification des maladies et des affections parodontales et péri-implantaires a été mise à jour par un comité international réunissant la Fédération européenne de parodontologie (EFP) et l’Académie américaine de parodontologie (AAP) en 2017. Des nouveautés majeures sont apparues, comme : la définition du parodonte sain, une clarification sur la définition clinique de la gingivite, et une nouvelle façon de poser le diagnostic des parodontites en fonction de leur sévérité, leur complexité ainsi que de leur vitesse de progression.
Objectifs et buts de la classification
Notre démarche thérapeutique, guidée par une classification des maladies parodontales et appuyée par une anamnèse complète et des examens complémentaires (bilan rétro-alvéolaire, panoramique dentaire, prélèvements bactériens), permet d’aboutir à un diagnostic, un plan de traitement et un pronostic propre à chaque cas clinique.
La classification nous permet en effet de comparer les données du patient aux données scientifiques et épidémiologiques récentes afin d’affiner notre diagnostic. Elle est également indispensable pour réaliser des études épidémiologiques ou cliniques en rendant les résultats comparables entre eux.
Principales classifications des maladies parodontales
Classification de 1989 de l’Académie Américaine de Parodontologie (AAP)
Elle distingue plusieurs formes de maladies parodontales en fonction de l’âge d’apparition, de la vitesse d’évolution et d’éventuels problèmes généraux associés.
Les gingivites
- Gingivite inflammatoire d’origine bactérienne : le facteur initiateur de cette gingivite est l’accumulation de la plaque dentaire sur les dents. Un ou plusieurs des signes cliniques suivants peuvent être observés : changement de couleur (rouge), de contour, et de texture. On note la présence d’œdème, de saignement (provoqué ou spontané), une consistance molle, et radiologiquement, il n’existe pas de perte osseuse.
- Gingivite et modifications hormonales
- Gingivite et interactions médicamenteuses
- Gingivite et maladies dermatologiques
- Gingivite et maladies systémiques
- Infections spécifiques
- Gingivite ulcéro-nécrotique
Les parodontites
- Parodontite de l’adulte : c’est de loin la plus fréquente. Elle affecte les sujets âgés généralement de plus de 35 ans. Elle présente la particularité d’être en relation directe avec les dépôts divers (plaque, tartre). La destruction tissulaire s’étale sur des années ou des dizaines d’années. On ne note pas de dysfonction immunitaire et pas d’implication génétique.
- Parodontite à début précoce : se différencient en fonction de la localisation ou la généralisation des lésions. Le plus souvent, elles sont caractérisées par une faible quantité de plaque dentaire et de tartre par rapport à l’ampleur des lyses osseuses. Elles incluent :
- Parodontite prépubertaire : intéresse des sujets très jeunes en denture lactéale ou mixte. Son évolution est rapide, associée à une alvéolyse touchant aussi bien les dents lactéales que les dents définitives. Ces affections sont très rares et souvent associées à un désordre systémique, pouvant être considérées comme l’expression buccale d’un syndrome systémique.
- Parodontite juvénile : touche des adolescents et de très jeunes adultes (jusqu’à 25 ans). Elle est décrite sous deux formes : localisée ou généralisée. La parodontite jujvénile localisée intéresse les incisives et les premières molaires permanentes. La parodontite juvénile généralisée intéresse des patients un peu plus âgés, en fin d’adolescence ou jeunes adultes, avec des lésions sur d’autres dents (canines, prémolaires, deuxièmes molaires).
- Parodontite à progression rapide : affecte des sujets jeunes, entre 20 et 35 ans. Les lésions sont généralisées, affectant la majorité des dents, sans distinction particulière ni localisation spécifique. Certains patients peuvent présenter des antécédents de parodontite juvénile. La majorité des patients présente des défauts fonctionnels au niveau des neutrophiles ou des monocytes.
- Parodontite associée à des maladies systémiques
- Parodontite ulcéro-nécrotique
- Parodontite réfractaire : qui ne répond pas à la thérapeutique parodontale conventionnelle.
Classification d’Armitage 1999
Une nouvelle classification des maladies parodontales a été proposée en 1999 (Armitage). Elle marque un souci de simplification face à un système antérieur de classification jugé trop étroit et trop rigide. Cette classification tient compte des différents éléments de diagnostic ainsi que des données épidémiologiques récentes.
Principales modifications
- Ne tient plus compte de l’âge du patient.
- Les formes à début précoce sont appelées parodontites agressives.
- Le terme de « parodontite chronique » remplace « parodontite de l’adulte ». Cette forme clinique de parodontite n’intéresse pas uniquement l’adulte ; elle peut également être observée chez l’enfant à un stade débutant.
- La parodontite réfractaire disparaît en tant qu’entité.
- Précise la classe des « maladies gingivales » (induites et non induites par la plaque bactérienne).
- Développe et cerne mieux les caractéristiques des parodontites associées à des maladies systémiques.
- Inclut le terme « maladies parodontales nécrotiques ».
- L’abcès parodontal apparaît dans la classification.
- Les lésions endoparodontales font également partie de la classification.
- Certaines atteintes sont classées en « conditions défavorables innées ou acquises » dans lesquelles les défauts muco-gingivaux sont pris en compte.
Maladies gingivales
Maladies gingivales induites par la plaque dentaire
- Gingivites induites par la plaque uniquement :
- Sans facteurs locaux.
- Avec des facteurs locaux (formes des dents, obturations débordantes, fracture dentaire…).
- Gingivites induites par la plaque associées à des facteurs systémiques :
- Associées à des modifications endocriniennes :
- Gingivites de la puberté.
- Gingivites associées aux cycles menstruels.
- Gingivites au cours de la grossesse, granulome pyogénique.
- Gingivites et diabète sucré.
- Associées à un trouble de la crase sanguine : leucémie, autres troubles.
- Associées à des modifications endocriniennes :
- Maladies gingivales modifiées par des traitements médicamenteux : médications antiépileptiques, contraceptifs oraux.
- Maladies gingivales modifiées par la malnutrition : déficiences en vitamines (Vitamine C), autre déficience.
Maladies gingivales non induites par la plaque dentaire
- Origine bactérienne spécifique : Neisseria gonorrhea, Tréponème, Streptocoque, autres.
- Origine virale : Gingivo-stomatite herpétique, Herpès, Zona, autre.
- Origine fongique : Candidose, Érythème gingival linéaire, Histoplasmose, autre.
- Origine génétique : Fibrome gingival.
- Origine systémique :
- Désordres muco-cutanés : lichen plan, pemphigus, érythème multiforme, lupus érythémateux.
- Réaction allergique : matériau d’obturation (mercure, nickel, acrylique), matériau à la pâte dentifrice, au bain de bouche, à l’alimentation.
- Lésion traumatique : contact chimique, blessure, brûlure.
- Réaction à des corps étrangers.
- Autres origines : réactions auto-immunes.
Parodontites
Parodontite chronique
- Sur le plan clinique, les parodontites chroniques sont caractérisées par une quantité de plaque bactérienne en relation avec la sévérité de l’atteinte, une altération de la couleur et de la texture gingivale et par une tendance au saignement au sondage.
- On note la présence de tartre sous-gingival.
- Les cas sévères montrent une mobilité des dents, des migrations et des versions ainsi que des rotations des dents.
- L’examen radiographique confirme la présence de défauts osseux. Ces lésions osseuses sont aussi bien d’allure horizontale que verticale.
- L’évolution n’est pas rapide, mais certains sites peuvent évoluer de manière plus aiguë.
- La flore microbienne est variable (Porphyromonas gingivalis, Eikenella corrodens, Campylobacter rectus).
- Les parodontites chroniques peuvent être modifiées et/ou associées à des maladies systémiques (diabète, infection à VIH) ; elles peuvent être modifiées par des facteurs environnementaux (tabac, stress, ou bien facteur alimentaire).
Classification et étude clinique des parodontites chroniques
La classification des parodontites chroniques peut se faire sur la base de l’étendue et de la sévérité de l’atteinte.
- L’étendue : représente le nombre de sites atteints (localisée ou généralisée) :
- Localisée : si moins de 30 % des sites représentent une perte d’attache.
- Généralisée : si plus de 30 % des sites présentent une perte d’attache.
- La sévérité : la sévérité de la maladie parodontale peut être vue soit dans sa globalité (sur l’ensemble de la bouche) ou au niveau d’une dent ou d’un site. Elle est définie sur la base du niveau de perte d’attache clinique comme suit :
- Débutante : si la perte d’attache est comprise entre 1 et 2 mm.
- Modérée : si la perte d’attache est comprise entre 3 et 4 mm.
- Sévère : si la perte d’attache est supérieure ou égale à 5 mm.
Parodontite agressive
La parodontite agressive représente une entité spécifique, clairement différente de la parodontite chronique. La classification est basée sur l’étendue des lésions. On distingue la parodontite agressive localisée et la parodontite agressive généralisée.
Caractéristiques communes des parodontites agressives localisées et généralisées
- Patients en bonne santé.
- Patients présentant des pertes d’attaches et des alvéolyses rapides.
- Présence d’une composante familiale.
- La quantité de plaque bactérienne dans la cavité buccale est en inadéquation avec la sévérité de la destruction des tissus parodontaux.
- Les pourcentages au sein de la flore d’Actinobacillus actinomycetemcomitans et, dans certaines populations, de Porphyromonas gingivalis sont importants.
- La présence d’anomalies dans les systèmes phagocytaires.
- L’éventuelle survenue d’un arrêt spontané de la progression de la perte d’attache et osseuse.
Caractéristiques de la parodontite agressive localisée
- L’âge de survenue est proche de l’adolescence.
- La localisation spécifique au niveau des premières molaires et des incisives, avec présence d’une perte d’attache interproximale sur au moins 2 dents permanentes, dont une première molaire, et intéressant au plus 2 dents supplémentaires autres que les incisives et les premières molaires.
- Les défauts osseux généralement symétriques montrent à la radiographie un aspect qualifié « d’image en miroir ».
- Présence d’une réponse anticorps sérique forte aux agents infectants.
- Les patients atteints de parodontite agressive localisée sont généralement indemnes de caries. Les incisives peuvent montrer des dysplasies de l’émail.
Caractéristiques de la parodontite agressive généralisée
- Elle affecte habituellement des patients de moins de 30 ans, mais qui peuvent également être plus âgés.
- La réponse anticorps sériques aux agents infectants est faible.
- La maladie progresse par épisode de perte d’attache et de destruction osseuse prononcées.
- On note la présence d’une perte d’attache interproximale généralisée affectant au moins 3 dents autres que les incisives et les premières molaires.
Parodontites, manifestations de maladies systémiques
- Parodontites associées à des désordres hématologiques : neutropénie, leucémie, infection au VIH.
- Parodontites associées à des désordres génétiques :
- Neutropénie familiale.
- Syndrome de Down.
- Syndrome de Papillon-Lefèvre.
- Agranulocytose.
- Syndrome de Cohen.
- Hypophosphatasie.
- Syndrome de déficience d’adhésion des leucocytes.
- Histocytose X.
Parodontite d’origine non déterminée
Maladies parodontales ulcéro-nécrotiques
- Gingivites ulcéro-nécrotiques, parodontites ulcéro-nécrotiques.
Abcès parodontal
- Abcès gingival, abcès parodontal, abcès péricoronaire.
Parodontite associée à une pathologie endodontique
- Lésions combinées endo-parodontales.
Conditions parodontales défavorables innées ou acquises
- Facteurs anatomiques favorisant la rétention de plaque. La morphologie des dents ou leurs positions, leur chevauchement peuvent créer des conditions parodontales défavorables.
- L’insuffisance ou l’absence de la gencive adhérente kératinisée peut contribuer à l’apparition d’une atteinte parodontale.
- Un complexe muco-gingival inadéquat, anomalie d’insertion de freins qui peuvent être à l’origine de pertes d’attache associées à des récessions.
- Le trauma occlusal primaire ou secondaire constitue également une condition défavorable au maintien de la santé parodontale.
Classification Chicago 2017
Un comité organisateur de l’AAP et de l’EFP a commandé 19 articles de synthèse et quatre rapports de consensus couvrant des domaines pertinents de la parodontologie et de la dentisterie implantaire. Les auteurs ont été chargés de mettre à jour la classification de 1999 des maladies et affections parodontales et de développer un système similaire pour les maladies et affections péri-implantaires. Il a également été demandé aux examinateurs et aux groupes de travail d’établir des définitions de cas pertinentes et de fournir des critères de diagnostic pour aider les cliniciens à utiliser une nouvelle classification. Toutes les conclusions et recommandations de l’atelier ont été acceptées par consensus.
Santé parodontale et gingivite
Le système de classification de 1999 a été le premier à reconnaître la nécessité de classer les maladies et affections gingivales, mais son approche présentait de nombreuses lacunes. Il ne définissait pas la « santé » et la description de la gingivite était inutilement complexe. La nouvelle classification de 2017 fournit une définition claire de la santé parodontale, tant histologiquement que cliniquement. Elle simplifie également la définition de la gingivite en deux catégories : la gingivite induite par la plaque et les maladies gingivales non induites par la plaque. La santé gingivale est définie à la fois sur un parodonte intact et réduit, alors que la santé/stabilité est définie pour un patient avec antécédent de maladie parodontale traité avec succès.
La santé parodontale
La santé gingivale clinique a été définie, dans le cas d’un parodonte intact et réduit chez un patient ne présentant pas de parodontite, avec moins de 10 % de saignements sur des profondeurs de sondage ≤ 3 mm. Le parodonte intact n’a pas de perte d’attache, alors que le parodonte réduit présente une perte d’attache évidente. Dans le parodonte réduit chez un patient avec antécédent de maladie parodontale traitée avec succès, la définition de la santé autorise des profondeurs de sondage allant jusqu’à 4 mm (englobant le concept de « poche fermée »). Cependant, il ne doit pas y avoir de saignement au sondage sur un site de 4 mm, car cela représenterait la probabilité d’une parodontite récurrente et indiquerait la nécessité d’une intervention corrective.
La gingivite
Gingivite induite par le biofilm de la plaque dentaire
Se divise en trois catégories :
- Associée seulement au biofilm.
- Modifiée par des facteurs systémiques ou locaux :
- Facteurs prédisposants (facteurs de risque locaux) qui entraînent une accumulation accrue de plaque ont été définis comme suit :
- Facteurs de rétention de la plaque (par exemple, des surcontours de restauration ou des limites prothétiques sous-gingivales).
- Sècheresse buccale.
- Facteurs modifiants (facteurs de risque systémiques) qui modifient la réponse immuno-inflammatoire de la plaque ont également été définis :
- La cigarette.
- L’hyperglycémie (patients atteints de diabète).
- Une faible teneur en micronutriments antioxydants (par exemple, vitamine C).
- Les médicaments, en particulier les médicaments immunomodulateurs.
- Les niveaux élevés d’hormones stéroïdiennes.
- Troubles hématologiques (par exemple, neutropénie).
- Facteurs prédisposants (facteurs de risque locaux) qui entraînent une accumulation accrue de plaque ont été définis comme suit :
- Modifiée par une prise médicamenteuse.
Dans le contexte du patient parodontal, le terme « inflammation gingivale » est utilisé plutôt que « gingivite ». Bien que ces deux termes signifient la même chose d’un point de vue technique, il a été décidé qu’on ne pouvait pas avoir un patient qui était défini à la fois comme un « cas » de parodontite et un « cas » de gingivite. Néanmoins, un patient avec antécédent de maladie parodontale peut avoir des sites d’inflammation gingivale avec des profondeurs de sondage ≤ 3 mm après traitement, mais ces patients ne nécessitent pas de surfaçage radiculaire, mais plutôt un renforcement de l’hygiène buccodentaire et l’élimination de la plaque pour gérer l’inflammation gingivale localisée.
Les parodontites
Les tentatives de classer les parodontites ont eu du mal à déterminer s’il s’agit de diverses maladies ou de variations d’une seule maladie. Il n’y a aucune preuve qui permette une différenciation entre parodontite « chronique » et « agressive ». Trois formes de parodontite ont été identifiées : (1) parodontite, (2) parodontite nécrosante, (3) parodontite comme manifestation directe de maladies systémiques.
- Un système de classification doit inclure les facteurs de complexité et de risque ainsi que la sévérité de la maladie.
- Les cas individuels de parodontite doivent être caractérisés en fonction d’un stade et d’un grade de la maladie.
Un patient est un cas de parodontite lorsque :
- Perte d’attache interdentaire est détectable sur au moins 2 dents non adjacentes, ou perte d’attache vestibulaire/linguale ≥ 3 mm avec présence de poche > 3 mm détectable sur au moins 2 dents.
- La perte d’attache observée ne peut être attribuée à des causes non parodontales telles que :
- Une récession gingivale d’origine traumatique.
- Une carie dentaire s’étendant dans la région cervicale de la dent.
- La présence d’une CAL sur la face distale d’une seconde molaire et associée à une malposition ou l’extraction d’une troisième molaire.
- Une lésion endodontique se drainant par le parodonte marginal.
- La survenue d’une fracture radiculaire verticale.
Sur la base de la physiopathologie, trois formes de parodontite clairement différentes ont été identifiées :
- Parodontite.
- Parodontite nécrosante : se caractérise par un historique de douleur, la présence d’une ulcération du bord marginal de la gencive ou de dépôts de fibrine sur des sites caractérisés par des papilles décapitées et, dans certains cas, l’exposition de l’os alvéolaire marginal.
- Parodontite comme manifestation directe de maladies systémiques.
Le diagnostic différentiel, permettant d’établir quelle forme de maladie est présente, se base sur l’historique du patient, les signes et les symptômes spécifiques de la parodontite nécrosante, et la présence ou l’absence d’une maladie systémique susceptible de modifier définitivement la réponse immunitaire de l’hôte.
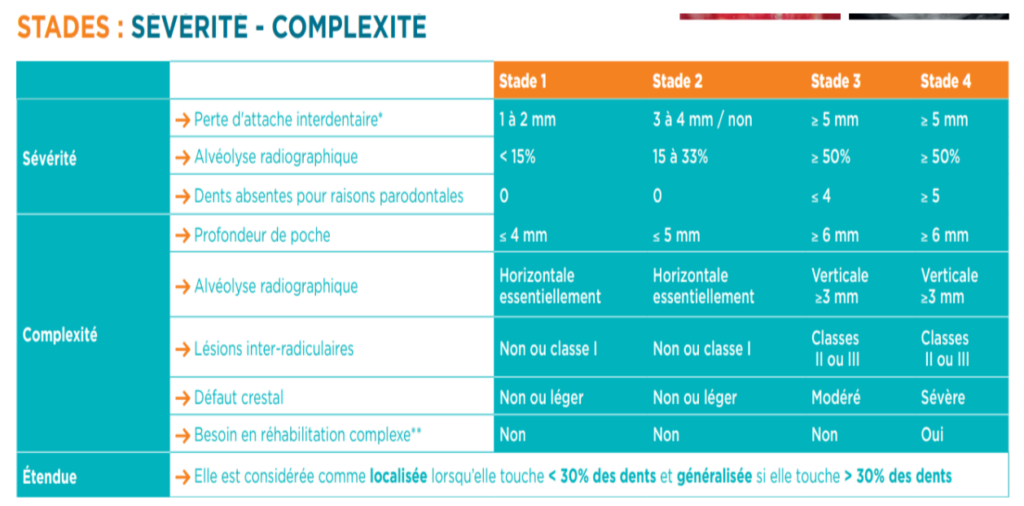
Stades
Il y a deux éléments dans le processus d’attribution des stades de la parodontite chez un patient : la sévérité et la complexité.
Le score de sévérité est principalement basé sur la perte d’attache interdentaire attribuable à la parodontite (CAL) et sur la perte osseuse marginale. Il est attribué en fonction de la dent la plus affectée. Le score de complexité est basé sur la complexité du traitement du cas. Il tient compte de facteurs incluant la présence de profondeurs de sondage augmentée, de défauts verticaux, d’atteintes de furcation, d’hypermobilité dentaires, de déplacement ou de migration des dents, de la perte de dents, d’un défaut crestal et de la perte de la fonction masticatoire.

Tableau : Stades – Sévérité et Complexité des Parodontites
| Critères | Stade 1 | Stade 2 | Stade 3 | Stade 4 |
|---|---|---|---|---|
| Sévérité | ||||
| Perte d’attache interdentaire* | 1 à 2 mm | 3 à 4 mm / non | ≥ 5 mm | ≥ 5 mm |
| Alvéolyse radiographique | < 15 % | 15 à 33 % | ≥ 50 % | ≥ 50 % |
| Dents absentes pour raisons parodontales | 0 | 0 | ≤ 4 | ≥ 5 |
| Complexité | ||||
| Profondeur de poche | ≤ 4 mm | ≤ 5 mm | ≥ 6 mm | ≥ 6 mm |
| Alvéolyse radiographique | Horizontale essentiellement | Horizontale essentiellement | Verticale ≥ 3 mm | Verticale ≥ 3 mm |
| Lésions inter-radiculaire | Non ou classe I | Non ou classe I | Classes II ou III | Classes II ou III |
| Défaut crestal | Non ou léger | Non ou léger | Modéré | Sévère |
| Besoin en réhabilitation complexe** | Non | Non | Non | Oui |
| Étendue | Elle est considérée comme localisée lorsqu’elle touche < 30 % des dents et généralisée si elle touche > 30 % des dents. |
Notes :
- *Perte d’attache interdentaire : Mesurée sur la dent la plus affectée.
- **Besoin en réhabilitation complexe : Par exemple, chirurgie reconstructive ou prothèses complexes.
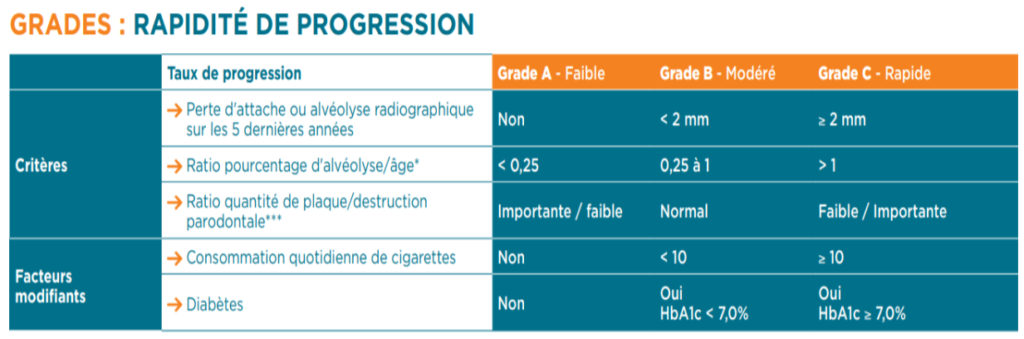
Grades
L’attribution d’un grade à un patient atteint de parodontite consiste à estimer le risque de progression de la parodontite ainsi que la réponse attendue au traitement standard. Cette estimation permet de donner des indications sur les besoins en traitements nécessaires ainsi que sur la prévention secondaire après traitement.
L’attribution de grade ajoute une autre dimension et permet de déterminer le taux de progression, en utilisant des indices d’évidences directes ou indirectes. Les indices directs se basent sur l’observation longitudinale à disposition : par exemple, sous la forme de radiographies de diagnostics antérieurs. Les indices indirects se basent sur la corrélation entre la perte osseuse au niveau de la dent la plus touchée de la dentition et l’âge (calculée selon le pourcentage de perte osseuse radiographique relative à la longueur des racines divisée par l’âge du sujet). Le grade de la parodontite peut être modifié par la présence de facteurs de risque.

Tableau : Grades – Rapidité de Progression des Parodontites
| Critères | Grade A – Faible | Grade B – Modéré | Grade C – Rapide |
|---|---|---|---|
| Taux de progression | |||
| Perte d’attache ou alvéolyse radiographique sur les 5 dernières années | Non | < 2 mm | ≥ 2 mm |
| Ratio pourcentage d’alvéolyse/âge* | < 0,25 | 0,25 à 1 | > 1 |
| Ratio quantité de plaque/destruction parodontale** | Importante / faible | Normale | Faible / importante |
| Facteurs modifiants | |||
| Consommation quotidienne de cigarettes | Non | < 10 | ≥ 10 |
| Diabètes | Non | Oui, HbA1c < 7,0 % | Oui, HbA1c ≥ 7,0 % |
Notes :
- *Ratio pourcentage d’alvéolyse/âge : Calculé en divisant le pourcentage de perte osseuse radiographique (relative à la longueur des racines) par l’âge du patient.
- **Ratio quantité de plaque/destruction parodontale : Évalue la proportion entre l’accumulation de plaque et l’ampleur de la destruction parodontale observée.
- De nombreux troubles systémiques peuvent influer sur l’apparition et la progression des parodontites, ou peuvent affaiblir les structures parodontales.
- La nouvelle classification des récessions gingivales est basée sur la perte d’attache interproximale et y associe différents paramètres cliniques, comme le phénotype gingival, ou les caractéristiques de la surface radiculaire exposée.
- Les forces occlusales peuvent endommager les dents et le système d’attache parodontale.
- Les affections développementales ou acquises associées aux dents ou aux prothèses peuvent prédisposer aux maladies du parodonte.
- Les abcès parodontaux et les lésions endo-parodontales peuvent également affecter le parodonte.
Parodontites étant des manifestations d’une maladie systémique
Troubles systémiques ayant un impact majeur sur la perte de tissus parodontaux en agissant sur l’inflammation parodontale
- Troubles génétiques.
- Maladies associées à des troubles immunologiques (p. ex. syndrome de Papillon-Lefèvre).
- Maladies touchant la muqueuse buccale et le tissu gingival (p. ex., l’épidermolyse bulleuse).
- Maladies affectant les tissus conjonctifs (p. ex. les syndromes d’Ehlers-Danlos).
- Troubles métaboliques et endocriniens (p. ex. l’hypophosphatasie).
- Maladies d’immunodéficience acquise (p. ex. l’infection par le VIH).
- Maladies inflammatoires (p. ex. maladie intestinale inflammatoire).
Autres troubles systémiques qui influencent la pathogenèse des maladies parodontales
- Diabète sucré.
- Obésité.
- Tabagisme (dépendance à la nicotine).
Maladies ou affections systémiques affectant les tissus de soutien parodontaux
Troubles systémiques pouvant entraîner une perte de tissus parodontaux indépendamment des maladies parodontales :
- Tumeurs (par exemple, carcinome épidermoïde oral).
- Autres troubles pouvant affecter les tissus parodontaux (par exemple, l’histiocytose à cellules de Langerhans).
Conclusion
Beaucoup de gens semblent croire que les systèmes de classification sont des entités rigides et fixes qui ne devraient pas être modifiés. En fait, les systèmes de classification devraient être considérés comme des travaux dynamiques en cours qui doivent être périodiquement modifiés en fonction de la réflexion actuelle et de nouvelles connaissances. Malheureusement, il semble qu’une fois que les gens apprennent et acceptent une classification donnée, aussi imparfaite soit-elle, ils sont extrêmement réticents à accepter des révisions de leur système de nomenclature.

Leave a Reply