LIPOE : Lésions Inflammatoires Péri-apicales d’Origine Endodontique — Guide Complet en Chirurgie Dentaire
Niveau : Études odontologiques (L3 → Internat) | Matière : Endodontie / Parodontologie apicale | Mis à jour : 2025
Introduction : Pourquoi maîtriser les LIPOE ?
Les lésions inflammatoires péri-apicales d’origine endodontique (LIPOE) constituent l’un des chapitres les plus transversaux de la formation odontologique. Elles se situent à l’interface de l’endodontie, de la parodontologie apicale et de la chirurgie orale, et figurent régulièrement dans les QCM de l’internat.
Comprendre leur physiopathologie, leurs formes cliniques, leur diagnostic différentiel et leur prise en charge thérapeutique est indispensable à tout futur chirurgien-dentiste. Ce guide synthétique et structuré vous accompagnera dans cette maîtrise, en gardant toutes les informations essentielles, enrichies d’outils pédagogiques concrets.
Point clé : La grande majorité des LIPOE guérit après un traitement endodontique conventionnel bien conduit. Seules les lésions réfractaires nécessitent un abord chirurgical.
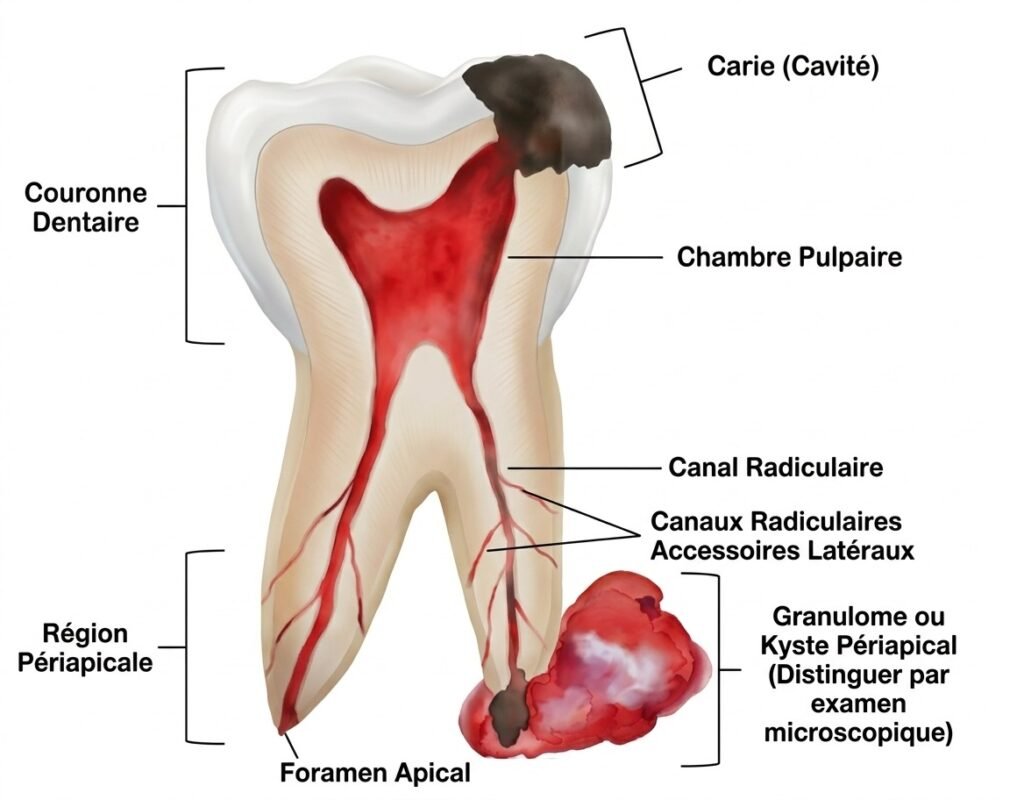
1. Définition et Classification Générale des LIPOE
Les LIPOE désignent l’ensemble des réponses inflammatoires du tissu conjonctif péri-apical face à une irritation d’origine pulpaire (bactérienne, chimique ou mécanique). Elles sont classées en deux grandes catégories selon leur évolutivité :
- LIPOE asymptomatiques → encore appelées Parodontites Apicales Chroniques (PAC)
- LIPOE symptomatiques → formes aiguës (traitées dans un cours séparé)
Ce cours se concentre sur les PAC, où la composante proliférative (chronique, granulomateuse) est prédominante et où la douleur est absente du fait de la diminution et de l’équilibre de la pression intra-péri-apicale.
2. Les Formes Cliniques des Parodontites Apicales Chroniques
2.1 La Pulpo-Ostéosclérose (Ostéite Condensante ou Sclérosante)
Définition
Il s’agit d’une réponse proliférative de l’os péri-apical (densification osseuse) à une irritation pulpaire de faible intensité et de longue durée. Contrairement aux autres LIPOE qui se traduisent par une résorption osseuse (activité ostéoclastique), la pulpo-ostéosclérose se caractérise par une image de radiodensité apicale due à une activité ostéoblastique prédominante. C’est une forme rare mais cliniquement significative.
Caractéristiques et population concernée
- Observée typiquement chez les jeunes patients (enfants, adolescents)
- Autour des apex des dents inférieures avec de grandes lésions carieuses
- La pulpe est en état d’inflammation chronique
- Causes fréquentes : polymicrotraumatismes, bruxisme, irritation chronique de faible intensité
Symptomatologie
Aucune symptomatologie clinique — la découverte est souvent fortuite sur une radiographie de routine.
Examen radiographique
- Augmentation de la densité de l’os péri-apical
- Épaississement des trabécules osseuses comblant les espaces médullaires
- Image hyperdense (blanche) au niveau apical — à l’inverse des autres LIPOE
Diagnostic différentiel
- Tumeurs bénignes (cémento-ossifiante, ostéome)
- Dysplasies cémentaires ou cémentomes
Pronostic et traitement
- Traitement endodontique simple et suppression du facteur causal exogène
- Contrôle radiographique à 6-12 mois : disparition de l’image dense, retour à un espace desmodontal normal
2.2 Parodontites Apicales Chroniques : Formes Commençantes
Définition
Elles représentent le début d’une réponse chronique du tissu conjonctif péri-apical face à une irritation pulpaire, généralement partielle. C’est la forme “d’entrée” dans le spectre des PAC.
Facteurs déclenchants et évolution
Si les agents pulpaires de contamination persistent, la réponse s’intensifie, évoluant vers des formes chroniques plus avancées (granulome, kyste) ou vers des formes aiguës (desmodontite).
Symptomatologie
La symptomatologie est quasi inexistante, ce qui rend ces lésions difficiles à détecter cliniquement. On peut retrouver :
- Une gangrène pulpaire souvent associée
- Une discrète dyschromie coronaire
- Une carie, obturation ou couronne de mauvaise qualité
- Des signes cliniques modérés et inconstants :
- Matité à la percussion axiale
- Sensation de dent « montée sur caoutchouc » ou « plus longue »
- Légère mobilité en cas d’épaississement étendu du desmodonte
Examen radiographique
- Élargissement de l’espace desmodontal apical (signe précoce et fondamental)
- Disparition de la lamina dura
- Image péri-apicale diffuse, floue, sans contours ni limites nettes
Évolution possible
Sans traitement, cette forme peut évoluer vers :
- Un granulome ou un kyste péri-apical (évolution chronique)
- Une parodontite apicale aiguë secondaire (poussée aiguë sur fond chronique)
2.3 Parodontites Apicales Chroniques : Formes Avancées
2.3.1 Le Granulome Péri-apical (Parodontite Péri-apicale Proliférative)
Définition et concept
Le granulome péri-apical est la lésion péri-apicale chronique la plus fréquente en clinique dentaire. Il se définit comme une réaction inflammatoire du tissu conjonctif péri-apical formant un tissu granulomateux en réponse à une irritation pulpaire continue, entouré d’une capsule périphérique de fibres de collagène. C’est une pseudo-tumeur bénigne inflammatoire associée à une réaction immunitaire spécifique.
À l’histologie, 80 % des granulomes ne contiennent pas d’éléments infectieux actifs — le tissu granulomateux joue un rôle de barrière défensive.
Pathogénie
La formation du granulome se fait à partir des constituants de la gangrène pulpaire (bactéries, sous-produits bactériens, produits du catabolisme pulpaire). Il s’agit d’une réaction défensive du desmodonte contre l’invasion bactérienne, avec mise en jeu d’une réponse immunitaire spécifique par différenciation des lymphocytes T et B.
Types de granulomes
| Type | Description |
|---|---|
| Granulome simple (conjonctif) | Prolifération du tissu conjonctif, entouré d’une capsule sans adhérence à l’os |
| Granulome épithélial | Présence de cellules épithéliales (débris de Malassez en hyperplasie) — stade initial possible de kyste |
Sièges du granulome
- Apical : au niveau du foramen apical (le plus fréquent)
- Latéro-radiculaire : au niveau d’un canal accessoire, aberrant ou faux canal
- Inter-radiculaire : au niveau des canaux accessoires de la bifurcation ou des perforations du plancher pulpaire
Anatomo-pathologie
Macroscopiquement :
- Masse charnue sphérique, de petit volume (tête d’épingle à 5 mm)
- Lisse, arrondie ou polylobée, de couleur rouge foncé
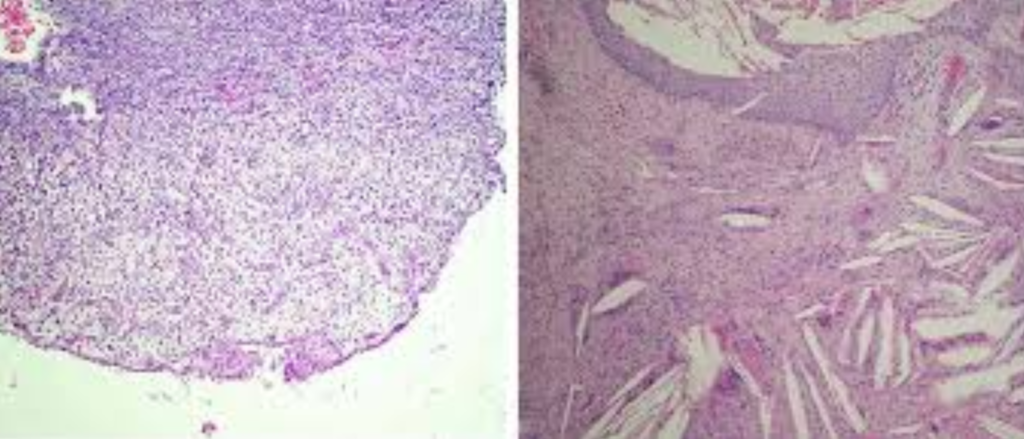
Microscopiquement — 4 zones concentriques :
| Zone | Nom | Contenu |
|---|---|---|
| I | Nécrose | Pus, contenu canalaire nécrotique, leucocytes polynucléaires, bactéries possibles |
| II | Contamination | Exsudative, leucocytes entourés de lymphocytes. Toxines actives, bactéries absentes |
| III | Irritation / Granulomateuse | Lymphocytes, plasmocytes, macrophages — zone de défense. Absence de microorganismes |
| IV | Stimulation | Encapsulation fibreuse, stimulation des fibroblastes et ostéoblastes |
Bactériologie
- Environnement considéré comme un « cimetière à microbes »
- 80 % des cas sans éléments infectieux actifs
- Granulomes septiques possibles avec une flore non spécifique (anaérobies dominants)
Symptomatologie
Signes subjectifs (généralement absents — silence sémiologique) :
- Gêne mal localisée
- Sensation de « dent longue » ou « montée sur caoutchouc »
- Légère mobilité, sensibilité à la pression
Signes objectifs :
- Perte de translucidité de la couronne
- Rougeur dans le vestibule en regard de l’apex
- Absence de réponse aux tests de vitalité pulpaire
- Percussion axiale légèrement sensible (rare), son mat
- Choc en retour à la percussion transversale (si granulome sous-muqueux — impossible aux molaires)
Palpation :
- Granulome superficiel : zone légèrement œdémateuse, signe du godet
- Granulome intra-osseux ou sous-périosté : voussure vestibulaire, dure, non mobile
- Granulome profond : palpation indolore
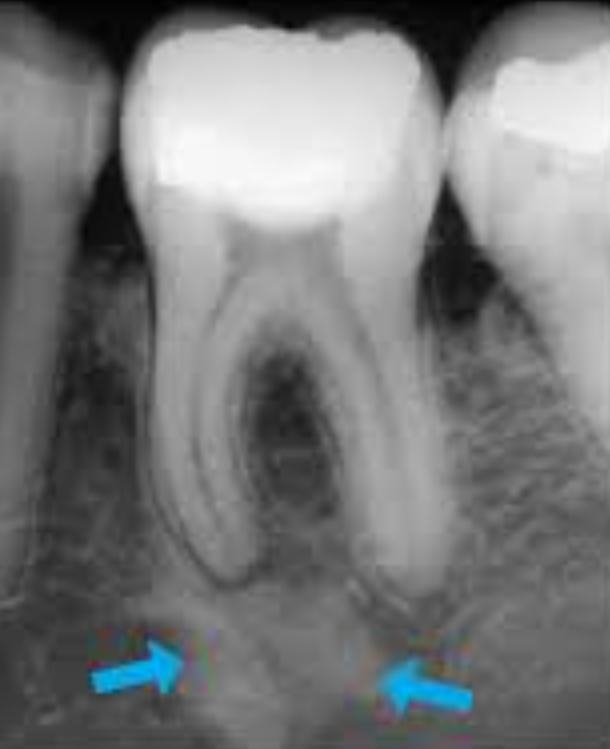
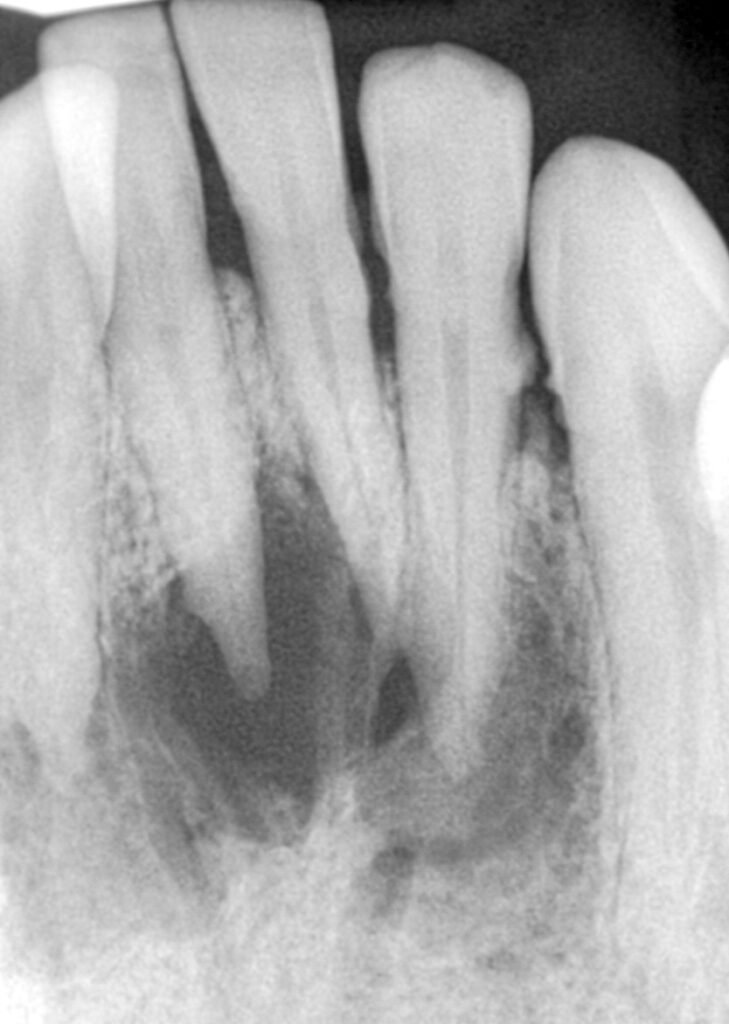
Examen radiographique
- Début : image radioclaire faible en « croissant de lune » au tiers apical
- Extension : image arrondie ou ovalaire, contours diffus, centre radioclaire, effacement de la trabéculation osseuse
- Persistance : destruction radiculaire (aspect « sucé »), destruction centrifuge de l’os alvéolaire
Piège diagnostique : Éviter la confusion avec des structures anatomiques normales : trou mentonnier, fossette incisive, canaux accessoires.
Diagnostic différentiel
- Kyste péri-apical ou latéral : image > 10 mm, contours nets, fond homogène
- Ostéite raréfiante : image > 5 mm, contours flous
Diagnostic positif — Les 4 signes clés à retenir
- Absence de réponse aux tests de vitalité
- Rougeur en regard de l’apex
- Choc en retour à la percussion transversale
- Image radioclaire < 5 mm, contours diffus
Évolution
- Avec traitement : guérison avec régénération osseuse
- Sans traitement :
- Persistance tant que l’infection canalaire diffuse
- Épithélio-granulome pouvant évoluer en kyste
- Réactivation : desmodontite aiguë secondaire, abcès phénix, fistulisation ou cellulite
Pour approfondir ce chapitre et vous entraîner sur des cas cliniques et des QCM d’internat, vous pouvez consulter des ressources spécialisées comme les Annales corrigées de l’internat en odontologie 2022-2024
Le Guide clinique d’odontologie, deux ouvrages de référence pour préparer les concours.
Vous pouvez également vous entraîner sur la plateforme dédiée aux étudiants en médecine dentaire ResiDentaire™, qui propose des QCM et des cas cliniques interactifs.
2.3.2 Le Kyste Péri-apical (Kyste Radiculo-dentaire)
Définition
Le kyste péri-apical est la suite logique d’un épithélio-granulome. Il se définit comme une cavité centrale délimitée par un épithélium, remplie de liquide citrin, entourée de tissu granulomateux et d’une capsule fibreuse. Sa taille théorique est > 10 mm.
Types de kystes péri-apicaux
| Type | Description | Implication thérapeutique |
|---|---|---|
| Kyste péri-apical en poche | Sac ouvert, enveloppe épithéliale en continuité avec le canal radiculaire | Peut guérir par traitement endodontique seul |
| Kyste péri-apical vrai | Cavité close, sans communication avec le canal | Nécessite souvent un abord chirurgical |
Pathogénie
Le kyste succède à un granulome apical d’une dent gangrénée. Sa transformation kystique résulte de :
- Nécrose des éléments conjonctifs
- Hyperplasie inflammatoire des cellules épithéliales (débris de Malassez) autour du tissu nécrosé
- Liquéfaction du tissu nécrosé formant la cavité kystique
- Pression osmotique intra-kystique entraînant une extension lente et progressive
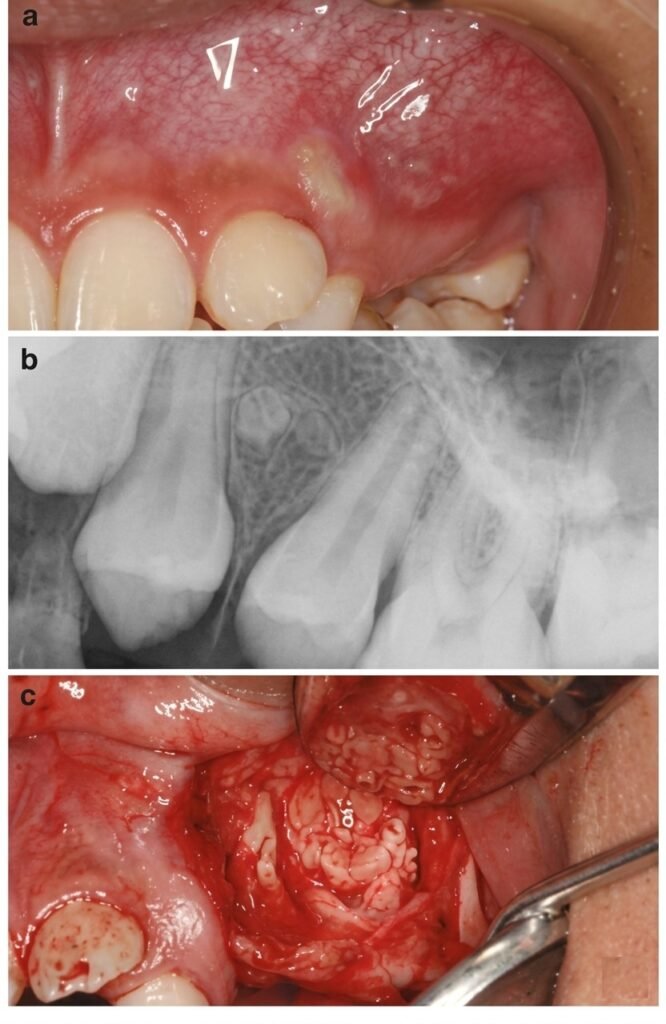
Anatomo-pathologie
Macroscopiquement :
- Paroi kystique : épithélium stratifié squameux non kératinisé, entouré de tissu conjonctif
- Contenu : liquide citrin, filant ou visqueux, contenant des paillettes de cholestérol, globules rouges, cellules épithéliales, protéines, macrophages, leucocytes altérés
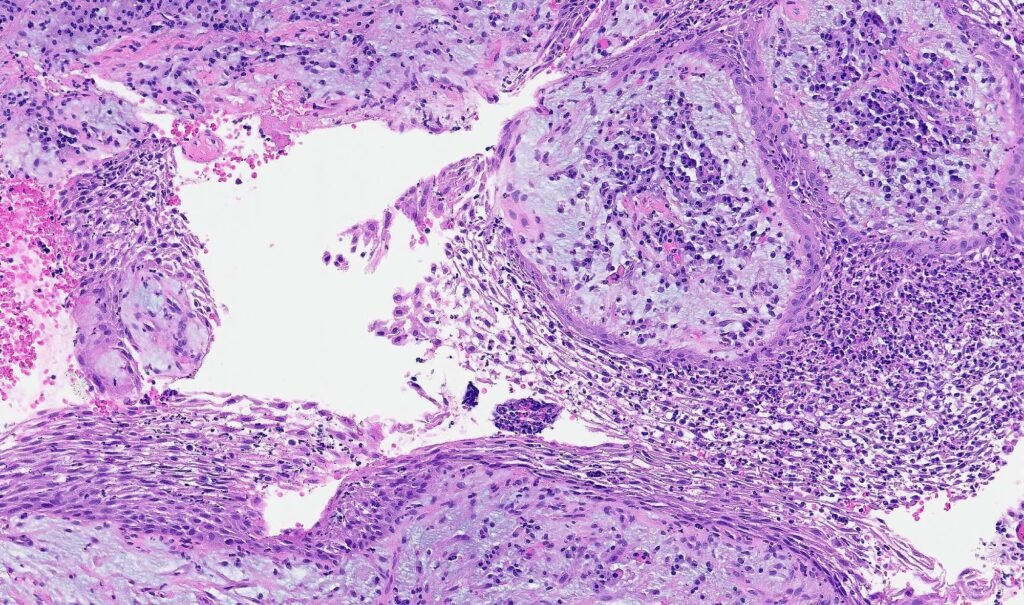
Microscopiquement — 3 couches de la paroi kystique :
| Couche | Description |
|---|---|
| Interne | Épithélium pavimenteux stratifié, nombreux leucocytes |
| Moyenne | Tissu conjonctif jeune, éléments épithéliaux, mononucléaires |
| Externe | Tissu conjonctif pauvre en cellules, riche en fibres de collagène |
Évolution clinique en 3 phases
Phase de latence :
- Petit kyste, symptômes minimes
- Radiographie : élargissement desmodontal, image radioclaire de 1 cm, contours arrondis nets
Phase de déformation :
- Extension silencieuse, déformation intrabuccale (souvent vestibulaire)
- Kystes mandibulaires : évolution vestibulaire tardive (corticales épaisses)
- Palpation vestibulaire : d’abord tuméfaction dure, puis sensation de « balle de celluloïde » (crépitation parcheminée)
- Radiographie : image radioclaire homogène appendue à l’apex, bien délimitée
Phase d’extériorisation :
- Destruction totale de la table osseuse, muqueuse bleuâtre ou violette
- Tuméfaction sous-muqueuse, molle, indolore, fluctuation perceptible
- Fistulisation possible avec liquide séropurulent
Symptomatologie
Généralement asymptomatique sauf si le volume gêne les structures avoisinantes. En cas de poussées inflammatoires : douleurs spontanées ou à la palpation, augmentation du volume kystique.
Diagnostic différentiel
- Granulome apical (< 1 cm, contours diffus)
- Améloblastome (diagnostic histopathologique impératif)
- Angiome (ponction hémorragique, image en nid d’abeille)
- Ostéite (anamnèse, séquestre radiographique)
Diagnostic positif
Signes cliniques :
- Absence de réponse aux tests de vitalité
- Voussure fluctuante à la palpation, sensation de balle en celluloïde
- Déplacement radiculaire et chevauchement coronaire entre deux dents monoradiculées (quasi pathognomonique)
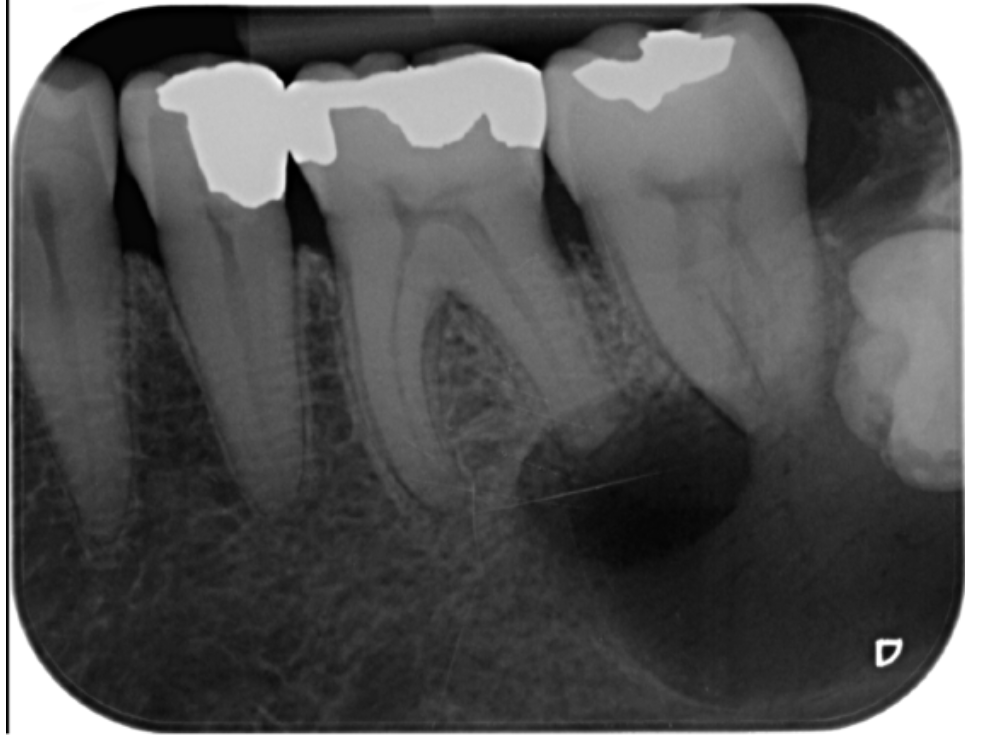
Examens complémentaires :
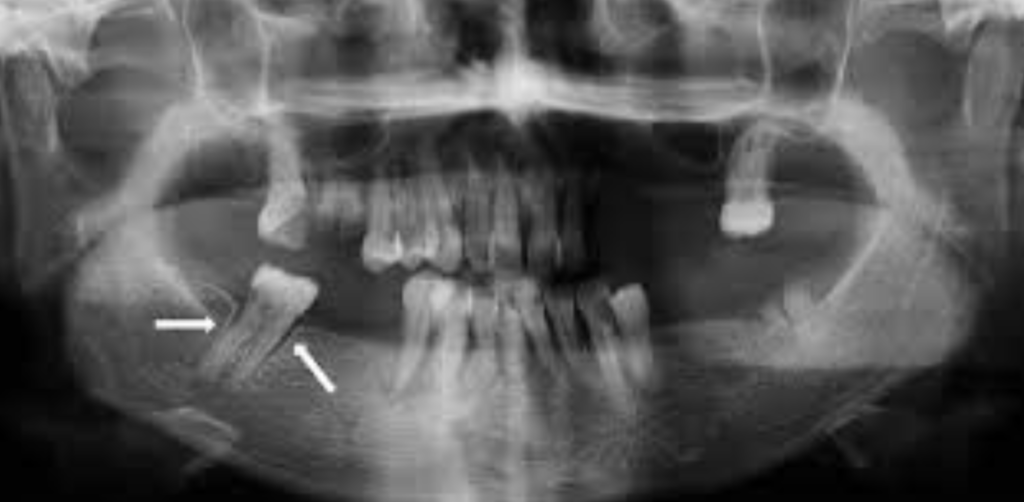
- Radiographie : géode radioclaire bien délimitée > 1 cm, liseré osseux dense, fond homogène
- Ponction : liquide jaune citrin, parfois hémorragique
- Examen histopathologique : diagnostic définitif via exérèse et étude de la paroi kystique
Évolution sans traitement
- Extension vers la zone de moindre résistance (paroi sinusienne au maxillaire ; canal dentaire inférieur à la mandibule)
- Fistulisation (stoppe l’extension)
- Infection fréquente avec transformation purulente du liquide kystique
2.3.3 L’Abcès Péri-apical Chronique
Définition
Réaction inflammatoire de faible intensité et de longue durée du tissu conjonctif péri-apical, caractérisée par une formation active de pus drainé via une fistule. C’est une forme « stabilisée » mais non résolue d’infection péri-apicale.
Étiologie
- Évolution d’une parodontite apicale chronique non traitée
- Abcès péri-apical aigu s’étant drainé spontanément à travers la muqueuse buccale
Aspect histologique
- Région de suppuration active, entourée de polynucléaires et quelques lymphocytes
- Trajet fistuleux bordé de tissu de granulation ou d’épithélium pavimenteux stratifié
Bactériologie
- Flore variable, 70 % anaérobies (Peptostreptococcus, Veillonella, Lactobacillus…)
- Aucun pathogène unique identifié
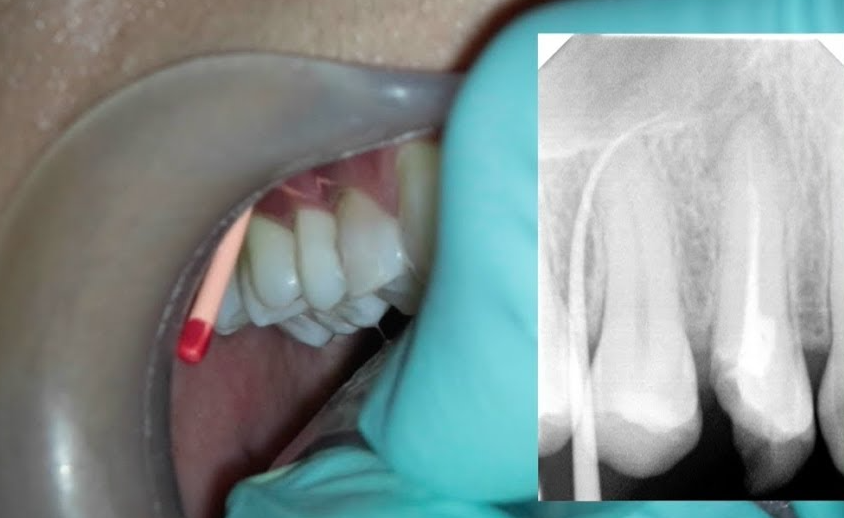
Symptomatologie et signes cliniques
- Absence de symptômes au repos
- Aucune réponse aux tests de vitalité
- Obstruction fistulaire : pression par accumulation de pus → douleur spontanée continue, gonflement, soulagement à la rupture
- Sensation de « dent longue », légère mobilité, percussion peu ou pas douloureuse
- Légère tuméfaction autour de l’ostium fistulaire lors des exacerbations subaiguës
La fistule : définition et trajets
La fistule est un trajet infectieux d’une collection purulente dans l’os alvéolaire, avec orifice d’évacuation.
Trajets fistuleux possibles :
- Transcanalaire : voie naturelle de drainage
- Transligamentaire : rare, avec destruction du ligament alvéolo-dentaire
- Transmuqueuse : abcès s’ouvre spontanément → ostium fistulaire muqueux
- Transcutanée : trajet osseux puis tissulaire, issue à la peau (fistule cutanée)
Examen radiographique
- Cathétérisation du trajet fistulaire avec un cône de gutta-percha pour identifier la dent causale (technique indispensable)
- Zone de raréfaction osseuse diffuse radioclaire
Diagnostic différentiel
- Abcès parodontal (vitalité pulpaire conservée, sondage parodontal positif)
- Kystes surinfectés et fistulisés
- Ostéites d’origine dentaire
Diagnostic positif
- Absence de vitalité pulpaire
- Présence d’une fistule (signe pathognomonique)
- Radiographie : élargissement desmodontal, zone de raréfaction osseuse
Évolution sans traitement
Extension rapide aux espaces médullaires avec risque de complications locales (fistulisation extensive, ostéite, cellulite) ou générales (septicémie dans les formes sévères).
3. Thérapeutiques des LIPOE Asymptomatiques
3.1 Principes Généraux du Traitement
Le traitement conservateur des LIPOE repose sur trois objectifs fondamentaux :
- Éliminer les tissus gangrenés (nécrosés et infectés) et désinfecter la cavité pulpaire pour la stériliser
- Rendre impossible la survie et le développement des germes persistants
- Empêcher le développement ultérieur d’une nouvelle flore microbienne
Ces trois objectifs sont atteints par la triade endodontique : parage, désinfection, obturation canalaire tridimensionnelle.
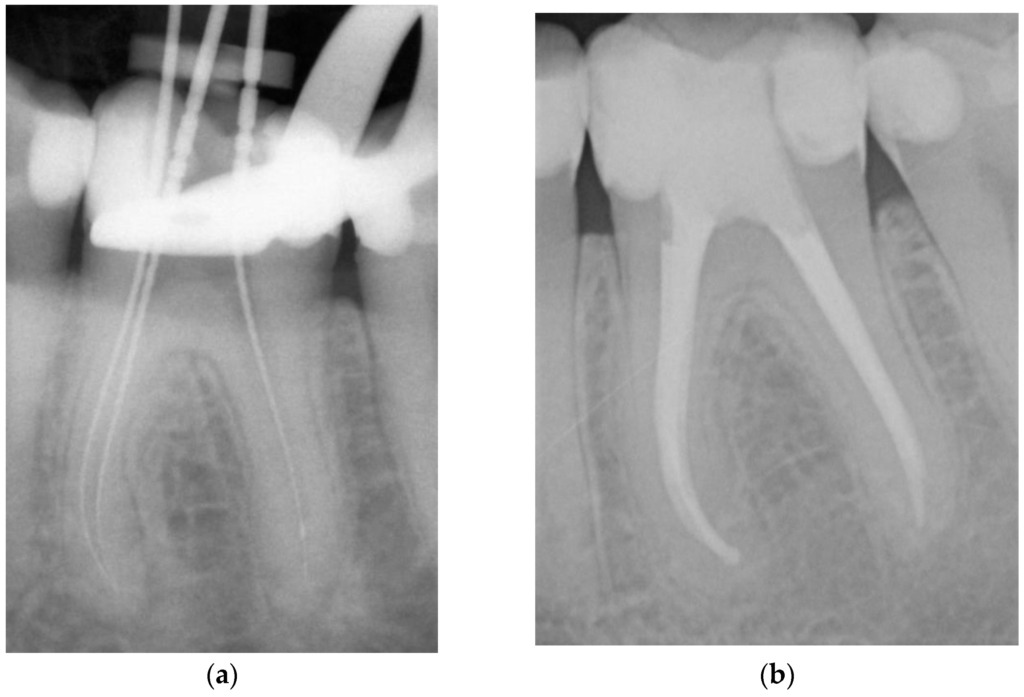
3.2 Thérapeutique de la Pulpo-Ostéosclérose
- Cause : Inflammation pulpaire chronique entretenue par une irritation de faible intensité et de longue durée (polymicrotraumatisme, bruxisme)
- Traitement : Traitement endodontique simple + suppression du facteur causal exogène
- Suivi : Contrôle radiographique à 6-12 mois → disparition de l’image condensante, retour à un espace desmodontal normal
3.3 Thérapeutique du Granulome Péri-apical
Traitement endodontique classique (traitement de choix)
- Triade : parage + désinfection + obturation canalaire
- Le succès dépend de l’élimination complète du contenu canalaire et d’un scellement apical correct
- Surveillance clinique : risque de réaction péri-apicale aiguë dans les jours suivant l’obturation — prescription d’antalgiques préventifs, drainage si suppuration
- Surveillance radiologique : trimestrielle, puis à 6-12 mois → disparition de l’image radioclaire, reconstitution de la trame alvéolaire
Traitement chirurgical (traitement de recours)
Indications :
- Échec du traitement conventionnel
- Impossibilité d’éliminer le processus pathologique par voie coronaire (canaux inaccessibles, calcifications, ancrage radiculaire, instrument fracturé, résorption externe)
Contre-indications :
- Résultat équivalent possible par traitement conventionnel
- État général contre-indiquant la chirurgie
- Implications anatomiques défavorables
- Incompétence technique du praticien
Technique opératoire : Asepsie → Anesthésie → Incision → Décollement → Localisation de l’apex → Trépanation → Exérèse de la masse granulomateuse → Curetage apical → Résection apicale → Obturation à rétro → Nettoyage de la cavité chirurgicale → Suture
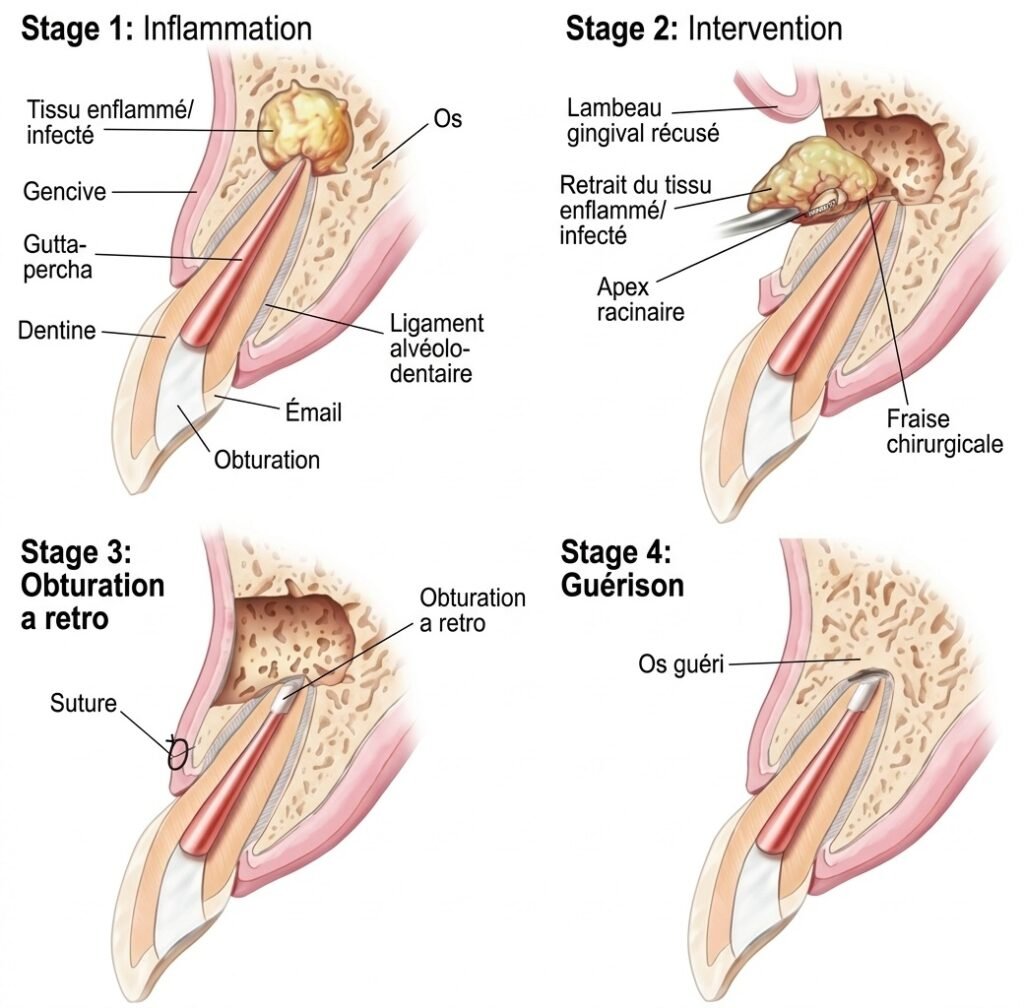
3.4 Thérapeutique du Kyste Radiculo-dentaire
Kyste en poche
- Traitement endodontique classique : mise en forme, décontamination, obturation tridimensionnelle
- Guérison possible si la source de contamination est totalement éliminée (car communication avec le canal persiste)
Kyste vrai
- Cavité totalement bordée d’épithélium, sans relation avec le canal radiculaire
- Moins apte à guérir par traitement endodontique seul, surtout si volumineux
- Traitement chirurgical : énucléation ou kystectomie, avec examen histopathologique de la pièce
Suivi :
- Contrôle clinique immédiat post-traitement, puis tous les 6 mois jusqu’à cicatrisation complète
- Absence de douleurs, mobilité pathologique, fistule ou inflammation gingivale attendue
- Suivi radiographique rigoureux pour détecter les complications
3.5 Thérapeutique de l’Abcès Péri-apical Chronique
- Traitement endodontique classique, souvent réalisable en une seule séance
- La fistule permet un drainage naturel, évitant les réactions aiguës douloureuses per-opératoires
- Possible lavage transfistulaire avec eau stérile ou sérum physiologique
- La fistule se referme spontanément après élimination de la source infectieuse
4. Facteurs Influençant la Guérison Péri-apicale
4.1 Facteurs Locaux
| Facteur | Impact sur la guérison |
|---|---|
| Importance de l’infection | Plus l’infection est importante, moins les chances de guérison sont élevées |
| Temps d’exposition pulpaire | Exposition prolongée réduit les chances de succès |
| Hémorragie peropératoire | Défavorable — éviter une pénétration excessive |
| Qualité de la circulation sanguine | Bonne circulation favorise la guérison |
| Corps étrangers | Instruments fracturés, pâte obturatrice débordante, eugénol irritant = facteurs défavorables |
4.2 Facteurs Généraux
- Âge du patient (les jeunes guérissent plus rapidement)
- Troubles chroniques (diabète, immunodépression)
- Apport en vitamines (vitamine C notamment pour la synthèse de collagène)
5. Quelle Approche Choisir ? Tableau Comparatif des Options Thérapeutiques
Selon la forme clinique de la LIPOE, le praticien doit choisir entre plusieurs approches. Voici un tableau synthétique pour orienter la décision clinique.
Comparaison des stratégies thérapeutiques selon la forme de LIPOE
| Critère | Traitement endo. seul | Retraitement endo. | Chirurgie péri-apicale | Extraction |
|---|---|---|---|---|
| Indication principale | Granulome, kyste en poche, abcès chronique | Échec du 1er traitement | Kyste vrai, instrument fracturé, canal inaccessible | Pronostic non conservable |
| Taux de succès | 85–95 % (lésions récentes) | 75–85 % | 70–90 % | 100 % (élimination) |
| Invasivité | Faible | Modérée | Élevée | Élevée |
| Durée de traitement | 1–3 séances | 1–3 séances | 1 séance chirurgicale | 1 séance |
| Délai de cicatrisation | 6–24 mois | 6–24 mois | 3–12 mois | Variable |
| Conservation dentaire | Oui | Oui | Oui | Non |
| Coût relatif | Modéré | Modéré à élevé | Élevé | Faible initialement |
| Suivi nécessaire | Oui (radiographie) | Oui (radiographie) | Oui (clinique + radio) | Remplacement prothétique |
6. Erreurs Fréquentes à Éviter en Endodontie Péri-apicale
Erreur n°1 — Confondre granulome et kyste sur la seule radiographie
Pourquoi c’est problématique : La distinction radiographique est souvent insuffisante (taille, contours nets/flous ne sont pas toujours fiables). Or, le kyste vrai nécessite une chirurgie alors que le granulome peut guérir par voie endodontique.
Bonne pratique : Traiter d’abord par voie endodontique et contrôler radiographiquement à 6-12 mois. Si absence de régression, envisager un abord chirurgical avec examen histopathologique de la pièce exérèse. Le diagnostic définitif est anatomopathologique.
Erreur n°2 — Ne pas cathétériser une fistule pour identifier la dent causale
Pourquoi c’est problématique : Une fistule peut provenir d’une dent éloignée de son orifice cutané ou muqueux (trajet fistuleux long, orienté par les fascias). Traiter la mauvaise dent est une erreur clinique courante.
Bonne pratique : Insérer systématiquement un cône de gutta-percha dans le trajet fistulaire avant la radiographie rétro-alvéolaire. L’image radiographique permettra d’identifier avec certitude la dent causale.
Erreur n°3 — Prescrire des antibiotiques comme traitement de l’abcès péri-apical chronique
Pourquoi c’est problématique : L’antibiothérapie seule ne traite pas la source infectieuse (le canal nécrosé). Elle peut masquer les symptômes sans résoudre la lésion, favoriser l’antibiorésistance et retarder le traitement définitif.
Bonne pratique : Le traitement étiologique est le traitement endodontique. Les antibiotiques ne sont indiqués qu’en cas de complication (cellulite, immunodépression, fièvre, trismus) — jamais en substitution du traitement canalaire.
Erreur n°4 — Négliger le suivi radiographique post-traitement
Pourquoi c’est problématique : La guérison péri-apicale est un processus lent (6 à 24 mois). L’absence de contrôle radiographique peut conduire à méconnaître un échec thérapeutique, un kyste résiduel ou une complication chirurgicale.
Bonne pratique : Établir un protocole de suivi standardisé : contrôle à 3 mois, 6 mois, 12 mois et 24 mois. La régression progressive de l’image radioclaire confirme la guérison. L’absence de régression à 12 mois doit conduire à reconsidérer le traitement.
Erreur n°5 — Traiter chirurgicalement sans avoir tenté le traitement endodontique conventionnel
Pourquoi c’est problématique : La chirurgie péri-apicale est un traitement de recours, plus invasif et techniquement exigeant. Dans la majorité des cas, le traitement endodontique conventionnel bien conduit suffit à obtenir la guérison.
Bonne pratique : Réserver la chirurgie aux contre-indications formelles du traitement conventionnel (canal inaccessible, instrument fracturé, kyste vrai volumineux, échec documenté du retraitement). Toujours établir la hiérarchie thérapeutique : endo → retraitement endo → chirurgie → extraction.
Erreur n°6 — Confondre pulpo-ostéosclérose et pathologie tumorale
Pourquoi c’est problématique : L’image hyperdense de la pulpo-ostéosclérose peut être prise pour une tumeur bénigne ou une dysplasie cémentaire, entraînant des investigations inutiles ou un traitement inapproprié.
Bonne pratique : Croiser toujours les données cliniques (jeune patient, dent inférieure carieuse, pas de symptômes) et radiographiques. En cas de doute, envisager une biopsie ou demander un avis spécialisé, mais ne pas traiter chirurgicalement sans confirmation diagnostique.
7. Cas Cliniques Commentés
Cas Clinique 1 — Le granulome découvert fortuitement
Patient : Lucas, 24 ans, étudiant, sans antécédents médicaux particuliers. Consultation pour bilan radiographique pré-orthodontique.
Présentation : À l’examen, la 36 (première molaire inférieure gauche) présente une obturation coronaire ancienne en mauvais état. Le patient ne signale aucune douleur. Les tests de vitalité thermiques et électriques sont négatifs sur cette dent.
Problématique identifiée : La radiographie révèle une image radioclaire péri-apicale arrondie de 4 mm environ, à contours diffus, en regard des apex de la 36. Diagnostic retenu : granulome péri-apical (image < 5 mm, contours diffus, dent non vitale).
Prise en charge :
- Traitement endodontique classique en 2 séances : parage et désinfection, puis obturation canalaire tridimensionnelle
- Prescription d’un antalgique préventif post-obturation (risque de réaction aiguë)
- Remplacement de l’obturation coronaire par une reconstruction composite fiable
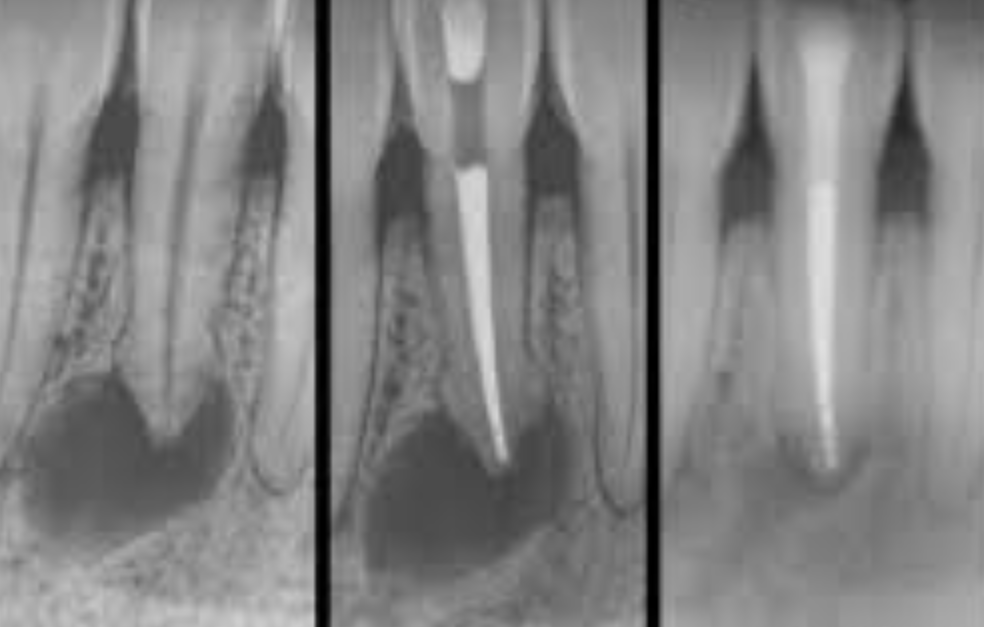
Résultat attendu : Contrôle radiographique à 6 mois → régression de l’image radioclaire avec début de reconstitution trabéculaire. Guérison complète attendue à 12-18 mois. Ce cas illustre l’importance du bilan radiographique systématique même en l’absence de symptômes.
Cas Clinique 2 — Le kyste diagnostiqué tardivement
Patiente : Nadia, 38 ans, secrétaire, sans antécédents médicaux notables. Consultation pour « gonflement de la joue » apparu progressivement depuis plusieurs mois.
Présentation : À l’inspection, tuméfaction vestibulaire en regard de la 22 (incisive latérale supérieure gauche). La patiente rapporte une légère mobilité de ses dents antérieures. Les tests de vitalité sont négatifs sur la 22. La dent présente une couronne céramique.
Problématique identifiée : La radiographie panoramique révèle une image radioclaire homogène bien délimitée de 14 mm, appendue à l’apex de la 22, avec un liseré osseux périphérique dense. La dent adjacente (21) est légèrement déplacée. Diagnostic retenu : kyste péri-apical (taille > 10 mm, contours nets, déplacement dentaire quasi-pathognomonique).
Prise en charge :
- Consultation spécialisée en chirurgie orale
- Traitement endodontique préalable de la 22 (élimination de la source infectieuse)
- Kystectomie chirurgicale avec énucléation complète de la poche kystique sous anesthésie locale
- Examen histopathologique de la pièce chirurgicale pour confirmation du diagnostic et exclusion d’une pathologie tumorale
Résultat attendu : Fermeture progressive de la cavité osseuse sur 6-12 mois. Suivi radiographique semestriel. Ce cas illustre l’évolution silencieuse des kystes et la nécessité d’un examen clinique régulier.
Cas Clinique 3 — L’abcès chronique avec fistule cutanée atypique
Patient : Ahmed, 52 ans, agriculteur, sans suivi dentaire depuis 10 ans. Adressé par son médecin généraliste pour une « plaie chronique au menton » résistante aux traitements locaux.
Présentation : Petite lésion cutanée sous-mentonnière (fistule transcutanée), non douloureuse, avec léger suintement séreux. En intrabuccal, la 31 et la 32 (incisives inférieures) présentent des lésions carieuses étendues. Tests de vitalité négatifs sur la 31. Pas de douleur à la pression.
Problématique identifiée : Après cathétérisation du trajet fistulaire cutané avec un cône de gutta-percha, la radiographie confirme que le trajet mène à l’apex de la 31. Diagnostic retenu : abcès péri-apical chronique fistulisé par voie transcutanée — diagnostic souvent méconnu et pris à tort pour une lésion dermatologique.
Prise en charge :
- Information du médecin généraliste sur le diagnostic odontologique (éviter les prescriptions inutiles de corticoïdes ou d’antibiotiques topiques)
- Traitement endodontique de la 31 en une séance (la fistule assure le drainage naturel)
- Lavage transfistulaire au sérum physiologique
- La fistule cutanée se referme spontanément en 2-4 semaines après élimination de la source infectieuse
Résultat attendu : Fermeture complète de la fistule cutanée et disparition progressive de la lésion de raréfaction osseuse à 6-12 mois. Ce cas illustre l’importance de la cathétérisation fistulaire et la nécessité de toujours rechercher une cause odontologique devant une fistule cutanée de la face ou du cou.
8. Foire Aux Questions (FAQ)
Quelle est la différence entre une parodontite apicale chronique et une parodontite parodontale ?
Ces deux entités partagent le terme « parodontite » mais n’ont pas la même origine. La parodontite apicale chronique (PAC ou LIPOE) est une inflammation d’origine endodontique (pulpaire), qui débute à l’apex de la dent et progresse vers l’os péri-apical. La parodontite parodontale (maladie parodontale) est d’origine coronaire (plaque bacterienne, tartre), qui débute au niveau de la gencive et progresse vers l’apex. La vitalité pulpaire est conservée dans la parodontite parodontale, absente dans la PAC.
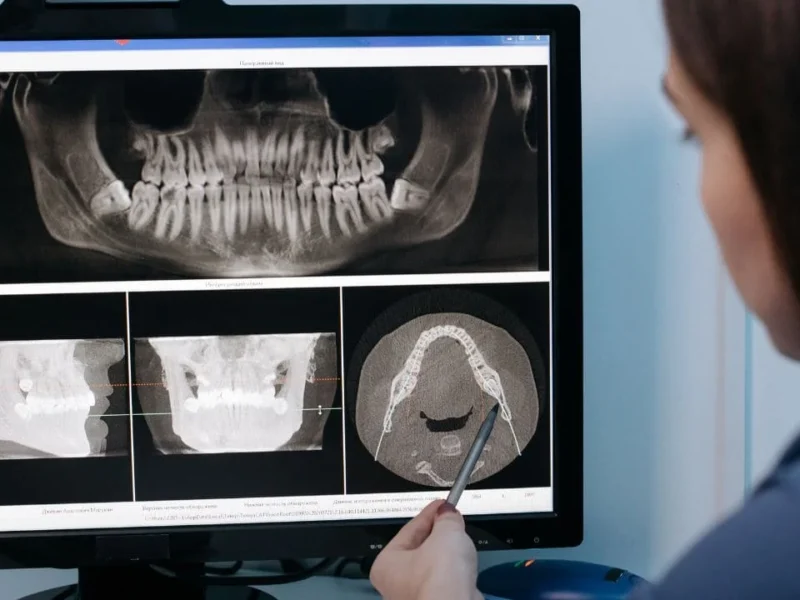
Comment différencier radiographiquement un granulome d’un kyste péri-apical ?
C’est l’une des questions les plus classiques en endodontie. En règle générale : le granulome présente une image radioclaire < 5-10 mm, à contours diffus et irréguliers. Le kyste présente une image > 10 mm, à contours nets, bien délimités, souvent avec un liseré osseux dense en périphérie. Cependant, cette distinction est imparfaite à la radiographie seule — le diagnostic de certitude est anatomopathologique. En pratique clinique, on traite d’abord par voie endodontique, et la non-régression à 12 mois oriente vers une chirurgie avec examen histopathologique.
Faut-il toujours opérer un kyste péri-apical ?
Non, pas systématiquement. Le kyste dit « en poche » (communicant avec le canal radiculaire) peut guérir après un traitement endodontique conventionnel bien conduit, car l’élimination de la source infectieuse permet la résolution de la lésion. En revanche, le kyste « vrai » (cavité close, sans communication avec le canal) répond mal au seul traitement canalaire, surtout s’il est volumineux, et nécessite généralement une exérèse chirurgicale (kystectomie).
Pourquoi la fistule d’un abcès péri-apical chronique se ferme-t-elle après le traitement endodontique ?
La fistule est un trajet de drainage conséquent à la pression exercée par la collection purulente. Elle ne se maintient que tant que la source infectieuse (canal nécrosé) continue de produire du pus. Une fois le canal nettoyé, désinfecté et hermétiquement obturé, la production de pus s’arrête, la pression disparaît, et le trajet fistulaire se résorbe spontanément en quelques semaines. C’est pourquoi il ne faut jamais cautériser une fistule sans traiter la cause.
Quels sont les signes cliniques permettant de suspecter une LIPOE sans radiographie ?
En l’absence de radiographie, plusieurs signes cliniques orientent vers une LIPOE : l’absence de réponse aux tests de vitalité pulpaire (thermique ou électrique), une dyschromie coronaire (dent grisâtre), une sensation de dent longue ou montée sur caoutchouc, un son mat à la percussion axiale, la présence d’une fistule muqueuse ou cutanée, et une rougeur vestibulaire en regard de l’apex. La radiographie reste néanmoins indispensable pour le diagnostic de certitude.
Quelle est la durée normale de cicatrisation péri-apicale après un traitement endodontique ?
La cicatrisation péri-apicale est un processus progressif. Les premiers signes de régression radiographique sont visibles à 3-6 mois. La guérison complète (disparition totale de l’image radioclaire et reconstitution de la trame osseuse) intervient généralement entre 12 et 24 mois. Dans les lésions volumineuses (kystes), ce délai peut atteindre 36 mois. L’absence de toute régression à 12 mois doit faire remettre en question la qualité du traitement ou le diagnostic initial.
Quand doit-on extraire une dent plutôt que de traiter une LIPOE ?
L’extraction est indiquée lorsque le pronostic de conservation est mauvais ou nul : dent non restaurable (destruction coronaire extensive), parodontite terminale associée, fracture radiculaire verticale, impossibilité anatomique de traitement canalaire, rapport coût/bénéfice défavorable (pilier prothétique insuffisant, absence de projet prothétique adapté). Dans tous les autres cas, la conservation doit être tentée par voie endodontique ou chirurgicale, car conserver les dents naturelles reste la meilleure option sur le plan fonctionnel et biologique.
Peut-on avoir une LIPOE sur une dent avec un traitement endodontique déjà réalisé ?
Oui, c’est ce qu’on appelle une lésion péri-apicale sur dent dépulpée ou une LIPOE post-thérapeutique. Elle témoigne d’un échec du traitement initial : traitement incomplet (canal oublié, sous-obturé), contamination bactérienne persistante, ou recontamination coronaire (restauration étanche insuffisante). Dans ce cas, un retraitement endodontique est la première option à envisager avant tout abord chirurgical.
9. Conclusion : Les Points à Retenir Absolument
Les LIPOE asymptomatiques représentent un ensemble de lésions inflammatoires péri-apicales d’évolution silencieuse, mais aux conséquences potentiellement sévères si elles sont négligées. Leur maîtrise repose sur quatre piliers :
- Connaître les formes cliniques et leur physiopathologie respective (pulpo-ostéosclérose, granulome, kyste, abcès chronique)
- Savoir interpréter la radiographie rétro-alvéolaire, premier outil diagnostique indispensable
- Appliquer la hiérarchie thérapeutique : traitement endodontique conventionnel en premier, chirurgie en recours
- Assurer le suivi clinique et radiographique post-traitement jusqu’à cicatrisation complète
L’étiologie principale des LIPOE est la contamination bactérienne du système canalaire. Le traitement endodontique — nettoyage, mise en forme, obturation tridimensionnelle étanche — permet la guérison de la grande majorité des lésions. En cas de lésions réfractaires, un traitement chirurgical est nécessaire.
Pour approfondir ce chapitre et vous entraîner sur des cas cliniques et des QCM d’internat, vous pouvez consulter des ressources spécialisées comme les Annales corrigées de l’internat en odontologie 2022-2024
Le Guide clinique d’odontologie, deux ouvrages de référence pour préparer les concours.
Vous pouvez également vous entraîner sur la plateforme dédiée aux étudiants en médecine dentaire ResiDentaire™, qui propose des QCM et des cas cliniques interactifs.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply