Tumeurs Bénignes des Maxillaires d’Origine Non Dentaire, Pathologie Bucco Dentaire
Tumeurs Bénignes des Maxillaires d’Origine Non Dentaire, Pathologie Bucco Dentaire
Introduction
Les tumeurs non odontogéniques bénignes représentent un peu plus de 13 % de l’ensemble des lésions des maxillaires. Ces tumeurs ont été divisées selon leur origine : osseuse, cartilagineuse, fibreuse, vasculaire et nerveuse. Leur diagnostic nécessite une confrontation des données cliniques, radiologiques et anatomopathologiques, permettant ainsi un traitement adapté.
Définition
Les tumeurs bénignes non odontogéniques sont des tumeurs rares, indépendantes de la lame dentaire. Elles peuvent se rencontrer dans les maxillaires et présentent les mêmes caractéristiques que les autres tumeurs bénignes :
- Elles sont bien limitées.
- Elles refoulent les tissus environnants sans les envahir.
- Elles ne récidivent pas après une exérèse complète.
Classification
La classification des tumeurs bénignes non odontogéniques des maxillaires est histopathologique et se divise en trois grandes catégories : squelettiques, médullaires et nerveuses.
Tumeurs Squelettiques
Tumeurs Ostéogéniques
Tumeurs Ostéoformatrices
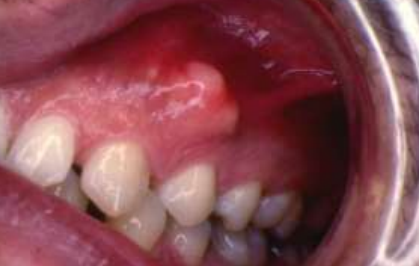
- Ostéome vrai
- Torus palatin et mandibulaire
- Ostéome ostéoïde
- Ostéoblastome bénin
Tumeurs Cartilagineuses
- Chondrome
- Ostéochondrome
- Chondroblastome bénin
- Fibrome chondromyxoïde
Tumeurs Fibroblastiques
- Fibrome desmoïde
- Fibrome ossifiant
- Dysplasie fibreuse
Tumeurs Ostéolytiques
- Granulome réparateur à cellules géantes
- Tumeur à myéloplaxes vraie
- Tumeur bénigne de la maladie de Recklinghausen
- Chérubisme
Tumeurs Médullaires
- Kyste anévrismal
- Kyste solitaire
- Hémangiome
- Granulome éosinophile
Tumeurs Nerveuses
- Schwannome
- Neurofibrome
Étude Anatomo-Clinique
Ostéome Vrai
Clinique
L’ostéome vrai résulte de la prolifération d’os compact ou trabéculaire. Il se développe de manière centrale ou sous-périostée et est une lésion propre au massif facial. Il touche préférentiellement les femmes après 40 ans, principalement à la mandibule. Il se présente comme une tuméfaction souvent indolore, de croissance lente, bien circonscrite et limitée, de taille variable (de quelques millimètres à plusieurs centimètres).
- À la mandibule : Localisation à la branche horizontale, le condyle ou le coroné.
- Au maxillaire : Localisation palatine centrale, latérale ou sinusienne.
Formes Particulières
Ostéome Pédiculé (Exostose)
- Petite masse appendue à l’os, indolore.
- Radiographie : Opacité homogène.
Exostose Maxillaire
- Présente au maxillaire.
Exostose de la Protubérance Mentonnière
- Localisation à la mandibule.
Exostose de l’Angle Mandibulaire
- Localisation à l’angle de la mandibule.
Ostéome Intra-Osseux (Énostose)
- Siège plus souvent à la mandibule, souvent découvert fortuitement.
- Évolution insidieuse, avec soufflure tardive des tables osseuses.
- Radiographie : Opacité centro-osseuse à contour net.
Syndrome de Gardner
- Adénomatose recto-colique.
- Lésions osseuses : exostoses, ostéomes du massif cranio-facial.
- Lésions dentaires : dents surnuméraires, incluses.
- Lésions des parties molles : kystes épidermiques.
Torus Palatin
Clinique
Le torus palatin se présente sous forme de formations nodulaires localisées d’os mature, le plus souvent compact, rarement spongieux. Il est disposé sagittalement sur la ligne médiane de la voûte palatine, à sa partie postérieure. Il apparaît comme une masse dure, nodulaire, aplatie ou en forme d’épine, recouverte d’une muqueuse lisse, dépassant rarement 2 à 3 cm.
Radiographie
- Apparaît radio-opaque sur un film occlusal.
- L’étiopathogénie reste peu claire.
Torus Mandibulaire
Clinique
Le torus mandibulaire peut être unique, bilobé (en regard des dents 44 et 45) ou unilobé (en regard de la dent 34).
Radiographie
Sur les clichés occlusaux et les TDM, il apparaît sous forme de multiples nodules radio-opaques denses, souvent homogènes, déposés de façon globalement bilatérale et symétrique.
Ostéome Ostéoïde
Clinique
- Rare, avec une atteinte prédominante des os longs.
- Touche préférentiellement les hommes de moins de 30 ans.
- Tumeur localisée de moins de 1 cm de diamètre.
- Douleurs nocturnes continues, spontanées et provoquées par le toucher.
Radiographie
- Clarté de moins de 1 cm de diamètre, parfois parsemée de calcifications, cernée d’un liseré d’ostéocondensation.
- Peut être intra-osseux, cortical ou sous-périosté.
Ostéome Ostéoïde Géant
Clinique
- Beaucoup plus rare que l’ostéome ostéoïde.
- Prédomine dans la mandibule (70 % des cas).
- Touche les hommes (30 %).
Ostéoblastome Bénin
Clinique
- Voussure rarement douloureuse, en moyenne de 4 à 5 cm de diamètre.
- Mobilité ou déplacements dentaires possibles.
Radiographie
- Stade précoce : Ostéolyse mal limitée.
- Stade avancé : Opacité irrégulière de densité osseuse, avec une bordure claire entourée d’une zone de sclérose réactionnelle.
Chondrome
Clinique
- Maxillaire : Région incisive, au voisinage du sinus.
- Mandibule : Région symphysaire, coroné ou condyle.
- Peut être centro-osseux (enchondrome) ou ecchondrome (à partir du périoste).
- Tuméfaction indolore, d’évolution lente, d’abord dure, puis élastique (consistance en “balle de golf”).
Radiographie
- Image parfois radio-claire et uniforme, mais plus souvent lacunaire à contours nets, d’aspect réticulé, contenant des opacités en grains de grenade.
- Exemples : Chondrome à la partie antérieure du maxillaire (zone radioclaire avec calcifications), chondrome condylien.
Exostose Cartilagineuse
Clinique
- Une ou plusieurs petites excroissances, lentement progressives, pouvant atteindre 1 cm de diamètre.
- Tapissées d’une muqueuse blanchâtre.
- Associées à des troubles fonctionnels (occlusion dentaire) ou esthétiques.
Radiographie
- Clarté bien limitée, avec ou sans petites opacités pour les localisations maxillaires.
- Formation expansive de tonalité osseuse, aux limites nettes mais irrégulières, hypertrophiant le condyle ou le coroné.
Chondroblastome Bénin
Clinique
- Rare au niveau du maxillaire, exceptionnel au condyle mandibulaire chez l’homme jeune (avant 25 ans).
- Tuméfaction indolore, d’évolution lente, avec troubles d’occlusion.
Radiographie
- Radio-clarté mal circonscrite, contenant parfois des trabéculations ou petites calcifications, sans zone d’ostéocondensation périphérique.
Fibrome Chondromyxoïde
Clinique
- Habituellement dans les os longs, mais au niveau des maxillaires, touche exclusivement la mandibule.
- Prédomine chez les femmes de 20 ans.
Tumeurs Fibroblastiques
Généralités
Les tumeurs fibroblastiques résultent de la prolifération de cellules et de fibres mésenchymateuses. Elles sont fréquentes dans la cavité buccale, mais leur localisation osseuse est plus rare. Elles présentent souvent des caractéristiques d’agression locale, voire de malignité.
Fibrome Desmoïde
Clinique
- Tumeur rare, avec une atteinte mandibulaire prédominante (angle et ramus).
- Touche les patients jeunes, sans prédominance sexuelle.
- Voussure locale indolore avec asymétrie faciale, d’évolution lente.
- Signes dentaires : déplacement, mobilité ou nécrose pulpaire.
- Constriction des mâchoires.
Radiographie
- Zone d’ostéolyse uni- ou pluri-lobulée.
- Présence de cloisons intra-tumorales donnant un aspect en “nid d’abeilles”.
- Résorptions radiculaires possibles.
Fibrome Ossifiant
Clinique
- Atteinte mandibulaire prédominante (70 % des cas), avec une petite prédominance molaire (45 %).
- Observé entre 20 et 30 ans.
- Tuméfaction d’évolution lente du secteur osseux intéressé.
- Déplacements dentaires, parfois rhizalyse.
Radiographie
- Au début, lésion uniquement lytique, puis minéralisation progressive devenant radio-opaque.
- Exemple : Fibrome ossifiant de la mandibule.
Évolution
Le fibrome ossifiant peut évoluer de manière inquiétante, parfois évoquant un sarcome.
Dysplasie Fibreuse
Clinique
- Rare, caractérisée par le remplacement du tissu osseux par du tissu fibreux.
- Forme monostotique (un seul os) ou polyostotique (plusieurs os).
- Atteinte cranio-faciale : second site en fréquence après la localisation costale.
- Débute dans l’enfance, découverte vers 20 ans, légère prédominance féminine.
- Tuméfaction faciale localisée, souvent indolore, dure, unilatérale ou asymétrique.
- Troubles d’occlusion avec déplacements dentaires.
- Au maxillaire supérieur : lésion dans le secteur molaire, pouvant combler le sinus ou le plancher de l’orbite.
Radiographie
- Stade précoce : Radio-claires, masse multilobulée, plurikystique, bien délimitée.
- Stade tardif : Radio-opaques, aspect floconneux, peau d’orange mouchetée ou verre dépoli.
- Exemple : Opacité de toute l’hémiface.
Granulome Réparateur à Cellules Géantes
Généralités
- Lésion destructive de type granulomateux, réactionnelle à des irritations locales ou mécaniques.
- Peu fréquente aux maxillaires, touche l’enfant et l’adulte jeune.
- Deux aspects cliniques : granulome périphérique et granulome central.
Granulome Central
Clinique
- Croissance intra-osseuse expansive.
- Tuméfaction osseuse recouverte d’une muqueuse violacée.
- Dents dans la lésion très mobiles, mais gardant leur vitalité.
- Siège principalement à la mandibule (région prémolaire, symphysaire) et au maxillaire supérieur (région molaire).
Radiographie
- Zones radiotransparentes isolées ou multiloculaires, bien limitées (aspect en “bulles de savon”), contours lobulés.
- Soufflure de l’os et amincissement de la corticale.
Tumeur à Myéloplaxes Vraie
Clinique
- Topographie habituelle : épiphyse des os longs, très rare dans les maxillaires (parties postérieures).
- Survient entre 20 et 40 ans.
- Initialement indolore, évolue lentement jusqu’à une tuméfaction osseuse déformante.
- Extériorisation possible : muqueuse amincie, soulevée, brunâtre veineux.
- Consistance élastique, puis molle.
- Dents déplacées, mobiles, douloureuses.
Radiographie
- Lacune à limites floues, contours arrondis, cloisons fines, corticales respectées ou refoulées.
- Os autour normal.
- Rhizalyse des dents voisines possible.
Chérubisme
Clinique
- Affection génétique à transmission autosomique dominante, expression variable.
- Deux garçons atteints pour une fille.
- Lésions débutent dans la petite enfance (1-3 ans), augmentent jusqu’à la puberté, se stabilisent, puis disparaissent vers 30 ans.
- Hypertrophie progressive des angles mandibulaires et de la branche montante.
- Dents avec anomalies, malpositions, inclusions ou agénésies.
- Adénopathies sous-maxillaires bilatérales, fermes, mobiles, indolores.
Radiographie
- Géodes radioclaires, multiloculaires, en “bulles de savon”, avec anomalies dentaires (inclusions ou agénésies).
Kyste Anévrismal
Clinique
- Représente 4 % des tumeurs osseuses bénignes.
- Touche les patients jeunes, prédomine chez les femmes.
- Prédominance mandibulaire (région angulaire et corporelle).
- Associé à une autre tumeur bénigne.
- Tuméfaction osseuse indolore, d’évolution lente.
- Palpation : masse solide irrégulière.
- Ponction : liquide séro-hématique.
- Vitalité dentaire non altérée.
Radiographie
- Images multiloculaires d’ostéolyse en “bulles de savon”, bien circonscrites, bordées d’un liseré d’ostéocondensation.
- Corticale épaissie, parfois rompue, avec réaction périostique.
Kyste Solitaire
Clinique
- Kyste essentialiamatique-hémorragique, incidence faible dans les maxillaires.
- Très forte prédominance mandibulaire (98 %).
- Prédomine chez les jeunes hommes (20-30 ans).
- Lié à un trauma ancien provoquant un hématome intra-osseux non drainé.
- Tuméfaction plus ou moins douloureuse.
- Déplacements dentaires rares, vitalité dentaire conservée.
Radiographie
- Image ostéolytique lacunaire unique, aspect flou, contours festonnés.
Hémangiome
Clinique
- Très rare au niveau maxillo-facial, prédomine à la mandibule (région molaire et ramus).
- Prédomine chez les femmes de 40 ans.
- Masse dure, rarement douloureuse, d’évolution progressive.
- Risque d’hémorragie massive lors d’extraction ou biopsie intempestive.
Radiographie
- Lacunes alvéolaires d’aspect réticulé, de forme et dimension variables.
Granulome Éosinophile
Clinique
- Prédominance mandibulaire, chez l’homme jeune (moins de 20 ans).
- Tuméfaction de croissance rapide, douloureuse.
- Ulcération gingivale ou retard de cicatrisation post-extraction.
- Dents dans la lésion rapidement mobiles.
- Fractures spontanées possibles.
Radiographie
- Zone unique d’ostéolyse sans liseré de bordure.
- Dents semblant suspendues au-dessus de la cavité sans support osseux.
Tumeurs Nerveuses
Schwannome Bénin
Clinique
- Tumeur dérivant des cellules de Schwann.
- Touche les femmes de 20 à 30 ans.
- Localisations préférentielles : angle mandibulaire (nerf alvéolaire inférieur), partie antérieure du maxillaire (nerf naso-palatin).
- Tuméfaction osseuse isolée, souvent accompagnée de paresthésies.
Radiographie
- Clarté bien limitée, uniloculaire, entourée d’un liseré d’ostéocondensation.
- Canal dentaire fréquemment refoulé, tumeur centro-osseuse.
- Rhizalyse des racines dentaires possible.
Neurofibrome
Clinique
- Associé à la neurofibromatose de Recklinghausen, affection héréditaire.
- Tumeur intra-osseuse.
- Localisation maxillaire par atteinte des troncs nerveux cervico-faciaux.
Diagnostic Positif
Le diagnostic est évoqué par un aspect radio-clinique et confirmé par l’examen anatomopathologique.
Traitement
Les options thérapeutiques incluent :
- Intervention correctrice (énucléation).
- Résection osseuse.
- Abstention thérapeutique.
Conclusion
Une bonne connaissance de ces tumeurs permet un diagnostic précis, souvent anatomopathologique. Dans les cas complexes, les données cliniques, radiologiques et histologiques permettent de poser un diagnostic et de proposer le traitement le plus adapté.


Leave a Reply