La Gencive, Parodontologie
La Gencive, Parodontologie
Introduction
Le parodonte sain fournit le soutien nécessaire pour maintenir les dents en fonction. Il se compose de quatre éléments : la gencive, le ligament parodontal, le cément et l’os alvéolaire. Chacun de ces composants parodontaux est distinct dans son emplacement, l’architecture des tissus, la composition biochimique et chimique, mais tous fonctionnent ensemble comme une seule unité : « le parodonte ».
La recherche a révélé que les composants de la matrice extracellulaire d’un compartiment parodontal peuvent influencer les activités cellulaires des structures sous-jacentes. Par conséquent, les changements pathologiques qui se produisent dans un des composants du parodonte peuvent avoir des conséquences importantes pour la maintenance, la réparation ou la régénération d’autres composants.
Rappel sur la Muqueuse Orale
Il existe trois types de muqueuse au niveau de la cavité buccale :
- Muqueuse masticatrice : Comprend la gencive et la couverture du palais dur.
- Muqueuse spécialisée : Recouvre le dos de la langue.
- Muqueuse buccale : Tapisse le reste de la cavité buccale.
Définition de la Gencive
La gencive est la partie de la muqueuse masticatrice qui recouvre le processus alvéolaire et entoure la partie cervicale des dents.
Aspect Anatomique de la Gencive
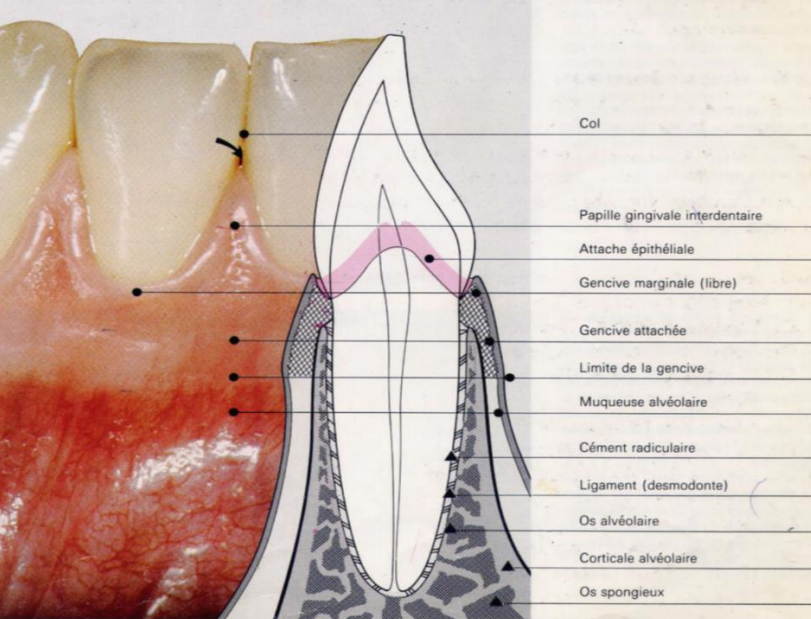
La gencive obtient sa forme et texture finales en conjonction avec l’éruption des dents. Chez un adulte, la gencive saine recouvre l’os alvéolaire et la racine de la dent au niveau de la jonction amélo-cémentaire. La gencive est divisée anatomiquement en zones marginale, attachée et interdentaire. Chaque type de gencive présente des différences considérables (aspect et histologie) qui sont en fonction du rôle attribué. Tous les types sont spécifiquement structurés pour fonctionner correctement contre les agressions mécaniques et microbiennes. La structure des différents types de gencives reflète l’efficacité de chacun comme une barrière à la pénétration des micro-organismes et des agents nocifs dans les tissus profonds du parodonte.
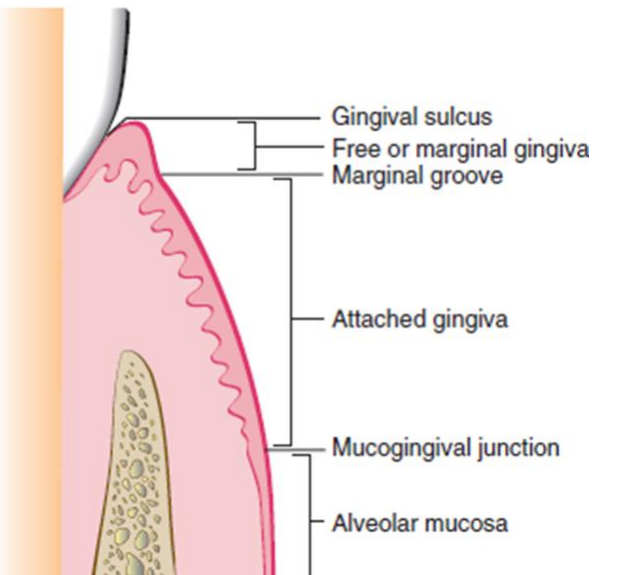
Sulcus gingival
Gencive marginale
Sillon marginal
Gancive attachée
Ligne muco-gingivale
Muqueuse alvéolaire
Gencive Marginale
La gencive marginale se démarque de la gencive attachée adjacente par une dépression linéaire peu profonde appelée « sillon marginal (ou gingival) » dans environ 50 % des cas. La hauteur de la gencive marginale mesure habituellement environ 1 mm et forme la paroi molle du sulcus gingival. Le point le plus apical du pétoncle gingival marginal est appelé « zénith gingival ». Ses dimensions apico-coronale et mésio-distale varient entre 0,06 et 0,96 mm.
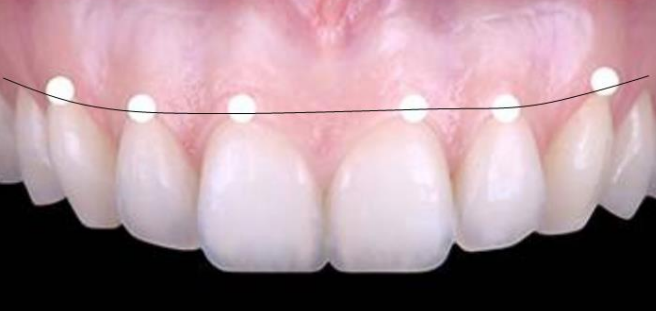
Figure 3 : Ligne gingivale (ligne joignant les tangentes des zéniths gingivaux).
Sulcus Gingival
Le sulcus gingival est la dépression peu profonde ou l’espace autour de la dent, délimité par la surface de la dent d’un côté et l’épithélium bordant la marge de la gencive libre de l’autre côté. Il est en forme de « V » et permet à peine l’entrée d’une sonde parodontale. La détermination de la profondeur du sulcus gingival est un paramètre de diagnostic important. Dans des conditions absolument idéales, la profondeur du sulcus gingival est de 0 mm ou proche de 0 mm.
Dans la gencive humaine cliniquement saine, un sulcus d’une certaine profondeur peut être trouvé. Cette profondeur, telle que déterminée par les coupes histologiques, a été rapportée à 1,8 mm, d’autres études ont rapporté des variations entre 0,69 mm et 1,5 mm. L’évaluation clinique utilisée pour déterminer la profondeur du sulcus implique l’introduction d’une sonde parodontale et l’estimation de la distance qu’elle pénètre (le sondage parodontal).
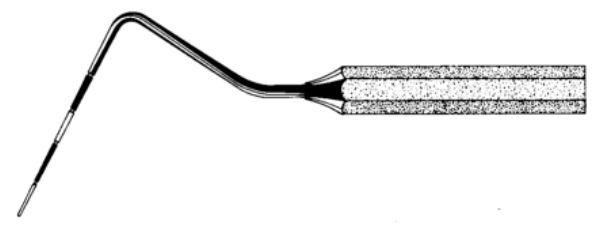
Figure 4 : Sonde parodontale.
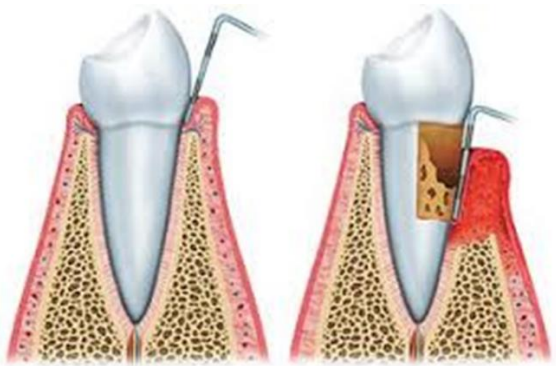
Figure 5 : Sondage parodontal.
La pénétration de la sonde dépend de plusieurs facteurs, tels que : le diamètre de la sonde, la force appliquée et la sévérité de l’inflammation. En conséquence, la profondeur de sondage n’est pas nécessairement exactement égale à la profondeur histologique du sulcus. La profondeur dite de sondage d’un sulcus gingival cliniquement saine chez l’homme est de 2 à 3 mm.
Gencive Attachée
L’American Academy of Periodontology Glossary of Periodontal Terms définit la « gencive attachée » (AG) comme la partie de la gencive qui est liée à la dent et à l’os alvéolaire, s’étendant du sillon gingival à la jonction muco-gingivale (MGJ). Une nouvelle définition en deux parties pour AG est proposée :
- Partie A : Applicable lorsque la largeur biologique est supracrestale. La GA sur des dents saines et des implants au niveau tissulaire avec une largeur biologique supracrestale est définie comme la zone de gencive liée coronairement à une dent ou à un implant, et/ou l’os alvéolaire apical. Sa longueur est mesurée de la base du sillon à la MGJ.
- Partie B : Applicable lorsque la largeur biologique est sous-crestale (comme dans les dents atteintes parodontales avec lésions infra-osseuses, ou autour de la plupart des implants au niveau de l’os, à moins qu’ils ne soient placés dans une position supracrestale). La GA est définie comme une zone de gencive qui repose uniquement sur l’os. Sa hauteur est mesurée de la crête osseuse (par opposition à la base du sillon) à la MGJ.
La hauteur de la gencive attachée est un autre paramètre clinique important. C’est la distance entre la jonction muco-gingivale et la projection sur la surface externe du fond du sulcus gingival.
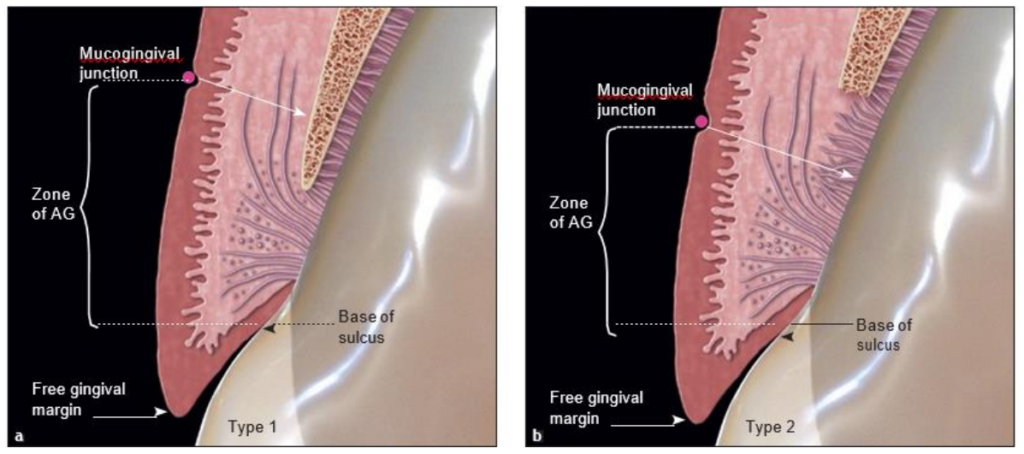
Figure 1 : Dent saine avec la MGJ apicale à la crête osseuse. Partie A de la nouvelle définition. L’AG va de la base du sulcus à la MGJ.
(a) Type 1 : L’AG est attachée via l’épithélium jonctionnel, les fibres du tissu conjonctif et le périoste sur l’os.
(b) Type 2 : L’AG est attachée via l’épithélium jonctionnel et les fibres du tissu conjonctif, mais n’est pas attachée à l’os.
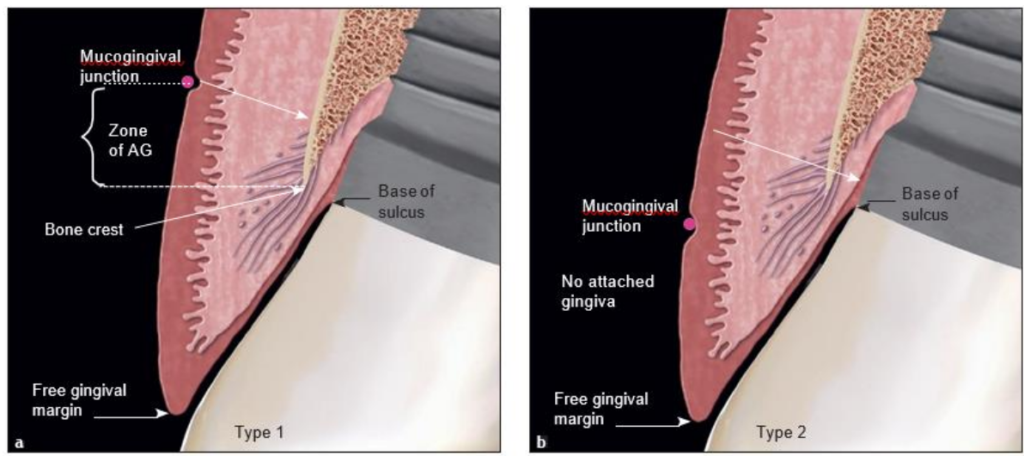
Figure 2 : Implants sains au niveau de l’os. La MGJ est apicale par rapport à la crête osseuse.
(a) Type 1 : La zone d’AG est mesurée de la crête osseuse à la MGJ, attachée uniquement à l’os et non à la dent.
(b) Type 2 : Il n’y a pas de GA, seulement une zone de tissu kératinisé.
Note : Il ne faut pas confondre la hauteur de la gencive attachée avec la hauteur de gencive kératinisée, bien que cette dernière inclue également la gencive marginale.
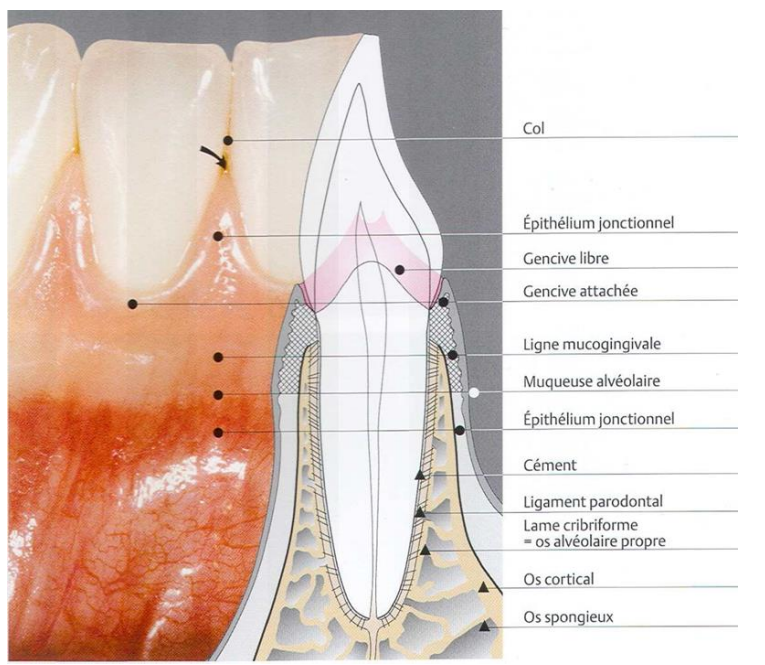
Figure 6 : Gencive attachée (comprise entre le sillon marginal et la jonction muco-gingivale).
La hauteur de la gencive attachée varie en fonction des zones de la cavité buccale. Elle est généralement plus importante dans la région des incisives (3,5 à 4,5 mm au maxillaire, 3,3 à 3,9 mm à la mandibule) et réduite dans les segments postérieurs (1,9 mm en regard des premières prémolaires maxillaires et 1,8 mm en regard des premières prémolaires mandibulaires).
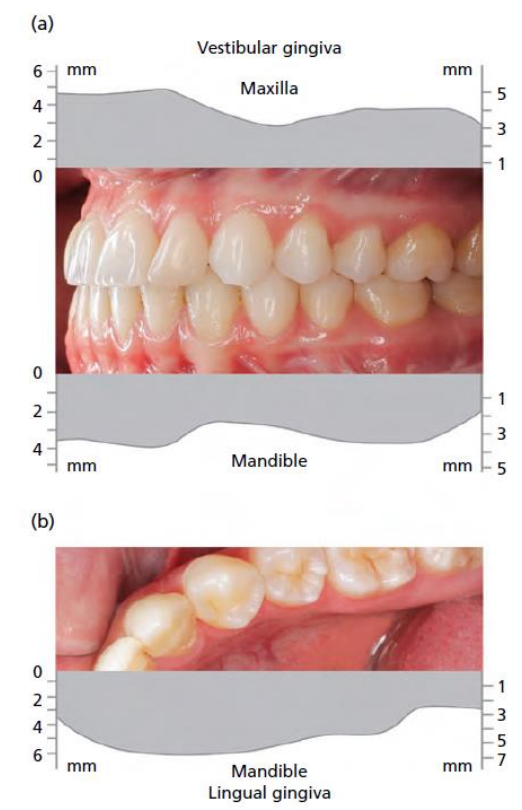
Figure 7 : Variations de hauteur de gencive attachée.
Gencive Papillaire (Papille Interdentaire)
La gencive papillaire occupe l’embrasure gingivale (espace interproximal sous les points ou les zones de contact interdentaires). Elle est de forme pyramidale dont le sommet épouse le contour de la partie inférieure de la zone de contact interdentaire. Dans le sens vestibulo-lingual ou palatin, ce type de gencive est formé de deux papilles séparées par une dépression appelée « col gingival interpapillaire ».

Figure 8 : Col interpapillaire. La morphologie des dents, la largeur des couronnes dentaires et la position des dents les unes par rapport aux autres déterminent l’étendue vestibulo-linguale et corono-apicale des aires de contact et ainsi la largeur et la profondeur du col.
La forme de la gencive dans un espace interdentaire donné dépend de :
- La présence ou l’absence d’un point de contact entre les dents adjacentes ;
- La distance entre le point de contact et la crête osseuse ;
- La présence ou l’absence d’un certain degré de récession.
Les surfaces vestibulaires et linguales sont effilées vers la zone de contact, alors que les surfaces mésiales et distales sont légèrement concaves. Les bords latéraux et les extrémités des papilles interdentaires sont formés par la gencive marginale des dents adjacentes.
Figure 8 : Gencive papillaire.
Aspect Histologique de la Gencive
Épithélium Gingival
Épithélium Buccal (Oral)
C’est un épithélium pavimenteux stratifié kératinisé qui présente des digitations épithéliales dans le chorion gingival. Des cellules de la lignée pigmentaire sont visibles dans la couche basale. Selon le degré de différenciation des cellules élaborant la kératine, plusieurs couches sont distinguées :
- Couche basale germinative (stratum basale) ;
- Couche épineuse (stratum spinosum ou corps muqueux de Malpighi) ;
- Couche granuleuse (stratum granulosum) ;
- Couche cornée (stratum corneum), superficielle kératinisée.
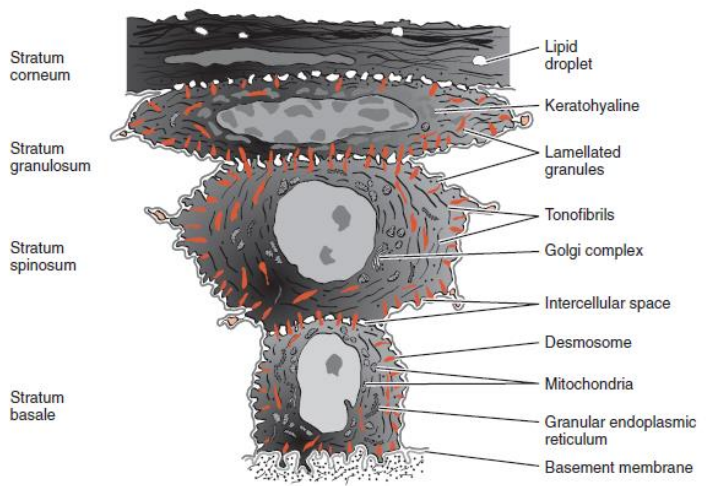
Figure 9 : Diagramme montrant des cellules représentatives des différentes couches d’épithélium squameux stratifié.
Épithélium Sulculaire
Il fait face à l’émail et est un épithélium pavimenteux stratifié non kératinisé.
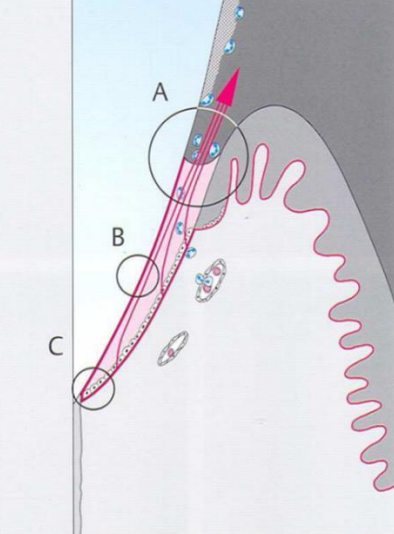
Figure 10 : Sillon gingivodentaire (sulcus).
Épithélium de Jonction (Attache Épithéliale)
C’est une mince couche épithéliale située sous le fond du sillon gingival contre la surface de l’émail. L’épithélium de jonction s’étend jusqu’à une zone proche du collet, près de la jonction amélo-cémentaire (J.A.C.). L’épaisseur de cette attache épithéliale varie de 15 à 30 cellules dans le fond du sillon gingivo-dentaire pour atteindre une épaisseur de quelques cellules (2 ou 3) au niveau du collet. Les cellules de l’attache sont disposées parallèlement à la surface de l’émail. Dans ce type d’épithélium, les digitations épithéliales vers le chorion sont absentes, et les cellules jouxtant la basale interne et externe ont l’apparence des cellules basales d’un épithélium stratifié.
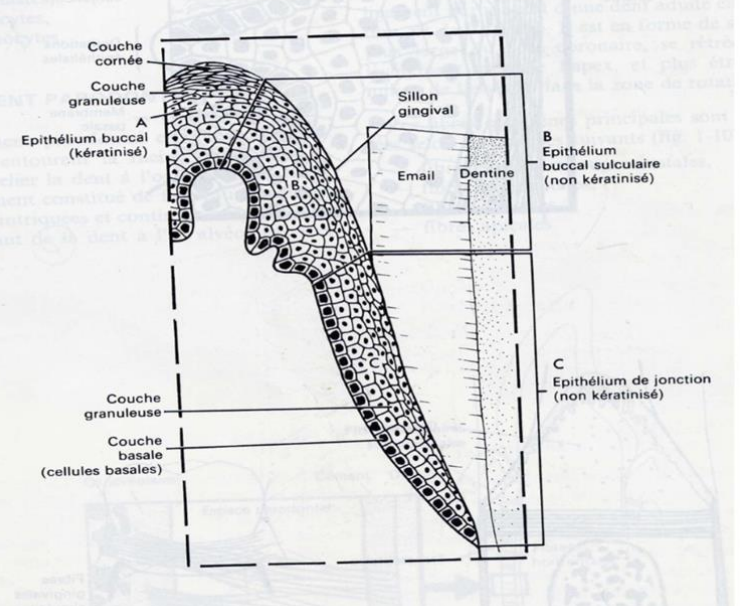
Figure 11 : Épithélium de jonction.
Membrane Basale
La membrane basale sépare l’épithélium du conjonctif. Au microscope optique, elle est d’aspect sinueux. Au microscope électronique, la lame basale présente :
- Un espace électrodense (lamina densa) du côté du conjonctif ;
- Un espace électroclair (lamina lucida) du côté de l’épithélium.
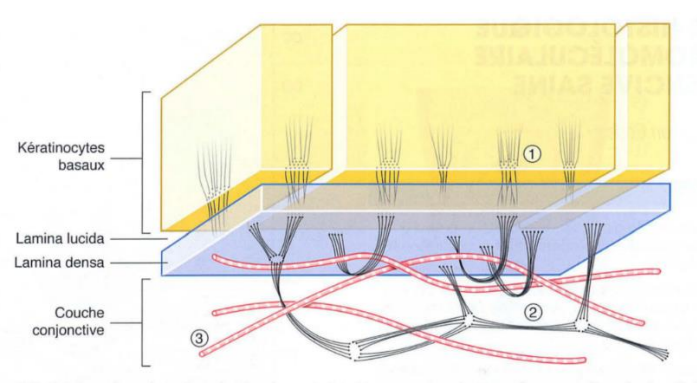
Figure 12 : Schéma d’une lame basale :
- Hémidesmosomes ;
- Fibres d’ancrage ;
- Collagène fibrillaire.
Chorion Gingival
C’est un tissu conjonctif comprenant :
- Cellules : Fibroblastes et fibrocytes en plus grand nombre, polymorphonucléaires neutrophiles, monocytes, mastocytes, macrophages, lymphocytes et plasmocytes.
- Fibres : Surtout des fibres collagènes organisées en faisceaux, fibres oxytalane et réticuline. L’insertion des fibres gingivales dans le cément (faisceaux dento-cémento-gingivaux) constitue l’attache conjonctive.
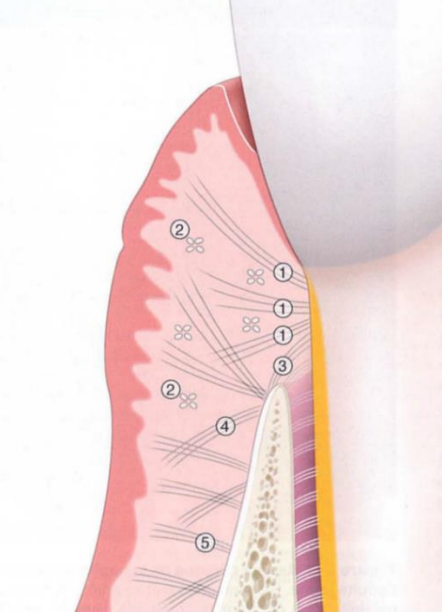
Figure 13 : Fibres gingivales principales :
- Dentogingivales ;
- Circulaires/semi-circulaires ;
- Dentopériostées ;
- Alvéologingivales ;
- Dentogingivales/gingivopériostées.
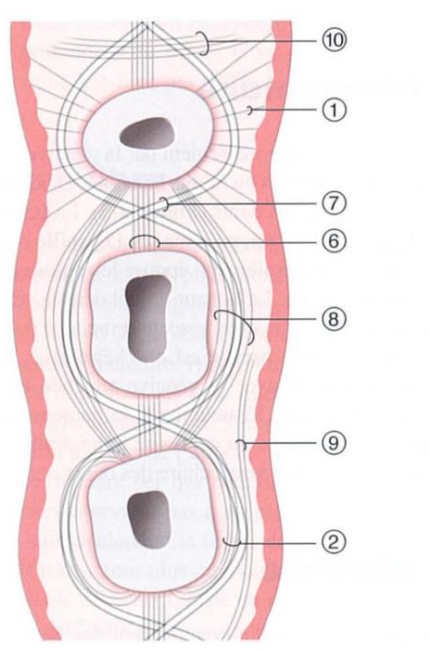
Figure 14 : Fibres gingivales principales :
- Dentogingivales ;
- Circulaires/semi-circulaires ;
- Dentopériostées ;
- Alvéologingivales ;
- Dentogingivales/gingivopériostées ;
- Transseptales ;
- Transgingivales ;
- Intercirculaires ;
- Intergingivales ;
- Interpapillaires.
Des éléments vasculaires et nerveux, ainsi qu’un drainage lymphatique, se retrouvent également dans le chorion gingival. La vascularisation se fait à partir des faisceaux supra-périostés. Les nerfs supra-périostés assurent l’innervation de la gencive.
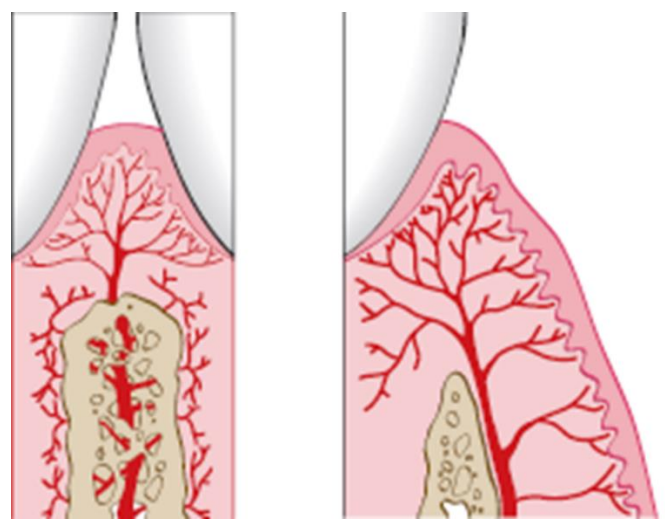
Figure 15 : Schéma d’une artériole pénétrant dans l’os alvéolaire interdentaire pour alimenter les tissus interdentaires (à gauche) et une artériole suprapériostée recouvrant l’os alvéolaire, envoyant des branches à l’entourage.
- Substance fondamentale : Substance visqueuse, constituée essentiellement de mucopolysaccharides et de glycoprotéines, dont le rôle est la distribution d’eau, d’électrolytes et des métabolites dans le tissu.
Aspect Clinique de la Gencive Saine
La compréhension des caractéristiques cliniques de la gencive saine nécessite la capacité de les interpréter en termes de microscopie des structures qu’ils représentent.
Couleur
La couleur de la gencive attachée et marginale est généralement décrite comme « rose corail ou rose pâle ». Elle est due à la richesse vasculaire, l’épaisseur et le degré de kératinisation de l’épithélium, et la présence des mélanocytes. La couleur varie selon les races ethniques et semble être en corrélation avec la pigmentation cutanée. Elle est plus claire chez les individus blonds au teint clair que chez les individus de couleur, aux cheveux noirs.
Volume
Le volume de la gencive correspond à l’ensemble des éléments cellulaires et intercellulaires et leur apport vasculaire. La modification de volume est une caractéristique commune de la maladie gingivale.
Contour
Le contour ou la forme du bord gingival varie considérablement et dépend de la forme des dents et leur alignement dans l’arcade dentaire, l’emplacement et la surface de la zone de contact proximal, et les dimensions des embrasures gingivales vestibulaires et linguales ou palatines. La gencive marginale entoure les dents comme un collier et suit un contour festonné sur les surfaces vestibulaires et linguales. Elle forme une ligne droite le long des dents avec des surfaces relativement latérales. Sur les dents à convexité mésiodistale prononcée (canines maxillaires, par exemple) ou des dents en vestibulo-version, le contour arqué normal est accentué, et la gencive est située en position apicale. Sur les dents en linguo-version, la gencive est horizontale et épaissie.
Forme
La forme de la gencive interdentaire est régie par le contour des surfaces proximales de la dent ainsi que l’emplacement et la forme des embrasures gingivales. Lorsque les surfaces proximales des couronnes sont relativement plates vestibulairement, les racines sont rapprochées, l’os interdentaire est mince dans le sens mésiodistal, et les embrasures gingivales et la gencive interdentaire sont étroites dans le même sens. Inversement, avec des surfaces proximales qui s’éloignent de la zone de contact, le diamètre mésiodistal de la gencive interdentaire est large. La hauteur de la gencive interdentaire varie en fonction de l’emplacement du contact proximal. Ainsi, dans la région antérieure, la papille interdentaire est de forme pyramidale, alors qu’elle est plus aplatie dans le sens vestibulo-lingual dans la région molaire.
Consistance
La gencive est ferme et résistante et, à l’exception de la marge libre mobile, elle est étroitement liée à l’os sous-jacent. La nature collagénique de la lamina propria et sa contiguité avec le périoste de l’os alvéolaire déterminent la fermeté de la gencive attachée. Les fibres gingivales contribuent à la fermeté de la marge gingivale.
Texture
La gencive présente une surface texturée semblable à celle d’une peau d’orange, dite d’aspect piqueté. Le piqueté est le mieux visible en séchant la gencive. La gencive attachée est piquetée ; la gencive marginale ne l’est pas. La partie centrale des papilles interdentaires est généralement piquetée, mais les bords marginaux sont lisses. La densité du piqueté varie selon les individus et entre les différentes zones de la même cavité buccale. L’aspect piqueté de la gencive varie avec l’âge : il est absent pendant la petite enfance, il semble apparaître chez certains enfants d’environ 5 ans, il augmente jusqu’à l’âge adulte, et il commence souvent à disparaître au cours de la vieillesse. Au microscope, le piqueté est produit par une alternance arrondie de protubérances et de dépressions dans la surface gingivale. La couche papillaire (des digitations) de tissu conjonctif fait saillie dans les élévations, et les zones surélevées et déprimées sont recouvertes d’épithélium pavimenteux squameux.
Physiologie de la Gencive
Rôle de Protection des Tissus Sous-Jacents (Revêtement)
Par sa densité importante en fibres, le tissu gingival :
- Assure la fermeté, l’élasticité de la gencive et sa résistance aux tractions exercées par les muscles et les freins muqueux ;
- Fixe la gencive à l’os ;
- Maintient les contacts interdentaires ;
- Répartit les stimuli et stress de l’occlusion et la mastication à toute la denture ;
- Revêt les structures profondes du parodonte.
Rôle Émonctoire
L’épithélium desquame en permanence, ce qui assure l’homéostasie épithéliale. Ce renouvellement présente un potentiel important de régénération de la surface gingivale ; il se fait par un phénomène de « turn-over ».
Kératinisation
C’est une adaptation fonctionnelle protectrice qui offre à l’épithélium une résistance aux agressions mécaniques, thermiques et chimiques.
Rôle de Défense
La gencive joue un rôle de défense par les processus inflammatoires et immunitaires.
Rôle Nutritif
Ce rôle est assuré par la membrane basale qui joue un rôle important dans le renouvellement, la différenciation, le métabolisme et la défense.
Rôle de l’Attache Épithéliale
- Isolement des éléments du parodonte profond du milieu buccal ;
- Perméabilité des ions et des molécules qui transitent depuis le tissu conjonctif vers l’espace sulculaire ;
- Phagocytose des cellules desquamées qui s’accumulent au fond du sulcus ;
- Défense contre les agressions bactériennes.


Leave a Reply