Les échecs et complications en implantologie / Implantologie Dentaire
Les échecs et complications en implantologie / Implantologie Dentaire
Introduction
Quelle que soit la fiabilité du traitement implantaire, le risque de complications et d’échec doit rester à l’esprit. L’anticipation est fondamentale.
Suites opératoires
Les suites opératoires et les complications biologiques dépendent de l’homéopathie de l’individu, du type de l’acte et de facteurs endogènes. Leur localisation, durée, intensité, ainsi que leur réaction aux traitements et leur gestion ne sont pas constantes. Il peut y avoir des individus avec des suites minimes comme des individus avec des suites importantes qui évoluent vers des complications.
Douleurs
L’atteinte des terminaisons nerveuses localisées au niveau du site opératoire peut être responsable de douleurs post-opératoires. Ces douleurs sont en général bien maîtrisées par un traitement antalgique administré immédiatement à la fin de l’intervention.
Hématomes
L’apparition d’ecchymoses et d’hématomes est fréquente, surtout dans ce type de chirurgie nécessitant le décollement de lambeaux de pleine épaisseur et de grande étendue. Leur résorption spontanée peut prendre deux à trois semaines.
Inflammation et œdème
L’œdème est une suite classique de l’intervention, c’est en réalité une réaction endogène au traumatisme occasionné par la chirurgie.
Critères de succès en implantologie
| Critères de succès implantaires | Critères de succès prothétiques | Critères de succès thérapeutiques |
|---|---|---|
| Absence de mobilité clinique | Un traitement prothétique est réussi s’il ne présente aucun des signes d’échecs suivants : | Pour être considéré comme un succès thérapeutique, la prothèse implanto-portée doit répondre à plusieurs critères : |
| Absence d’image radioclaire péri-implantaire | Les modifications du plan de traitement dues à des implants mal positionnés | Fonctionnels (mastication, phonation) |
| Stabilité du niveau osseux péri-implantaire | Les réalisations prothétiques refaites plusieurs fois à cause de complications mécaniques (dévissages et fractures des différents composants) | Psychologiques (absence de douleur et d’inconfort, résultat esthétique) |
| Absence de douleurs, d’infection ou de neuropathie irréversible | Un résultat esthétique non satisfaisant pour le patient | Physiologiques (obtention et maintien de l’ostéointégration, absence d’inflammation tissulaire) |
| Implant prothétiquement exploitable | Les difficultés phonétiques persistantes | |
| Les problèmes d’hygiène et de maintenance liés à un dessin prothétique inadéquat |
Complications et échecs en implantologie
Complications per-opératoires
Complications vasculaires : Hémorragie per-opératoire
| Causes | Prévention |
|---|---|
| Incision (positionnement inapproprié des incisions) | Une technique chirurgicale appropriée |
| Erreur lors de la préparation osseuse du site implantaire (lésion d’une artère ou perforation de la corticale linguale) | Connaissance de l’anatomie |
| Gonflement du plancher ou détresse respiratoire nécessitant une hospitalisation d’urgence | Évaluation clinique et radiologique de l’os |
| Dépistage de troubles de la crase sanguine | |
| Un abord large permettant de visualiser et protéger les zones à risque |
Complications nerveuses
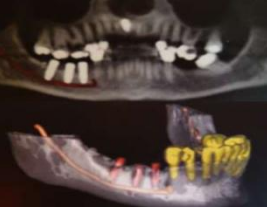
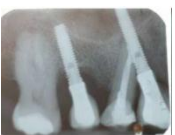
| Complications nerveuses | Résultat | Prévention |
|---|---|---|
| Lésion de la branche mandibulaire du trijumeau : nerf alvéolo-dentaire, nerf lingual et nerf mentonnier | Compression, contusion, étirement, section partielle ou totale à l’origine de troubles sensitifs importants | Analyse précise des radiographies pré-opératoires, utilisation de guides radiologiques et chirurgicaux, élévation atraumatique des tissus mous, utiliser des butées de sécurité lors du forage, respecter une zone de sécurité de 2 mm au-dessus du canal dentaire |
| Lésion des dents adjacentes à l’implant | Effraction du ligament parodontal d’une dent adjacente peut être à l’origine de douleurs aiguës | Prendre des radiographies de contrôle |
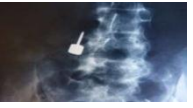
Complications techniques
| Complication | Résultat | Prévention |
|---|---|---|
| Déglutition et inhalation | Élimination par voie naturelle, mais l’inhalation d’un instrument constitue une urgence médicale | Mise en place de compresse ou relier certains instruments à des parachutes |
| Fractures instrumentales | Instruments rotatifs de petit calibre | Utilisation de matériel de bonne qualité et mouvements contrôlés dans l’axe du forage |
| Fenestration et déhiscence | Pose d’un implant dans un volume osseux déficient (<6 mm) ou dans un axe erroné peut conduire à une fenestration ou déhiscence | Comblement par greffes simultanées pour ne pas compromettre le pronostic de l’implant |
| Échec de la stabilité primaire | Os de faible densité, taraudage excessif, préparation inappropriée du site implantaire | Dépose de l’implant instable, remplacement par un implant plus long et de diamètre supérieur, augmentation de la période de mise en nourrice, utilisation d’implants autoforants |
| Échauffement de l’os lors du forage | Encapsulation fibreuse à l’interface os-implant | Forage sous irrigation |
| Défaut d’asepsie lors de la chirurgie | Respecter les mesures d’asepsie | |
| Vissage incomplet d’une vis de couverture ou d’un pilier de cicatrisation | Nécrose tissulaire ou infection locale | Vissage complet, respecter la séquence de travail |
| Malposition de l’implant | Émergence erronée | Guide chirurgical correctement réalisé |
| Lésion des dents adjacentes à l’implant | Effraction du ligament alvéolo-dentaire de ces dents | Guide chirurgical correctement réalisé |
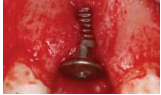

Complications post-opératoires immédiates
Troubles de la sensibilité
| Complication | Prévention | Traitement |
|---|---|---|
| Atteinte partielle ou totale du nerf alvéolo-dentaire inférieur | Marge de sécurité de 2 mm | Analyse radiologique (TDM), retrait ou déplacement de l’implant en direction coronaire en cas de compression, dépose avant ostéointégration, régression spontanée des troubles sensitifs en cas de lésion partielle |
Complications infectieuses
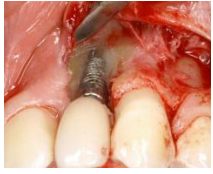
| Complication | Causes | Prévention |
|---|---|---|
| Surinfection pouvant interférer avec l’ostéointégration, parfois entraînant la perte de l’implant | Contamination externe ou infection préalable du site implantaire | Antibiothérapie pré- et post-opératoire, asepsie rigoureuse, contrôle radiologique pour confirmer l’absence ou présence de perte osseuse péri-implantaire |
Complications sinusiennes
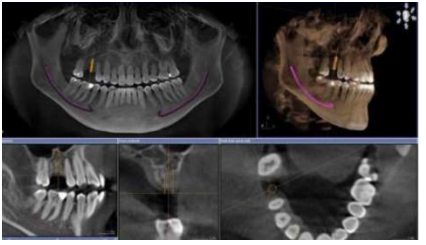
| Complication | Prévention | Traitement |
|---|---|---|
| Pénétration de l’implant de 1 à 3 mm dans un sinus sain reste asymptomatique si asepsie respectée. Effraction de la membrane de Schneider peut entraîner sinusite, fistule ou communication bucco-sinusienne | Il est nécessaire de s’assurer de l’absence totale de pathologie sinusale à l’aide d’un examen tomodensitométrique qui montre des épaississements de la membrane de Schneider en cas de sinusite. | Vérifier l’absence de pathologie sinusale par TDM, adresser à un spécialiste ORL, revoir le plan de traitement avec implants plus courts, contrôler la croissance osseuse à l’apex de l’implant |
Expulsion intra-sinusale de l’implant : Complication majeure de la chirurgie maxillaire, survenant pendant la chirurgie ou la phase d’ostéointégration.
Complications muqueuses
| Complication | Description |
|---|---|
| Ouverture de la plaie | Rupture d’une suture ou déhiscence dans les jours suivant la chirurgie, nécessitant une intervention d’urgence pour recréer l’étanchéité et éviter infection, nécrose osseuse ou douleurs |
| Exposition de la vis de couverture | Fermeture inappropriée ou enfouissement insuffisant de l’implant |
| Abcès gingival | Vissage incomplet des piliers prothétiques, entraînant prolifération de tissu de granulation, sensibilité ou hypertrophie gingivale |
| Blessures et/ou compression par la prothèse d’attente | Intrados dégagé au niveau des implants, rebasage avec résine à prise retardée, contrôles réguliers pour suivre la cicatrisation |
Complications et échecs post-implantaires (tardives)
Complications esthétiques
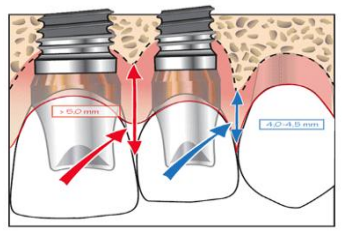
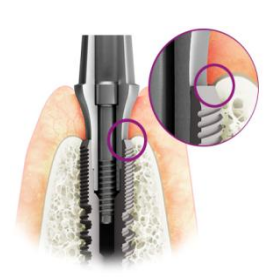
| Problème | Description | Solution |
|---|---|---|
| Mauvais positionnement de l’implant (axe de forage erroné) | Surtout en prothèse unitaire, axe très différent de l’idéal | Déposer l’implant, réimplanter dans un axe correct ou utiliser des piliers angulés (solution de compromis) |
| Niveau d’enfouissement implantaire inadéquat | Techniques d’augmentation du volume des crêtes édentées | |
| Collet gingival mal positionné | Sourire gingival, biotype gingival fin, récession | Prendre en compte l’architecture des tissus mous, techniques muco-chirurgicales avant implantation |
Problèmes esthétiques en édentement unitaire
| Problème | Description |
|---|---|
| Longueur coronaire défavorable | Mauvais positionnement dans le sens vertical ou vestibulo-palatin |
| Profil d’émergence inadéquat | Mauvais choix du diamètre implantaire ou de l’élément intermédiaire, mauvais positionnement |
| Limite cervicale visible | Mauvais positionnement, mauvais choix de l’élément intermédiaire, transparence du métal à travers la gencive |
Absence des papilles
| Facteurs chirurgicaux | Facteurs prothétiques |
|---|---|
| Existence de tissu osseux interdentaire, espace minimal de 1,5 mm dans le sens mésiodistal entre dent et implant | Compression latérale au stade de la prothèse transitoire, profil d’émergence copiant les dents homologues, distance crête alvéolaire-point de contact ≤ 5 mm |
Traitements palliatifs des papilles absentes
| Solution | Description |
|---|---|
| Fausse gencive | Céramique stratifiée pour compenser le manque de tissu, intégration esthétique |
| Modification du point de contact | Positionnement plus cervical pour feindre une forme optimale de la papille, résultats esthétiques médiocres |
| Platform switching | Limite la résorption osseuse péri-implantaire, indiqué dans le secteur antéro-maxillaire |
Problèmes esthétiques en édentement complet
| Prothèse inamovible transvissée (pilotis) | Prothèse fixée scellée ou transvissée |
|---|---|
| Maxillaire supérieur : soutien inadéquat de la lèvre supérieure dû à une résorption osseuse centripète non compensée, visibilité des composants métalliques | Présence d’implants dans les embrasures, émergence des vis sur faces vestibulaires, absence de papilles, effondrement du soutien de la lèvre, longueur coronaire défavorable |
Échecs de l’ostéointégration
| Diagnostic | Étiologie | Prévention |
|---|---|---|
| Son mat à la percussion, mobilité de l’implant, douleurs lors du vissage/dévissage, perte osseuse péri-implantaire | Échauffement de l’os, contamination/infection, compression excessive, défaut de vascularisation, blocage insuffisant, mise en charge prématurée | Respect des principes de base de l’ostéointégration |
Échec fonctionnel
| Problème | Description | Solution |
|---|---|---|
| Problèmes phonétiques | Difficulté à prononcer certaines lettres (S, T), période d’adaptation de 3 mois, sinon modifications prothétiques (fausse gencive) | |
| Rétention alimentaire | Maintenance personnelle et professionnelle, fausse gencive | |
| Problèmes occlusaux | Vis sur faces occlusales perturbant les contacts harmonieux, prothèse scellée pour morphologie occlusale adéquate | |
| Inconfort lingual | Période d’adaptation de quelques semaines |
Échec mécanique
Prothèse de recouvrement
- Fracture de la base prothétique : Renforcement systématique lors de la connexion des attachements femelles.
- Fracture de la prothèse amovible antagoniste : Renforcement par grille coulée en chrome-cobalt prévu dans le devis initial.
- Fracture des implants : Contre-indiquée par certains auteurs, contraintes mécaniques dues à un axe des forces occlusales non aligné avec l’axe des implants.
Prothèse fixée
- Fracture de l’armature :
- Au niveau de la travée (rare, défaut de coulée).
- Au niveau d’une extension (fréquent, extension trop longue ou sous-dimensionnement).
- Défauts de coulée ou surcharges occlusales causant une fracture par fatigue.
- Dévissage de la vis du pilier : Joint vissé comme maillon faible, anticipé en prothèse scellée par encoche calibrée et ciment polycarboxylate.
- Fracture des vis de la prothèse ou du pilier : Fracture de la vis de prothèse gérable, fracture de la vis de pilier délicate (éviter les ultrasons, utiliser sonde droite ou fraise gros grain).
- Détérioration du filetage intérieur de l’implant : Filetage faussé par vis de cicatrisation forcée, rendant le filetage inutilisable.
Autres complications mécaniques
- Descellement des prothèses scellées : Faible hauteur des faux moignons (3 à 4 mm) dans les secteurs postérieurs.
- Fracture du matériau cosmétique : Occlusion, bruxomanie, habitudes parafonctionnelles.
- Fracture de l’implant : Complication grave, surtout dans les régions postérieures, résistance augmente avec le diamètre (5 mm trois fois plus résistant que 3,75 mm, 6 mm six fois plus résistant).
- Phénomènes de corrosion : Électro-galvanisme buccal par dissociation d’ions, polymétalisme.
Contrôle du facteur biomécanique
Élément majeur de la prévention des échecs en implantologie.
Complications gingivales de causes prothétiques
- Inflammation gingivale : Altération de la surface implantaire, pénétration microbienne, excès de ciment dans le sulcus péri-implantaire.
- Fistule.
- Hyperplasie gingivale.
Complications bactériennes
Mucosite péri-implantaire
Réactions inflammatoires réversibles touchant les tissus mous péri-implantaires.
Péri-implantite
Processus inflammatoire atteignant les tissus péri-implantaires, entraînant une perte osseuse.
Diagnostic de la péri-implantite
- Présence de plaque bactérienne.
- Inflammation gingivale.
- Saignement au sondage, suppuration éventuelle.
- Image radiologique montrant une alvéole angulaire.
- Non douloureux, évolution rapide.
- Profondeur de sondage non suffisante car l’attache péri-implantaire diffère de l’attache péridentaire.
Traitement préventif
- Prévention primaire (avant pose) : Recherche des facteurs de risque (diabète non équilibré, tabagisme, neutropénie), antécédents infectieux, traitement des dents voisines, élimination des foyers infectieux, préparation parodontale.
- Site extractionnel : Curetage/rinçage minutieux si l’implant remplace une dent non vitale (risque majoré de péri-implantite).
- Prévention secondaire (après mise en fonction) : Maintien d’un parodonte sain, séances de maintenance, respect des règles d’occlusion.
Conclusion
De nombreuses erreurs et complications peuvent être évitées en procédant de manière précise et rigoureuse à chaque étape du traitement. Chaque patient constitue un cas particulier avec ses spécificités propres, exigeant parfois une adaptation à la situation clinique.
Les échecs et complications en implantologie / Implantologie Dentaire
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.

Leave a Reply