Sémiologie et examen spécifique d’un patient atteint d’un trouble de l’ATM / PBD
Sémiologie et examen spécifique d’un patient atteint d’un trouble de l’ATM / PBD
Introduction
Une bonne connaissance de l’anatomie de l’articulation temporo-mandibulaire (ATM) est indispensable au thérapeute s’il ne souhaite pas se limiter à prescrire des antalgiques et des myorelaxants. L’anatomie de cette articulation est donc essentielle non seulement pour l’anatomiste, mais aussi pour le clinicien, car sans elle, il est impossible d’en comprendre le fonctionnement. Cet article vise à faire le point sur les données acquises de la science anatomique afin de les relier à la clinique et aux dysfonctions de l’appareil manducateur.
Rappels
Définition de l’ATM
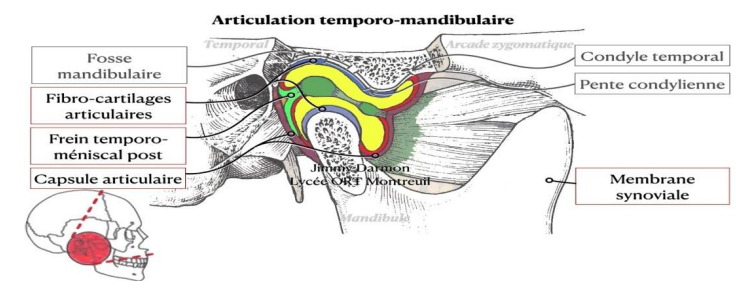
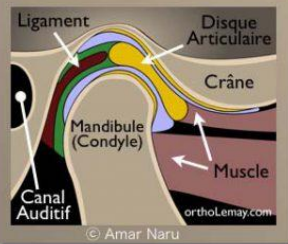
L’articulation temporo-mandibulaire, abrégée ATM, est une diarthrose (ou articulation synoviale, de type bi-condylaire) qui relie la fosse mandibulaire de l’os temporal au condyle de la mandibule par l’intermédiaire d’un disque articulaire fibrocartilagineux, entourée par une capsule articulaire. Située de part et d’autre du massif facial, c’est une articulation classique, composée comme les autres articulations du corps humain de :
- Surfaces articulaires
- Une synoviale
- Une capsule
- Des ligaments
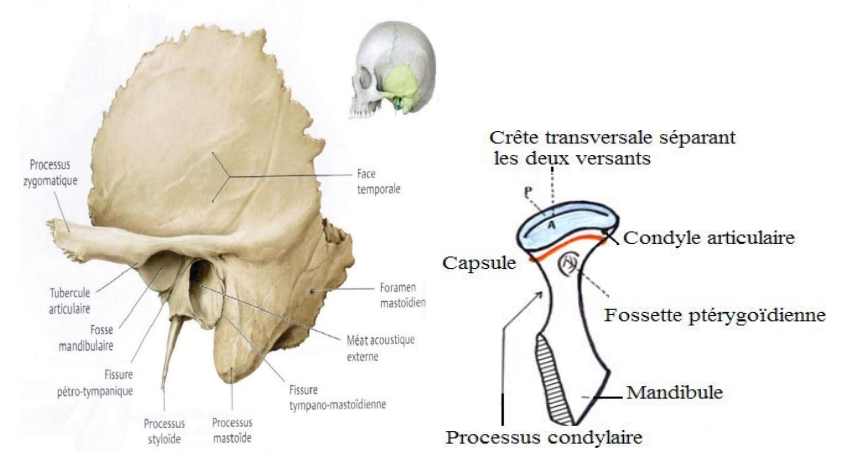
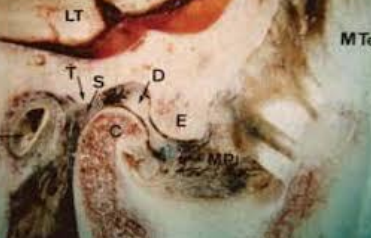
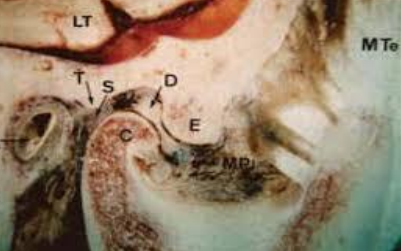
Les surfaces articulaires
Processus condylaire (condyle mandibulaire)
Le condyle mandibulaire surmonte la branche montante de la mandibule. Son versant antérieur, convexe et de surface plate, est le plus important. Il est recouvert de cartilage et s’articule avec l’os temporal. Le versant postérieur, pratiquement vertical et lisse, est non articulaire et se prolonge avec le bord postérieur de la branche montante. Ces deux versants sont intra-capsulaires, mais seul le versant antérieur est revêtu de tissu fibreux articulaire.
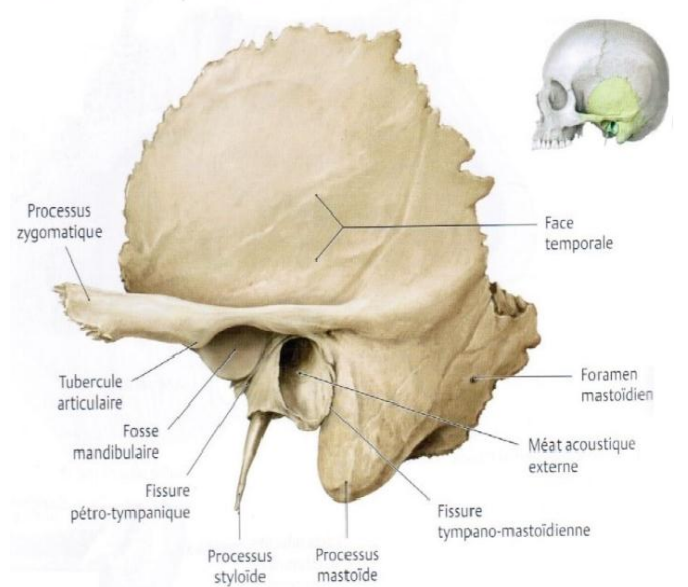
Fosse mandibulaire ou cavité glénoïde (tubercule articulaire)
La cavité glénoïde de l’os temporal est une zone de réception pour le condyle mandibulaire. C’est une dépression elliptique, concave vers le bas, à grand axe oblique en avant et en dedans, creusée dans la portion horizontale de l’écaille du temporal. Elle est divisée en deux parties par le prolongement latéral tympano-squameux (scissure de Glaser) :
- Une partie antérieure squameuse, recouverte de tissu articulaire fibreux
- Une partie postérieure tympanale, non articulaire
Tubercule articulaire
Le tubercule articulaire est un cylindre grossier, à grand axe à peu près parallèle à celui de la fosse mandibulaire. Il se termine en dehors au niveau du tubercule zygomatique. Il est convexe et recouvert de tissu articulaire fibreux.
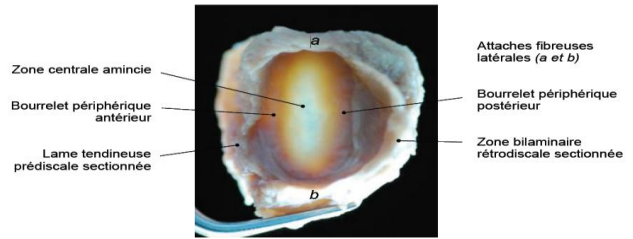
Appareil discal ou ménisque interarticulaire
Le ménisque interarticulaire est un fibrocartilage en forme de lentille biconcave, interposé entre les condyles temporal et mandibulaire. Solidement attaché à la capsule, il divise l’articulation synoviale en deux articulations secondaires :
- Articulation antéro-supérieure disco-temporale : permet des mouvements de glissement
- Articulation postéro-inférieure disco-mandibulaire : permet des mouvements de rotation
Caractéristiques du ménisque
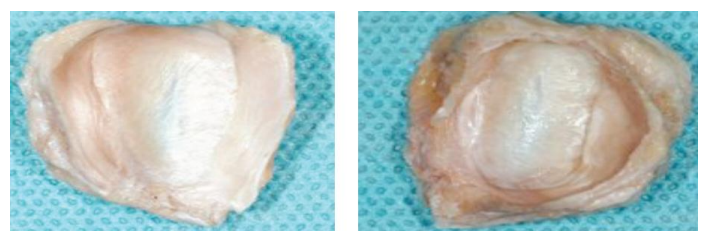
- Face supérieure : concave en avant et convexe en arrière
- Face inférieure : concave, se moulant sur la convexité du condyle
Rôles du ménisque
- Mécanique : souple, il adapte sa forme aux surfaces articulaires, assurant une répartition des pressions et des forces de frottement. Il contrôle le recul, l’ascension et le positionnement de la tête condylienne.
- Proprioceptif : il participe à la régulation neuromotrice cranio-mandibulaire.
Moyens d’union
Capsule articulaire
La capsule articulaire est un manchon fibreux lâche et mince. Elle s’insère en haut au pourtour des surfaces articulaires de l’os temporal et converge vers le bas pour se fixer sur le col du condyle mandibulaire. Elle est composée de :
- Fibres superficielles temporo-mandibulaires
- Fibres profondes adhérant par leur face interne au pourtour du disque articulaire
- Frein discal postérieur (frein de Sappey), qui évite la luxation antérieure de la mandibule et du disque
- Frein discal antérieur, renforcé par des fibres du chef supérieur du muscle ptérygoïdien latéral
Moyens de glissement
L’appareil discal ou ménisque interarticulaire divise l’articulation synoviale en deux articulations secondaires, comme mentionné ci-dessus. La synoviale, composée de liquide synovial, tapisse la face interne des deux articulations de la capsule :
- Synovie supérieure pour l’articulation ménisco-mandibulaire
- Synovie inférieure pour l’articulation ménisco-temporale
Le liquide synovial lubrifie l’articulation, facilitant les mouvements et les échanges métaboliques des tissus non vascularisés (disque).
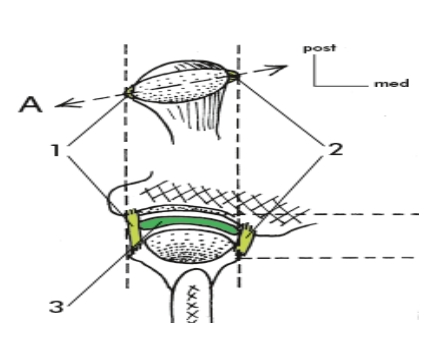
Ligaments intrinsèques
- Ligaments capsulaires : renforcent la capsule
- Ligament latéral externe : s’étend du zygomatique et converge obliquement en bas et en arrière pour s’insérer sur le col mandibulaire, limitant le déplacement postérieur et latéral du condyle
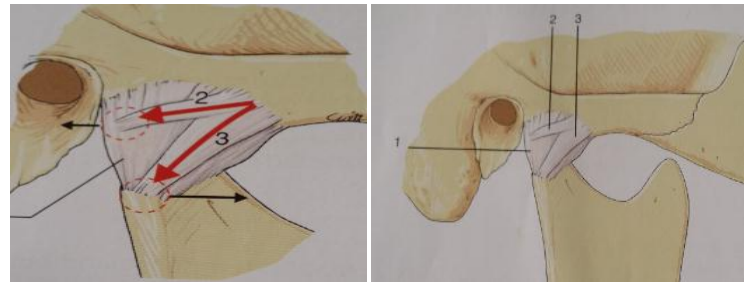
- Ligament latéral interne : adhérant à la capsule, il s’insère en haut à l’extrémité interne de la scissure de Glaser et converge vers le bas pour se terminer à la partie interne du col du condyle
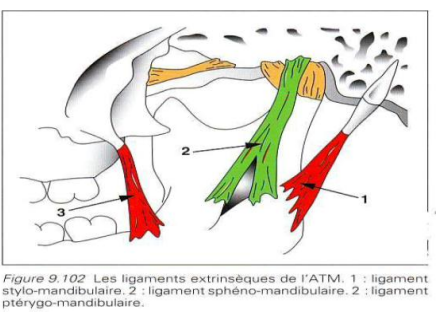
Ligaments extrinsèques
- Ligament stylo-mandibulaire : s’insère en haut sur le processus styloïde et descend obliquement pour se fixer au bord postérieur de la branche montante
- Ligament sphéno-mandibulaire : s’attache en haut à l’épine du sphénoïde et en bas au pourtour de l’orifice du canal dentaire
- Ligament ptérygo-mandibulaire : fixé en haut sur l’apophyse ptérygoïde, il s’insère en bas à la face postéro-interne du rempart alvéolaire de la troisième molaire
Innervation
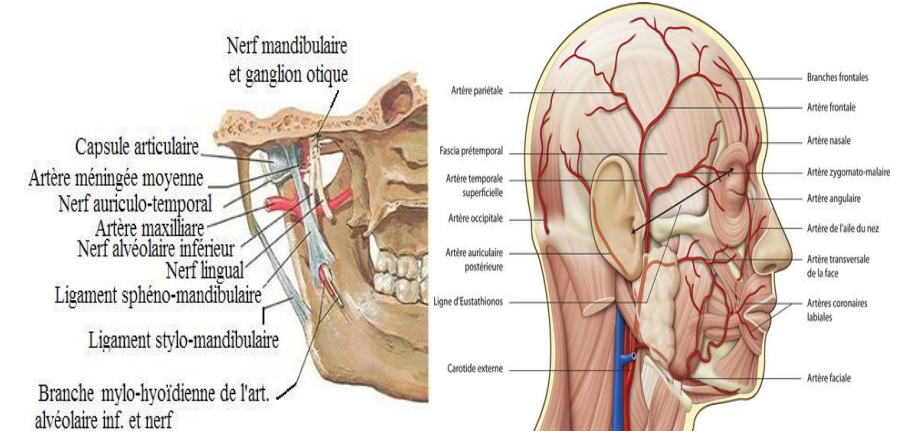
L’appareil manducateur est principalement sous la dépendance du nerf trijumeau (V). L’innervation sensitive et proprioceptive est assurée par :
- Le nerf auriculo-temporal
- Le nerf temporo-massétérin
La synovie, la capsule et les ligaments sont riches en récepteurs sensoriels. L’innervation motrice, également sous la dépendance du nerf mandibulaire, comprend :
- Rameaux pour le muscle temporal (nerfs temporaux profonds antérieur, moyen et postérieur)
- Deux rameaux pour le muscle ptérygoïdien latéral (un pour chaque chef) et le nerf massétérique
- Un tronc commun pour les nerfs du ptérygoïdien médial
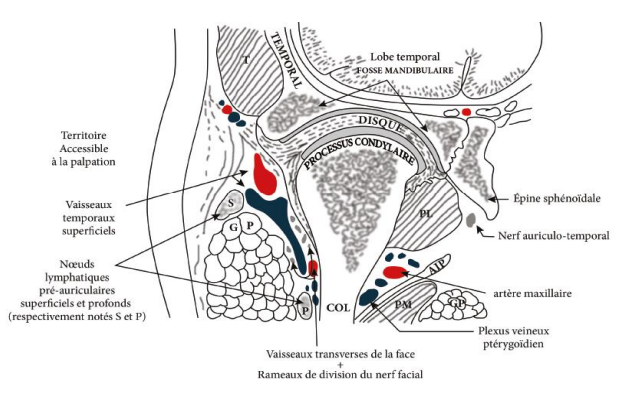
Vascularisation
- Artères :
- Artère temporale superficielle (face latérale)
- Artère temporale profonde postérieure (face antérieure)
- Artère tympanique antérieure (face médiale)
- Veines : forment un manchon plexiforme drainé par les veines parotidiennes et le plexus veineux ptérygoïdien
- Vaisseaux lymphatiques : se déversent dans les ganglions prétragiens et parotidiens
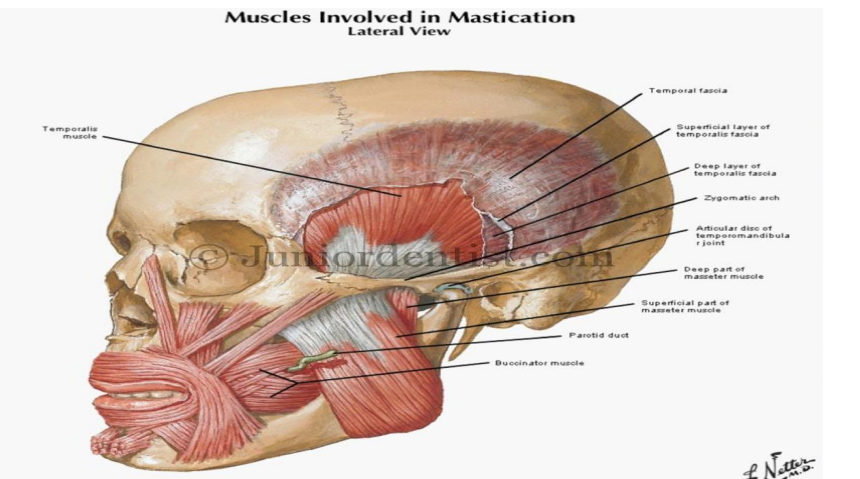
Système musculaire
La mobilité de l’ATM est assurée par différents groupes musculaires, principalement les muscles masticateurs, qui comprennent :
- Masséter : ferme la bouche
- Temporal : ferme la bouche et assure la rétropulsion de la mandibule
- Ptérygoïdien latéral : assure la fermeture de la bouche et la diduction
- Ptérygoïdien médial : assure la fermeture de la bouche et la diduction
Muscle masséter
Court, épais et rectangulaire, il s’étend de l’arcade zygomatique à la face latérale de la branche montante. Il est constitué de :
- Faisceau superficiel : élévateur et propulseur
- Faisceau moyen : rétrusif
- Faisceau profond : part de la face médiale de l’arcade zygomatique, détache des fibres rétrogrades fixées sur le ménisque, qu’il tracte activement en avant lors de la fermeture. C’est le muscle du bruxisme et du trismus.
Muscle temporal
Large, plat et radié, il naît de la fosse temporale et converge vers le processus coronoïde. Il est constitué de :
- Faisceau antérieur vertical : propulseur et élévateur
- Faisceau moyen oblique : élévateur
- Faisceau postérieur horizontal : rétropulseur
Muscle ptérygoïdien latéral
Le plus sollicité, il intervient dans tous les mouvements de l’ATM. Triangulaire, court et épais, il s’étend horizontalement de la base du crâne à l’ATM. Il est formé de :
- Faisceau supérieur (sphéno-ptérygoïdien), horizontal
- Faisceau inférieur (ptérygoïdien)
Muscle ptérygoïdien médial
Épais et quadrilatère, il s’étend du processus ptérygoïde à la face médiale de l’angle de la mandibule. Il est élévateur et propulseur de la mandibule.
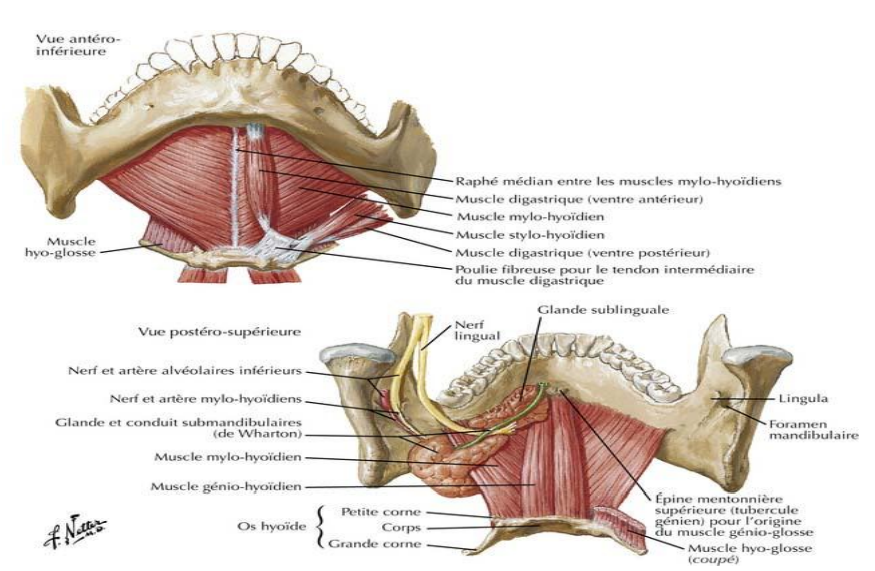
Muscles abaisseurs
Peu puissants, ils ont une insertion hyoïdienne commune. Ils incluent :
- Muscles supra-hyoïdiens (abaisseurs directs) :
- Muscle génio-hyoïdien
- Muscle mylo-hyoïdien
- Muscle digastrique
- Muscle stylo-hyoïdien
- Muscles sous-hyoïdiens (abaisseurs indirects)
Rapports de l’ATM
Les rapports de l’ATM conditionnent son abord chirurgical en raison de la présence d’éléments nobles.
- Latéraux :
- Peau, muscles peauciers superficiels
- Branche temporo-faciale, rameau temporal, rameau frontal, rameaux palpébraux
- Médiaux :
- Boutonnière rétro-condylienne
- Artère maxillaire interne
- Nerf mandibulaire
- Antérieurs :
- Masséter (en dehors)
- Ptérygoïdien latéral
- Temporal
- Échancrure sigmoïde
- Postérieurs :
- Conduit auditif externe
- Pôle supérieur de la parotide
- Inférieurs :
- Partie supérieure de la branche montante
- Supérieurs :
- Base du crâne
- Méninge
- Lobe temporal
Les dents
L’arcade dentaire humaine comprend 16 dents par arcade : 4 incisives, 2 canines, 4 prémolaires et 4 à 6 molaires, soit 32 dents. Chaque type de dent a un rôle spécifique :
- Incisives et canines : section et dilacération du bol alimentaire
- Prémolaires et molaires : écrasement du bol alimentaire
Les arcades dentaires
Les dents s’engrènent dans l’os alvéolaire des os porteurs (maxillaire et mandibule) en formant un arc. L’arcade maxillaire, plus large, circonscrit l’arcade mandibulaire. Les cuspides vestibulaires maxillaires surplombent et recouvrent les dents mandibulaires, permettant la fonction.

Rappel physiologique
Les ATM sont parmi les articulations les plus sollicitées. Elles participent à l’ouverture de la bouche et à la mastication.
- Au repos : le condyle mandibulaire est situé dans la partie antérieure de la cavité glénoïde, avec un espace d’inocclusion de 2 à 3 mm.
- En occlusion centrée : les condyles mandibulaires occupent la position la plus postérieure possible dans la fosse temporale.
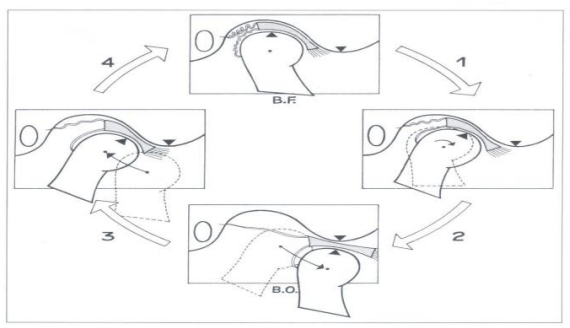
- Lors de l’ouverture buccale : les deux premiers centimètres sont caractérisés par un mouvement de rotation pure, mettant en jeu l’articulation disco-mandibulaire. Au-delà, le ménisque et le condyle mandibulaire effectuent une translation sagittale, en bas et en avant, jusqu’au sommet de l’éminence temporale. Le frein discal postérieur empêche le ménisque de glisser au-delà du versant articulaire du tubercule articulaire temporal.
- Lors de la fermeture : le ménisque se recentre par une translation sagittale en arrière et en haut.
- Mouvements de propulsion et de rétropulsion : assurés par l’articulation disco-temporale, sous l’action du ptérygoïdien latéral, effectuant une translation antérieure le long du condyle temporal.
- Déplacement latéral (diduction) : lors de la diduction à droite, le condyle mandibulaire droit glisse en dehors, dans le sens du mouvement du menton (articulation disco-temporale). À gauche, l’articulation disco-mandibulaire assure le pivotement du condyle dans le plan horizontal.
Neurophysiologie
La coordination des éléments de l’appareil manducateur est assurée par des filets sensitifs du nerf trijumeau.
La croissance de l’ATM
La croissance de l’ATM dépend de l’activité des points d’ossification et des phénomènes de remodelage par apposition-résorption. Elle est influencée par :
- L’éruption dentaire
- L’occlusion
- Le développement des fonctions (respiration, mastication, déglutition)
L’ATM se développe vers le bas, en dehors et en arrière. La croissance en hauteur et en longueur repose principalement sur l’activité du cartilage condylien, une zone de croissance secondaire adaptative. Contrairement aux autres articulations du corps, l’ATM n’est pas prédéterminée, mais adaptative.
Embryogenèse de l’ATM
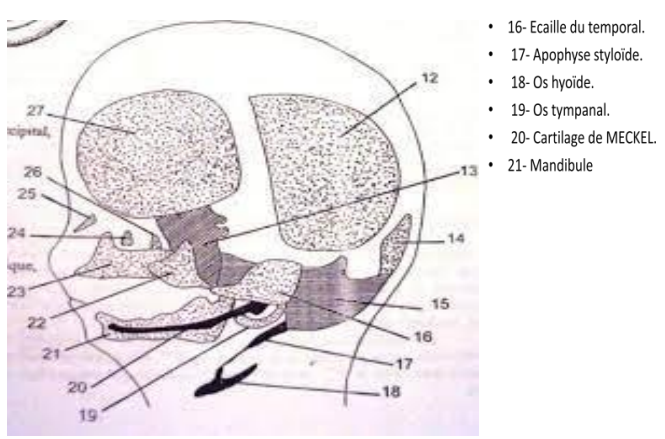
L’embryogenèse de l’ATM est complexe. Elle est induite par le cartilage de Meckel et débute par une condensation mésenchymateuse vers la 6e semaine in utero.
- 12e semaine : apparition de l’ébauche du ptérygoïdien latéral
- 13e semaine : visibilité d’un noyau temporal, apparition des cavités articulaires (l’inférieure en premier)
- Par la suite : isolation du ménisque, formé de tissu fibreux dense, qui recouvre la tête du condyle et la surface temporale
- Avant la naissance : le cartilage secondaire condylien est très actif, provoquant une importante croissance condylienne
- À la naissance : l’articulation est superficielle, elle s’approfondit avec les années pour atteindre sa position définitive vers 6 ans
La différenciation des structures articulaires s’effectue à partir de deux blastèmes :
- Blastème temporal : à l’origine de l’éminence et de la fosse glénoïde
- Blastème mandibulaire : à l’origine du condyle
Démarche Diagnostique
Examen clinique
L’examen clinique d’un patient présentant des troubles de l’ATM recherche une anomalie des structures suivantes :
- Surfaces articulaires
- Disque articulaire
- Ligaments et capsule
- Muscles
- Articulé dentaire et occlusion
Ces troubles peuvent traduire une atteinte locale spécifique de la sphère stomatologique ou une atteinte générale.
Interrogatoire
L’interrogatoire précise :
- Le terrain du patient : anxiété
- Les antécédents : familiaux, médicaux, chirurgicaux
- L’évolution de la pathologie :
- Douleur (motif principal de consultation)
- Bruits articulaires (claquements, craquements)
- Ressaut articulaire (décrochement de la mâchoire)
- Luxations de la mâchoire
Examen exobuccal
Il recherche :
- Asymétrie de la face et troubles de la stature
- Étude des mouvements de l’articulation et de leur amplitude
- Localisation des douleurs (musculaire, articulaire, tendineuse)
- Palpation de l’articulation (ressaut, craquement, luxation du disque) et des muscles masticateurs
- Recherche d’hyperlaxité
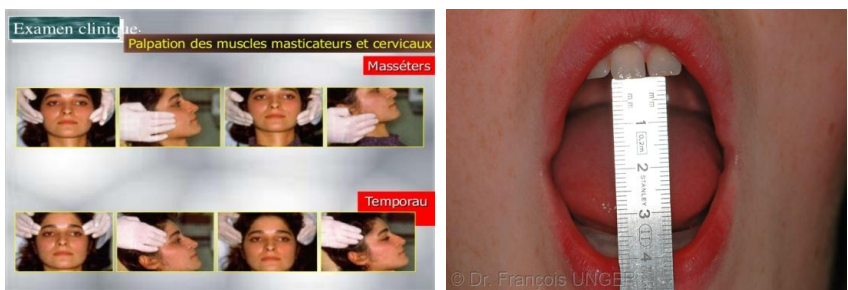
Signes d’appel ou signes articulaires
Signes directs
- Douleur : motif de consultation le plus fréquent. Caractérisée par son intensité, sa durée, son mode d’apparition et son siège.
- Limitation de l’ouverture buccale : transitoire ou permanente.
- Bruits articulaires :
- Craquement : bruit bref, sonore, comparable à une branche qui casse, fréquent dans les ATM non pathologiques.
- Claquement : bruit violent, net et sonore, comparable à un fouet qui claque. Un claquement sonore indique un disque préservé (meilleur pronostic), tandis qu’un claquement étouffé suggère un disque déformé (pronostic moins favorable).
- Crépitation : suite de bruits faibles et répétés, assimilables à un bruit de pas sur le gravier, indiquant une insuffisance de liquide synovial ou une déformation arthrosique.
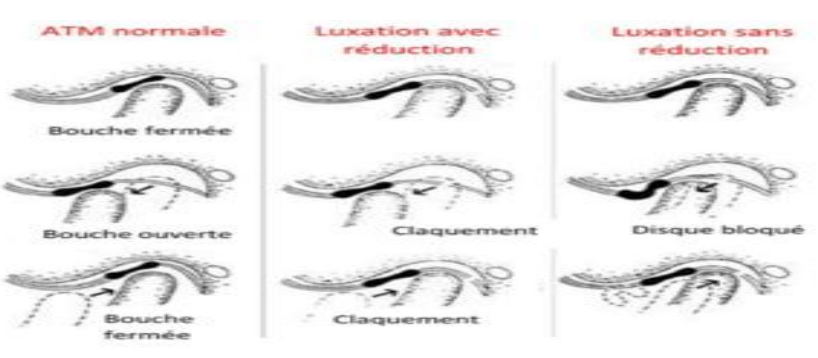
- Ressaut : sensation de décrochage de la mâchoire avec ouverture en deux temps.
- Blocage en bouche ouverte : lié à une luxation condylo-temporale antérieure.
Signes indirects
- Vertige
- Otalgies
- Algies faciales
- Douleurs pharyngées
- Troubles de la déglutition
- Douleurs maxillo-dentaires
- Céphalées
- Algies cervicales
Histoire de la maladie
- Date d’apparition
- Évolution
- Traitements antérieurs et leur efficacité
Antécédents
- Personnels
- Notion de traumatismes thérapeutiques odonto-stomatologiques
- Notion de blocages intermittents

Examen clinique proprement dit
Examen exobuccal
- Inspection :
- Asymétrie
- Cicatrice mentonnière
- Dimension des trois étages de la face (dimension verticale d’occlusion)
- Palpation :
- Recherche des zones algiques
- Palpation musculaire (au repos et en contraction)
- Palpation articulaire (au repos et lors des mouvements)
- Auscultation :
- Confirme l’existence des bruits articulaires
- Précise leurs caractères
Examen endobuccal
- Hygiène bucco-dentaire
- Environnement buccal
- Empreintes des dents sur les bords latéraux de la langue
- Situation posturale de la langue
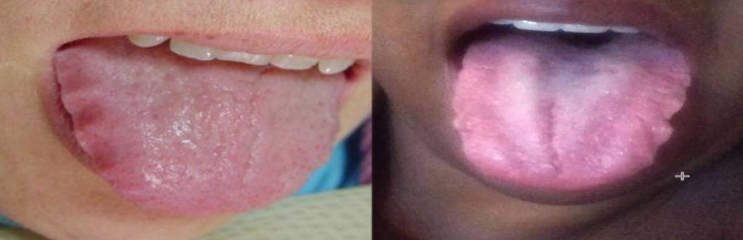
Examen de la denture
- Abrasions
- Mobilités
- Pertes dentaires
- Malpositions
- Obturations débordantes
- Prothèses iatrogènes
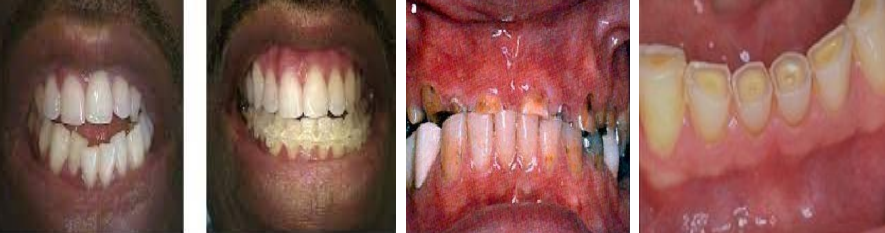
Examen de l’occlusion
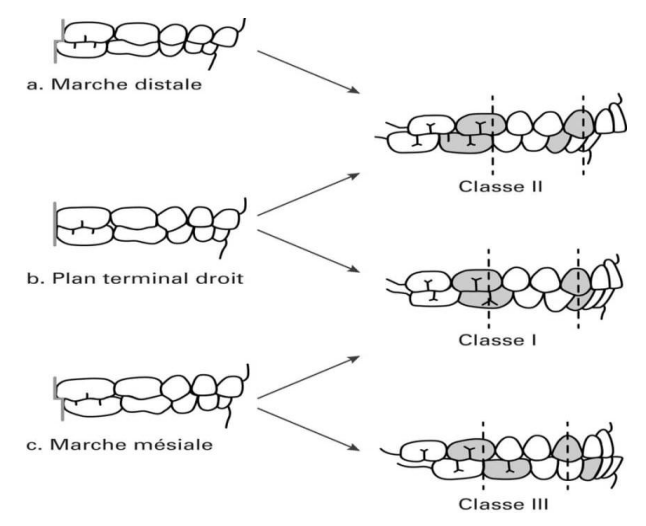
- Statique :
- Au repos
- En occlusion
- Marche distale
- Plan terminal droit
- Marche mésiale
- Dynamique :
- Prématurités
- Interférences, surtout en latéralité
- Classes III
À l’issue de cet examen clinique, une orientation diagnostique peut généralement être évoquée, parfois nécessitant une confirmation par des examens complémentaires.
Examens complémentaires
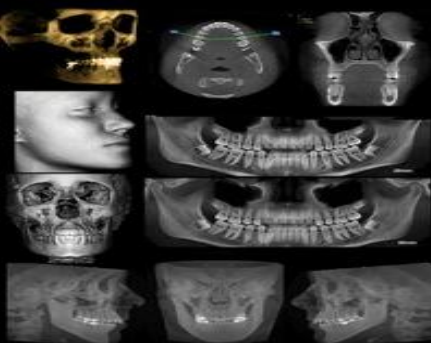
Bilan radiologique
Imagerie conventionnelle
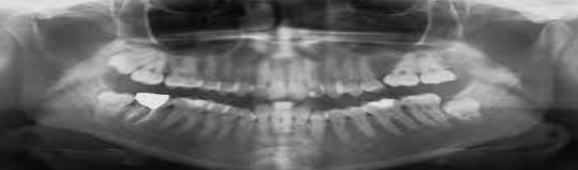
- Orthopantomogramme : simple, rapide, permet une étude globale et statique de l’ATM, des dents et du maxillaire.
- Incidence de face basse (bouche ouverte) : image des deux condyles de face et des deux cols du condyle, particulièrement utile dans les asymétries.
- Incidence de Schuller : image des contours articulaires en bouche ouverte et fermée, précise pour les contours articulaires et utile en début de bilan.
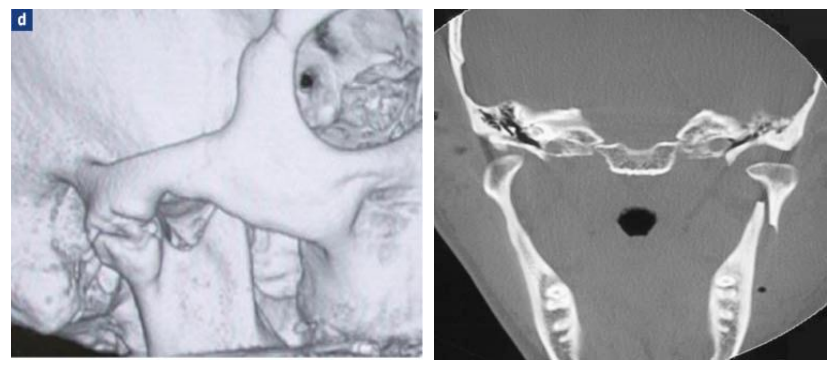
Scanner
Le scanner localise sans déformation les structures anatomiques en 3D. Fiable mais onéreux et irradiant, il est rarement prescrit en première intention. L’injection de produit de contraste intra-articulaire permet de visualiser le ménisque en négatif. Il est utile pour apprécier les constituants osseux.
Scanner dentaire ou Dentascan
Examen scanographique classique permettant l’étude des dents et de leur environnement.
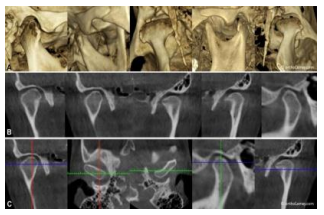
Cone Beam
Utilise un faisceau d’irradiation conique. Plus précis que l’orthopantomogramme, il offre une résolution similaire ou supérieure au scanner, avec la possibilité de reconstitution numérique en 3D.
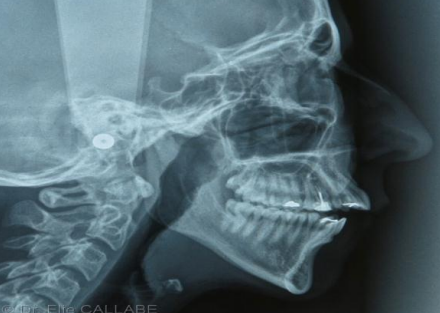
Téléradiographies
Utilisées pour les dysharmonies maxillo-mandibulo-dentaires, elles permettent une analyse précise de la dentition et de la mâchoire, notamment en orthodontie.
Arthrographie
Conserve un intérêt pour visualiser les perforations méniscales.
Arthroscopie
Permet de visualiser directement les éléments intracapsulaires de l’articulation et de réaliser un diagnostic et un geste thérapeutique immédiat sous anesthésie loco-régionale ou générale, avec une ou deux petites incisions cutanées.
Imagerie par résonance magnétique (IRM)
L’IRM est l’examen le plus performant pour étudier l’anatomie normale ou pathologique des ATM de manière atraumatique. Non irradiante et non invasive, elle offre une excellente visibilité du disque et permet une étude dynamique des ATM (« ciné-IRM »). Elle donne également des informations précises sur l’état osseux.
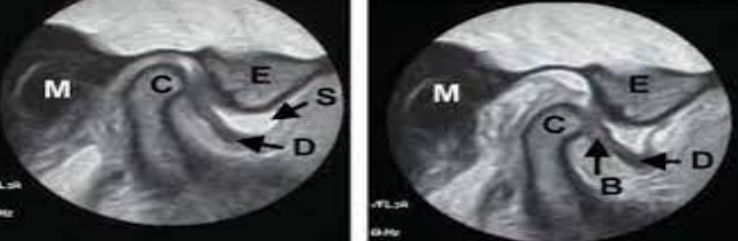
Échographie
Examen opérateur-dépendant, non irradiant, basé sur les ultrasons. Permet une étude dynamique et non invasive de l’articulation, du ménisque, du condyle mandibulaire et du muscle ptérygoïdien latéral.
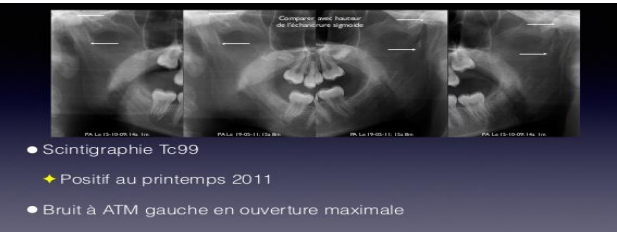
Scintigraphie
Indiquée pour les tumeurs bénignes osseuses, elle détecte la plupart des lésions par une hyperfixation, mais n’est pas spécifique (tumorale, inflammatoire ou dégénérative).
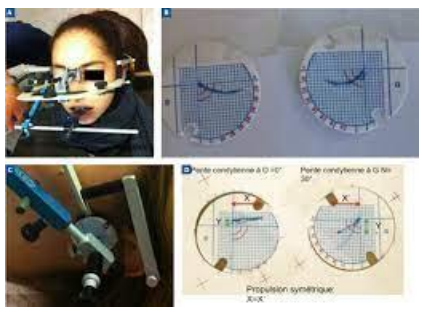
Axiographie
Examen paraclinique non invasif destiné à évaluer les déplacements condyliens dans les trois plans de l’espace. Il s’agit d’un enregistrement graphique des mouvements du condyle mandibulaire, constituant un document médicolégal dans les traitements prothétiques ou orthodontiques importants.
Condylographes
Utilisent les mêmes principes que les axiographes, mais l’enregistrement est ultrasonore.
Électromyogramme
Permet d’apprécier l’ampleur de l’atrophie des muscles masticateurs.
Examens biologiques
- Examens de l’inflammation :
- Une élévation de la vitesse de sédimentation (VS) ou de la protéine C réactive (CRP) n’est pas spécifique, mais permet de différencier une atteinte dégénérative d’une atteinte inflammatoire.
- Hémogramme : anémie inflammatoire, éosinophilie, neutropénie.
- Analyse du liquide synovial :
- Recherche de germes à l’examen direct ou en culture (par exemple, bacille de Koch) en cas d’arthrite septique.
Conclusion
L’ATM est une articulation très complexe, dont le fonctionnement et les éléments ne sont pas encore totalement élucidés. Elle met en jeu un ensemble de systèmes neuromusculaires et articulaires, où la moindre pathologie peut entraîner des perturbations physiques, psychiques et parfois esthétiques. L’interprétation des données issues de l’axiographie, de l’électromyogramme ou d’autres méthodes cliniques constitue l’approche diagnostique la plus adaptée aux besoins quotidiens du praticien. L’utilisation de plusieurs techniques complémentaires améliore le diagnostic et, par conséquent, la thérapeutique.
Sémiologie et examen spécifique d’un patient atteint d’un trouble de l’ATM / PBD
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.
Leave a Reply