Les allergies en odontostomatologie / Pathologies Bucco-Dentaires
Les allergies en odontostomatologie / Pathologies Bucco-Dentaires
Introduction
Vu la fréquence des réactions allergiques face aux prescriptions médicamenteuses, il est essentiel que le médecin-dentiste identifie les patients allergiques et soit capable de reconnaître les signes et symptômes des manifestations locales, locorégionales et générales, associées aux différentes réactions allergiques.
Définitions
Hypersensibilité
L’hypersensibilité provoque des symptômes ou des signes cliniques reproductibles objectivement, initiés par une exposition à un stimulus défini, à une dose tolérée par des sujets normaux.
EAACI 2004
Allergie
Est une réaction d’hypersensibilité initiée par un mécanisme immunologique :
- À médiation humorale (immunoglobulinique)
- À médiation cellulaire (lymphocytes)
- IgE-médiées
- Non IgE-médiées
Référence : Meyer P, Co Minh H, Demoly P. Révision de la nomenclature des termes en allergologie. Revue Française d’Allergologie et d’Immunologie Clinique 2003, 43(4), 278-280.
Allergène
Un allergène est un antigène de l’environnement, une substance capable de provoquer une réaction allergique chez un sujet préalablement sensibilisé lorsqu’il est à son contact.
Atopie
L’atopie est une tendance individuelle ou familiale à produire des IgE spécifiques, en réponse à de petites doses d’antigènes habituellement protéiques et à développer des symptômes typiques tels que l’asthme, la rhino-conjonctivite ou le syndrome eczéma dermatite.
Sensibilisation
Après contact avec un allergène, l’organisme développe des IgE spécifiques de cet allergène. La sensibilisation est mise en évidence par la présence d’IgE spécifiques dans le sang ou la positivité d’un test cutané. Elle peut exister sans symptôme clinique associé, donc sans allergie vraie.
Pseudo-allergie
Il s’agit d’une réaction d’intolérance ressemblant à des allergies, sans pouvoir prouver une sensibilisation spécifique. L’importance de la réaction est dose-dépendante et il est possible qu’elle se déclare déjà lors d’un premier contact avec une substance exogène.
Différents types d’allergènes
Principales caractéristiques des allergènes
- Pneumallergènes : Allergènes aéroportés et donc inhalés.
- Trophallergènes : Allergènes alimentaires impliqués.
- Allergènes professionnels : Inhalés sur les lieux de travail.
- Allergènes recombinants : Obtenus in vitro par intégration du matériel génétique de l’allergène.
- Allergènes transcutanés : Transmis par les insectes piqueurs (réaction au venin : guêpe, fourmi, frelon…) ou à une sécrétion salivaire lors d’une morsure (moustique, puce…).
- Allergènes médicamenteux : Surtout les antibiotiques (pénicillines), certains AINS (pyrazolés), les anesthésiques, les produits radiologiques de contraste.
- Allergènes cosmétiques : Rouges et bâtons gras pour les lèvres, vernis à ongles et durcisseur.
Facteurs de risque
Facteurs prédisposants
Atopie
- La prédisposition familiale détermine le risque de manifestation allergique chez l’enfant.
- Le risque est de 30 % si l’un des parents est atopique.
- Si les deux parents sont atopiques, le risque est de 50 %.
Âge
- La fréquence des manifestations allergiques et la nature des organes ciblés varient avec l’âge.
- L’apparition de sensibilisations allergéniques dans l’enfance est prédictive de la survenue d’autres manifestations cliniques plus tard dans la vie.
Sexe
- Il semble que les garçons ont un risque d’atopie plus élevé envers les acariens, ainsi que pour le développement de l’asthme et la dermatite atopique.
Facteurs déclenchants
Allergène
- Ce sont préférentiellement des glycoprotéines ou les hydrates de carbone.
- Pour les réactions cellulaires, il s’agit de médicaments ou de molécules de faible poids moléculaire.
Facteurs aggravants
- L’environnement : L’allergie au pollen est plus fréquente chez les bébés nés au printemps que chez les bébés nés dans d’autres saisons.
- Les infections.
- Le tabagisme : Augmente la concentration d’IgE chez l’adulte. Quant au tabagisme passif, il augmente l’incidence de l’asthme chez l’enfant.
- Alimentation et mode de vie.
La réaction allergique
Les acteurs de la réaction allergique
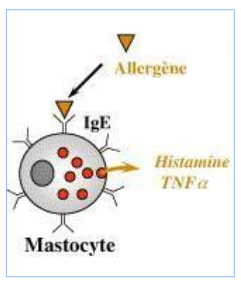
Les cellules
- Mastocytes et basophiles.
- Polynucléaires éosinophiles.
- Plaquettes.
- Lymphocytes T.
- Cellules présentatrices d’antigène (cellules dendritiques, macrophages).
Les médiateurs
- Histamine.
- Cytokines.
- Prostaglandines.
- Thromboxanes.
- Leucotriènes.
- Tryptase (dans le sérum, ainsi que dans certaines sécrétions : salive, sécrétions nasales, urines, selles).
- Demi-vie très courte (2-3 jours) mais très longue quand IgE fixées sur récepteurs (3-4 semaines).
Les anticorps IgE
Deux types de récepteurs ont été identifiés :
- Récepteurs de type I (FcεRI, de forte affinité) : Exprimés sur la membrane des cellules effectrices de l’allergie immédiate (mastocytes et basophiles).
- Récepteurs de type II (FcεRII, ou antigène CD23), de faible affinité : Exprimés sur des cellules diverses, et sur les lymphocytes T et B régulant la production des IgE.
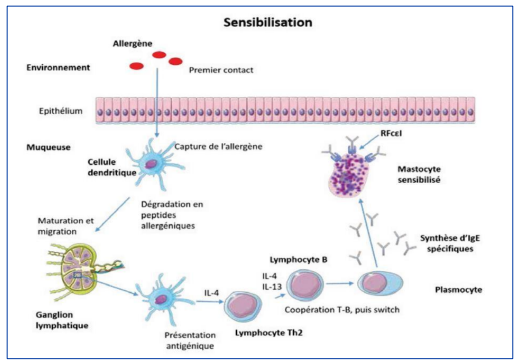
Physiopathologie de la réaction allergique IgE-dépendante
- Phase de sensibilisation.
- Phase de déclenchement, révélation de l’allergie.
Référence : Evrard B. Physiopathologie de l’allergie IgE-dépendante. REVUE FRANCOPHONE DES LABORATOIRES 2020, 521: 20-30.
Conséquences physiopathologiques de la libération des médiateurs
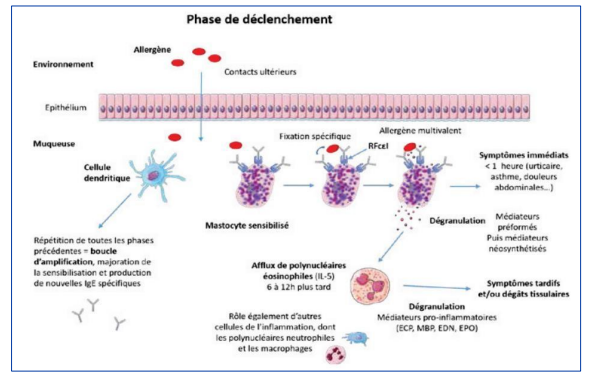
Phase inflammatoire immédiate
Due à la libération rapide des médiateurs inflammatoires :
- Augmentation de la perméabilité capillaire.
- Troubles de contraction du myocarde, contraction des fibres musculaires lisses.
- Éternuement et prurit, irritation bronchique et augmentation de la sécrétion du mucus.
Phase inflammatoire tardive
Due au recrutement local d’éosinophiles, secondaire à la libération de cytokines et de chimiokines par les lymphocytes T CD4, les mastocytes et les basophiles. Cette deuxième phase survient quelques heures après la première. Son expression clinique est variable.
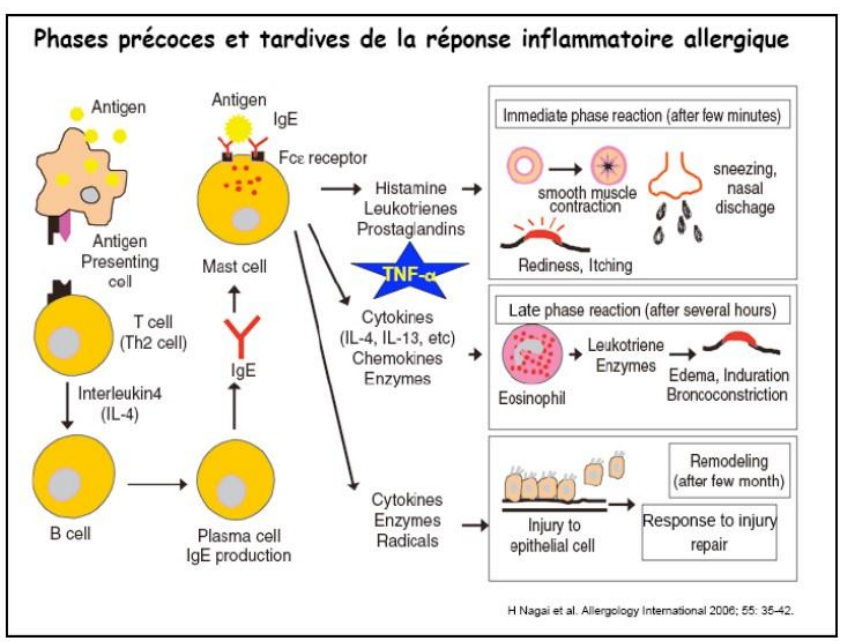
Phases précoces et tardives de la réponse inflammatoire allergique
D’autres immunoglobulines, en particulier des IgG, peuvent être à l’origine de réactions allergiques. Les complexes immuns ainsi formés peuvent activer le système du complément et la libération des anaphylotoxines, déclencher la production de leucotriènes et la dégranulation des cellules cibles.
Classifications
Classification de l’Académie Européenne d’Allergologie et d’Immunologie Clinique (EAACI)
Classification de Gell et Coombs (1968)
Les réactions d’hypersensibilité sont classées en quatre types en fonction des cellules et des médiateurs impliqués :
Hypersensibilité type I : Immédiate, médiée par les IgE
- C’est le type le plus fréquent, se manifeste très vite après un second contact avec un allergène, donc les symptômes apparaissent très rapidement, d’où le nom d’hypersensibilité immédiate.
- Manifestations associées au niveau bucco-dentaire :
- Tuméfaction buccale indolore et/ou péribuccale, urticaire.
- Elle persiste de 1 à 3 jours puis disparaît spontanément.
Hypersensibilité type II : Cytotoxique
- Réaction de cytotoxicité médiée par des anticorps IgG ou IgM dirigés contre des antigènes de la surface cellulaire.
- Se traduit par certaines maladies cutanées auto-immunes.
- Elle n’est pas retrouvée au niveau de la cavité buccale.
Hypersensibilité type III : Médiée par les complexes immuns
- Repose sur l’existence de complexes antigènes/anticorps solubles circulants qui se déposent dans certains tissus et y provoquent des lésions dues à l’inflammation et l’activation du système du complément et de la phagocytose.
- Ce type de réaction est très fréquent dans les maladies auto-immunes.
Hypersensibilité type IV : Retardée
- Médiée par les lymphocytes T qui reconnaissent un allergène et qui contribuent à une réaction de type cytotoxique 48 à 72 heures.
- On les retrouve dans les eczémas de contact, les rejets de greffes, la dermatite de contact.
- Manifestations buccales :
- Stomatite de contact, ulcérations et nécroses tissulaires, éruptions lichénoïdes.
Manifestations cliniques
Réactions allergiques immédiates
Érythème
- Rougeur transitoire de la peau due à une vasodilatation des vaisseaux cutanés superficiels.
Urticaire
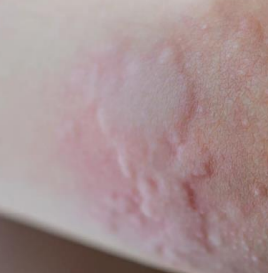
- Éruption papuleuse, érythémateuse, prurigineuse et circonscrite d’apparition fugace.
- Traitement :
- Les antihistaminiques sont le traitement de choix de l’urticaire.
- Contre-indication de : aspirine, AINS, codéine et de médicaments histaminolibérateurs.
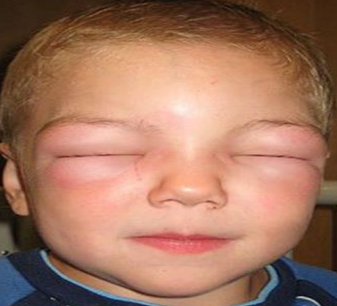
Angio-œdème (œdème de Quincke)
- Tuméfaction sans limites précises, résultant de l’extravasation de fluide dans le tissu interstitiel (lèvres, paupières, langue, muqueuse buccale et extrémités).
- L’atteinte laryngée est la plus dangereuse, pouvant entraîner une dysphagie et une dyspnée aboutissant à une oblitération du tractus respiratoire.
- L’angio-œdème s’installe en général en quelques minutes à quelques heures et est de résolution spontanée en quelques heures à quelques jours.
Syndrome oral (syndrome de Lessof)
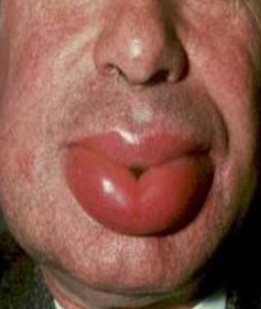
- Manifestation immédiate de la muqueuse buccale au contact d’un allergène alimentaire (IgE-dépendante).
- Limité à une sensation subjective de prurit buccopharyngé accompagné ou non d’inflammation locale.
- Ces symptômes sont de courte durée, intenses ; ils peuvent être à l’origine d’un œdème du carrefour aérodigestif ou s’associer à une rhinoconjonctivite, à un bronchospasme, voire annoncer un choc anaphylactique.
Anaphylaxie et choc anaphylactique
- L’anaphylaxie se définit comme « une réaction d’hypersensibilité systémique, sévère et potentiellement fatale, survenant brutalement suite à l’exposition à un allergène ».
- Elle se caractérise par une atteinte des voies aériennes, de la respiration ou de l’hémodynamique, accompagnée dans la plupart des cas par une atteinte cutanéo-muqueuse.
- Urgence médicale.
Réactions allergiques retardées
Eczéma de contact
- Modèle de l’hypersensibilité retardée médiée par des lymphocytes T spécifiques de l’antigène.
- Les lésions élémentaires comportent érythème, vésicules, croûtes, suintement, desquamation.
Eczéma chronique
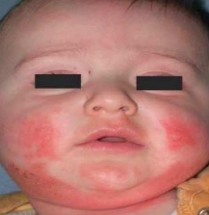
- Les lésions sont caractérisées par un épaississement de la peau (lichénification) et une hyperpigmentation.
- Sur les paumes et les plantes, les paumes sont fissuraires et hyperkératosiques.
- Sur le plan histologique, il s’agit d’une inflammation dermo-épidermique.
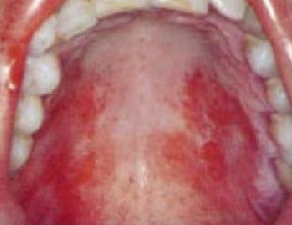
Stomatite allergique de contact
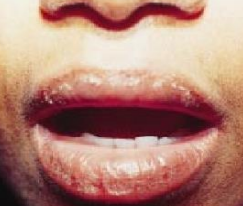
- Réalise un érythème et un œdème se recouvrant de plages érosives ou ulcérées accompagnées d’une sensation de brûlure.
- D’aspect plus ou moins rouge vif, lisse, vernissé.
- La langue peut être dépapillée.
Chéilite de contact
- Eczéma de la demi-muqueuse des lèvres.
- Comme celui de la peau, il est souvent de début rapide et prurigineux.
- L’érythème et l’œdème, puis la vésiculation, sont suivis d’exsudation, puis de croûtes, de desquamation, puis de fissuration.
Chéilite atopique
- Une chéilite chronique, sèche, fissurée, desquamative peut être une localisation d’une dermatite atopique.
Toxidermie
- Réaction cutanée et/ou muqueuse secondaire, qui peut être provoquée par des médicaments ou des substances chimiques par voie orale ou parentérale.
Syndrome de Lyell
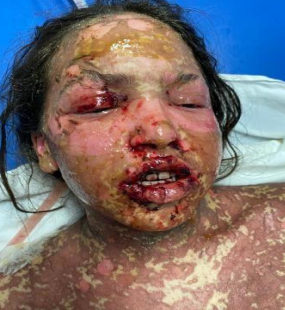
- Se traduit par un érythème et un décollement cutané, pertes hydriques, malaises et fièvre.
Syndrome de Stevens-Johnson et érythème polymorphe médicamenteux
- Éruption bulleuse, associée à des macules et à des papules érythémateuses plus ou moins centrées par les bulles, réalisant des aspects en cocarde constituant une stomatite érosive à enduit fibrineux.
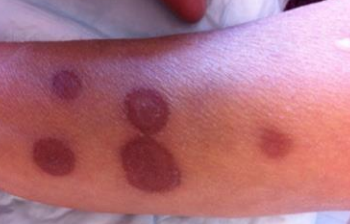
Toxidermies pemphigoïdes et pemphigus induits
- L’aspect clinique, érosif et lichénoïde, caractérise le pemphigus induit par la D-pénicillamine notamment.
- Histologiquement : nécroses kératinocytaires, dépôts intercellulaires en immunofluorescence.
Lichens iatrogènes ou stomatites érosives
- On appelle toxidermies lichénoïdes.
- Les médicaments incriminés sont souvent les bêtabloquants et les sels d’or.
Éruptions phototoxiques et photoallergiques
- Réactions liées à l’exposition solaire chez un sujet absorbant certains médicaments phototoxiques.
- Elles ont l’aspect d’un “super coup de soleil”, rouge vif.
- Les lèvres sont souvent intensément œdémateuses et douloureuses.
- L’évolution se fait ensuite vers la desquamation et la fissuration.
Stomatodynies et glossodynies
- Sensation subjective de brûlures buccales douloureuses en l’absence de tout signe objectif.
- Des signes d’accompagnement sont fréquemment rapportés : sécheresse, modification du goût, comportement alimentaire perturbé et autres.
Aphtes
- Certaines toxidermies peuvent prendre l’aspect d’aphtes parfois difficiles à distinguer des lésions aphtoïdes.
Macrochéilite et macroglossite
- La macrochéilite du syndrome de Melkersson-Rosenthal est un phénomène allergique (alimentaire).
- Dans d’autres cas, c’est une allergie de contact qui est à l’origine de ces manifestations chroniques.
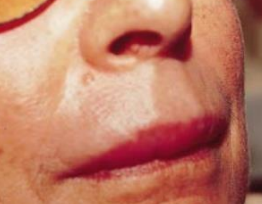
Manifestations allergiques au niveau des glandes salivaires
- Les parotidites allergiques se manifestent par une augmentation brutale du volume d’une ou des deux glandes parotides avec sensation de tension sans douleur vraie, sans signes généraux d’accompagnement.
- À l’examen, l’augmentation de volume est ferme, homogène, non dure, sans point douloureux.
- À l’origine du canal de Sténon, parfois tuméfié, la salive est normale.
- L’évolution est spontanément régressive en quelques heures.
Les différents types d’allergènes rencontrés en odontostomatologie
Les anesthésiques locaux
- On estime que 0,7 % des réactions anaphylactiques sont engendrées par des anesthésiques locaux.
Les principes actifs
- L’allergie vraie aux amino-amides reste exceptionnelle.
- Les réactions allergiques concernent essentiellement les molécules à fonction ester, dont le principal catabolite, l’acide para-amino-benzoïque (PABA), possède des propriétés allergènes.
Les adjuvants
- Le vasoconstricteur : Réaction d’intolérance.
- Les parabènes : Conservateur potentiellement allergisant.
- Les sulfites : Conservateur du vasoconstricteur, peut déclencher une crise chez l’asthmatique, voire un choc anaphylactique.
Le latex
- Sensibilisant courant dans le milieu médical.
Les antiseptiques et les désinfectants
- La plupart de ces produits sont corrosifs, sensibilisants, et peuvent provoquer des affections cutanées invalidantes pour le personnel exposé.
Le dentifrice
- L’allergène le plus courant est l’arôme, la bétaïne de cocamidopropyle, le propylène glycol et les conservateurs.
Précautions à prendre
- Être muni de gants en caoutchouc épais et d’équipements de protection individuelle comme des lunettes de protection, un masque, une blouse.
- Une ventilation, aération et aspiration adaptées dans les locaux.
- Des locaux, matériels et équipements bien conçus et entretenus.
- Un stockage adapté.
- Manipulation adéquate des produits désinfectants.
Les allergènes médicamenteux
À usage général
- Les principaux responsables : pénicillines, aspirine, anti-inflammatoires non stéroïdiens, barbituriques, sels d’or, phénylbutazone.
- À l’origine d’accidents de type : œdème de Quincke, toxidermie.
Allergies aux antibiotiques
- Chez les patients ayant une allergie à la pénicilline, l’administration de céphalosporines doit être considérée comme à risque et contre-indiquée.
À usage local
- Antifongiques, antiseptiques.
- Anti-inflammatoires, y compris les corticoïdes à usage local.
- Anesthésiques de contact.
- Propolis utilisée dans des pastilles pour la gorge.
Les matériaux dentaires
- Ciments.
- Pâtes à polir.
- Métaux des amalgames.
- Résines utilisées pour prothèses dentaires.
- Titane.
- Appareillages orthodontiques.
- Matériaux à empreintes.
- Alliages non précieux.
Diagnostic et explorations
L’interrogatoire
- Identifie les patients à risque et anticipe certaines réactions croisées possibles.
Les tests biologiques
Numération de la formule sanguine
- Peut révéler une hyperéosinophilie sanguine, supérieure à 500/mm³.
Les tests cutanés
Intradermo-réaction (IDR)
- Utile et bien codifiée dans le diagnostic des allergies aux bêta-lactamines, aux curares et aux venins d’hyménoptères.
- Évalue les réactions retardées à médiation cellulaire.
- Ses indications sont très limitées (surtout réservées aux médicaments).
Prévention
- Prévention primaire : S’adresse à un sujet qui n’a jamais fait d’allergie.
- Prévention secondaire et tertiaire : Vise à éviter que le sujet qui présente déjà des tests d’allergie positifs ne développe des signes cliniques d’allergie.
Conclusion
- Les réactions allergiques concernent l’utilisation de certains médicaments (les pénicillines) mais aussi de certaines substances ou matériaux comme le latex.
- Il est important de faire la distinction entre allergie et intolérance liées à certaines molécules.
- L’interrogatoire identifie les patients à risque mais aussi anticipe certaines réactions croisées possibles.
Références
- Meyer P, Co Minh H, Demoly P. Révision de la nomenclature des termes en allergologie. Revue Française d’Allergologie et d’Immunologie Clinique 2003, 43(4), 278-280.
- Bourgoin-Heck M, Cottel N, Saf S, Wanin S. Hypersensibilités et allergies chez l’enfant et l’adulte : aspects physiopathologiques, épidémiologiques, diagnostiques et principes de traitement. La Revue du Praticien 2021, 71(6):675-83.
- Evrard B. Physiopathologie de l’allergie IgE-dépendante. Revue Francophone des Laboratoires, 2020 (521), 20-31.
- Nosbaum, A., Augey, F., Nicolas, J.-F., & Bérard, F. (2014). Physiopathologie de l’urticaire. Annales de Dermatologie et de Vénéréologie, 141, S559-S564.
- Wagner E. Urticaire et angio-œdème. Service de médecine de premier recours – DMCPRU – HUG – 2017.
- Abi Khalil M et al. Anaphylaxie et état de choc anaphylactique. Rev Med Suisse 2014; 10: 1511-5.
- Fernandez S, Pralong P, Nicolas JF. Œdème de Quincke et anaphylaxie. Revue du Praticien 2012, 62: 829-835.
- Allergie en stomatologie. EMC Stomatologie. 22-050-M-10.
- Revue Française d’Allergologie December 2021.
- Thibault Large, Samet Karaks. Les réactions d’hypersensibilités : Physiopathologie et incidence au cabinet dentaire. E. Boyer Immunologie 2020.
- Y. Croguennec, T. Darmedru, F. Arnould, M. Jaffrelot. Les réactions allergiques : Les bonnes pratiques. Chapitre 109. Stmu.Urgences 2012.
- Yvon Roche. Risques médicaux au cabinet dentaire en pratique quotidienne. Identification des patients, évaluation des risques. Prise en charge : prévention et précautions.
Les allergies en odontostomatologie / Pathologies Bucco-Dentaires
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.

Leave a Reply