Pathologies Thyroïdiennes et Surrénaliennes : Répercussions Bucco-Dentaires et Prise en Charge au Cabinet Dentaire
Par un praticien pour les étudiants en médecine dentaire — Guide clinique complet
Introduction : Pourquoi le Dentiste Doit Connaître l’Endocrinologie ?
Le cabinet dentaire n’est pas une île isolée du reste de l’organisme. Chaque patient qui s’installe dans le fauteuil est un être global, dont les pathologies systémiques influencent directement la cavité buccale et conditionnent nos choix thérapeutiques.
Les troubles thyroïdiens et surrénaliens font partie des affections endocriniennes les plus fréquentes en médecine générale. L’hyperthyroïdie touche 2 à 5 % des femmes, et les insuffisances surrénaliennes, souvent sous-diagnostiquées, peuvent exposer le patient à un risque vital lors d’interventions de routine. Ignorer ces pathologies, c’est prendre un risque clinique réel.
Ce guide s’adresse aux étudiants en odontologie souhaitant maîtriser les liens entre pathologies endocriniennes et santé bucco-dentaire, ainsi que les précautions indispensables à adopter en pratique quotidienne.
Partie 1 — Pathologies Thyroïdiennes
La thyroïde est une glande endocrine constituée de deux lobes, situés de part et d’autre du larynx, à la base du cou. Elle sécrète deux hormones principales : la triiodothyronine (T3) et la thyroxine (T4 ou tétraiodothyronine), qui régulent le métabolisme général de l’organisme. Le déséquilibre de leur production — en excès ou en déficit — engendre des répercussions systémiques et bucco-dentaires significatives.
H2 — L’Hypothyroïdie : Insuffisance Hormonale et Répercussions Bucco-Dentaires
Définition et Symptomatologie Générale
L’hypothyroïdie est une insuffisance de production des hormones thyroïdiennes. Le tableau clinique associe classiquement les signes suivants :
- Somnolence et fatigue chronique
- Signes cutanéo-muqueux : chute de cheveux, peau sèche et froide
- Signes musculaires : muscles tendus, durs et douloureux
- Signes cardiaques : bradycardie
- Signes digestifs : constipation
Diagnostic Biologique
Le diagnostic repose sur le dosage de la TSH (Thyroid Stimulating Hormone) : une TSH élevée confirme l’hypothyroïdie. Ce résultat est essentiel à connaître lors de l’interrogatoire du patient.
Manifestations Bucco-Dentaires Spécifiques
L’hypothyroïdie peut provoquer plusieurs atteintes bucco-dentaires, parfois révélatrices de la maladie :
- Retards d’éruptions dentaires (particulièrement chez l’enfant)
- Malocclusions secondaires aux modifications squelettiques
- Hypertrophie gingivale et labiale
- Déminéralisation osseuse favorisant les pertes osseuses parodontales
Traitement Général
Le traitement consiste en une thérapie de substitution à base de thyroxine (lévothyroxine), prescrite à vie et ajustée régulièrement par l’endocrinologue.
Prise en Charge Odontologique du Patient Hypothyroïdien
La classification du risque conditionne notre conduite à tenir :
- Risque faible : patient traité, suivi, asymptomatique, avec bilan normal au cours des 6 derniers mois. Les soins courants peuvent être réalisés.
- Risque modéré : patient asymptomatique mais non évalué depuis plus de 6 mois. Il est préférable d’obtenir un avis médical avant toute intervention chirurgicale.
- Risque élevé : patient symptomatique avec ou sans traitement. Soins urgents uniquement, en lien avec le médecin traitant.
Précautions spécifiques à retenir :
Les sédatifs et analgésiques narcotiques sont déconseillés chez le patient hypothyroïdien, en raison du risque de dépression du système nerveux central. En cas d’infection, une antibiothérapie agressive s’impose, et une antibioprophylaxie est réalisée lors des actes chirurgicaux pour prévenir le risque de coma myxœdémateux. L’usage de l’aspirine et des AINS doit être limité, en raison de leurs interactions avec le métabolisme hormonal.
H2 — L’Hyperthyroïdie : Excès Hormonal, Risque Cardiovasculaire et Urgences au Fauteuil
Définition et Épidémiologie
L’hyperthyroïdie résulte d’une sécrétion excessive des hormones thyroïdiennes par un hyperfonctionnement de la thyroïde. Elle affecte 2 à 5 % des femmes et se manifeste par une accélération générale du métabolisme.
Signes Cliniques Systémiques
- Asthénie musculaire malgré une apparente nervosité
- Amaigrissement progressif
- Hyperthermie modérée : 37,2 à 37,5 °C
- Soif importante
- Troubles cardiaques : tachycardie, palpitations — risque majeur en odontologie
- Troubles digestifs : diarrhée
- Troubles nerveux : tremblements, hyperexcitabilité, insomnie, agressivité
Manifestations Bucco-Dentaires Spécifiques
- Exfoliation précoce des dents temporaires associée à une éruption accélérée des dents permanentes
- Ostéoporose maxillaire ou mandibulaire (risque de fracture)
- Susceptibilité accrue aux affections parodontales et aux caries dentaires
- Brûlures et ulcérations linguales
Précautions Essentielles au Cabinet Dentaire
La prise en charge du patient hyperthyroïdien requiert une attention particulière sur plusieurs points :
Gestion de l’anxiété et du stress : Une sédation est fortement recommandée. Les interventions doivent être de courte durée, idéalement programmées le matin. Un patient stressé et hyperexcitable est à haut risque de crise thyrotoxique.
Anesthésie locale — Point crucial : Les anesthésies avec vasoconstricteurs (adrénaline) sont formellement contre-indiquées chez le patient hyperthyroïdien non ou mal traité. L’adrénaline peut déclencher une tachycardie sévère, voire un orage thyroïdien. Utiliser des anesthésiques sans vasoconstricteur ou confirmer l’équilibre thyroïdien avant toute injection.
Risque infectieux : Une antibiothérapie agressive est prescrite en cas d’infection. L’antibioprophylaxie est indiquée lors des actes chirurgicaux, même chez le patient bien contrôlé.
Prescriptions à éviter : La povidone-iodine (Bétadine®) et tout produit iodé sont strictement contre-indiqués, car l’iode peut déclencher ou aggraver une hyperthyroïdie.
Partie 2 — Pathologie Parathyroïdienne
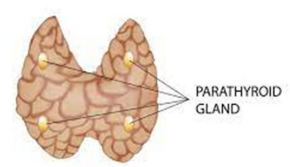
H2 — La Parathyroïde : Régulation Calcique et Complications Dentaires
Physiologie de la Glande Parathyroïde
La glande parathyroïde, située en arrière de la thyroïde, synthétise la parathormone (PTH). Son rôle est fondamental dans l’homéostasie calcique :
Lorsque le taux sanguin de calcium diminue, la PTH est libérée et agit sur trois organes cibles : les ostéoclastes (qui libèrent calcium et phosphate depuis l’os), les tubules rénaux (qui réabsorbent davantage de calcium) et les cellules intestinales (qui absorbent plus de calcium grâce à l’activation de la vitamine D). À l’inverse, une calcémie élevée inhibe la sécrétion de PTH.
Hyperparathyroïdie
L’hyperparathyroïdie est une maladie due à une sécrétion inappropriée de PTH, entraînant une hypercalcémie. Elle est plus fréquente chez les femmes de plus de 50 ans et souvent asymptomatique à ses débuts. Elle peut entraîner des lésions osseuses (tumeurs brunes) visibles sur les radiographies panoramiques, premier élément de découverte chez le dentiste.
Hypoparathyroïdie : Manifestations et Urgences au Cabinet
L’hypoparathyroïdie résulte d’une diminution de la sécrétion de PTH, insuffisante pour maintenir une calcémie normale.
Manifestations cliniques générales :
- Crise de tétanie
- Laryngospasme
- Crise épileptiforme
Manifestations bucco-dentaires :
- Hypoplasie de l’émail et de la dentine
- Retard d’éruption dentaire
Précautions lors des soins : Les soins préventifs sont primordiaux chez ces patients — hygiène rigoureuse, applications fluorées et contrôle de la consommation de sucres. L’anesthésie locale peut déclencher une crise de tétanie par hyperventilation ou par stress ; il convient de prévenir ce risque en rassurant le patient.
Gestion d’une crise de tétanie au fauteuil :
- Allonger immédiatement le patient
- Aider le patient à contrôler sa respiration (ralentir le rythme respiratoire)
- En cas de crise persistante, envisager une thérapeutique médicamenteuse : Chlorure de calcium (0,50 à 2 g) en IV stricte ou Gluconate de calcium 1 g en IV ou IM
- Appeler le SAMU si la crise ne cède pas
Note pharmacologique : Les barbituriques peuvent inactiver la vitamine D ; cette interaction est à considérer lors de la prescription.
Partie 3 — Pathologies Surrénaliennes
H2 — Les Glandes Surrénales : Physiologie et Enjeux Cliniques en Odontologie
Les glandes surrénales, situées au voisinage des reins, jouent un rôle double : elles gèrent le stress via la synthèse des corticoïdes et des catécholamines, et participent à l’homéostasie hydro-sodée. Leur dysfonctionnement peut exposer le patient dentaire à des risques vitaux.
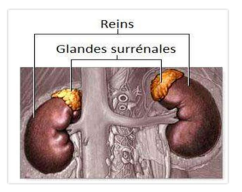
H2 — La Maladie d’Addison : Insuffisance Surrénalienne Primaire
Définition et Étiologie
La maladie d’Addison est une insuffisance de production de cortisol et d’aldostérone due à une destruction progressive du cortex surrénalien. Elle est le plus souvent d’origine auto-immune, mais peut aussi être causée par des hémorragies, des infections (tuberculose, VIH, cytomégalovirus, infections fongiques) ou des tumeurs.
Manifestations Cliniques
Le déficit en cortisol entraîne un tableau caractéristique :
- Hyperpigmentation cutanée et muqueuse — signe souvent découvert en examinant les muqueuses buccales
- Hypotension orthostatique
- Anorexie, nausées, vomissements
- Perte de poids et hypoglycémie
- Altération de l’état mental
L’hyperpigmentation des muqueuses buccales est souvent un signe d’appel diagnostique que le dentiste peut être le premier à identifier — une responsabilité clinique importante.
H2 — Le Syndrome de Cushing : Hypercorticisme Chronique
Définition
Le syndrome de Cushing est dû à un excès de sécrétion de cortisol par les glandes surrénales. Il peut être d’origine pituitaire (maladie de Cushing), surrénalienne, ou iatrogène (corticothérapie au long cours — situation très fréquente en pratique).
Manifestations Cliniques
- Accumulation de graisse au niveau de la face (faciès lunaire), du cou (bosse de bison) et du tronc
- Hypertension artérielle
- Hyperglycémie
- Ostéoporose marquée
- Susceptibilité aux ecchymoses et contusions
Manifestations Bucco-Dentaires
- Gencives hypertrophiques et hémorragiques
- Maladies parodontales sévères
- Infections fongiques (candidoses) et virales
- Retards de cicatrisation et infections des plaies post-opératoires
Traitement
Le traitement dépend de l’étiologie : chirurgie pituitaire en cas d’origine hypophysaire, ou surrénalectomie avec compensation en glucocorticoïdes et minéralocorticoïdes.
Complications
L’hypercorticisme chronique entraîne de nombreuses complications : hypertension, diabète, susceptibilité aux infections, fractures de compression (liées à l’ostéoporose), lithiases rénales, et parfois états psychotiques.
H2 — L’Insuffisance Surrénalienne : Le Risque de Crise Aiguë au Cabinet
Définition et Risques Spécifiques
L’insuffisance surrénalienne se caractérise par une intolérance au stress avec risque de crise surrénalienne aiguë pouvant mener à un collapsus vasculaire. Elle s’accompagne également d’un retard de cicatrisation et d’une susceptibilité accrue aux infections. Ces patients sont classés ASA III.
Précautions vis-à-vis du Risque de Crise Surrénalienne Aiguë
La gestion du stress est primordiale. En cas de doute sur les besoins du patient, une prescription complémentaire de corticoïdes (2 à 3 fois la dose habituelle d’hydrocortisone) le jour de l’intervention est recommandée, en accord avec le médecin traitant.
Précautions vis-à-vis du Risque Infectieux et du Retard de Cicatrisation
Les corticoïdes ont des effets immunosuppresseurs : l’antibioprophylaxie est recommandée, ainsi qu’une antibiothérapie de couverture jusqu’à cicatrisation complète. Le respect strict des mesures universelles d’hygiène et d’asepsie est non négociable. En fin de séance, élever progressivement le fauteuil pour prévenir l’hypotension orthostatique.
H2 — L’Hyperfonctionnement Surrénalien : Précautions Pratiques
Les patients présentant un hyperfonctionnement surrénalien exposent le praticien à plusieurs risques simultanés :
Risque infectieux : Prophylaxie anti-infectieuse recommandée chez le patient sous corticoïdes, avec respect strict des mesures d’asepsie.
Risque d’hypertension : L’utilisation de l’adrénaline dans l’anesthésie n’est pas contre-indiquée si les doses usuelles sont respectées — à distinguer de l’hyperthyroïdie.
Risque d’ulcère : Les AINS sont à éviter en raison du risque d’ulcération gastrique majoré par les corticoïdes.
Risque d’ostéoporose : Lors d’une extraction dentaire, le risque de fracture (tubérosité ou mandibule) est augmenté. L’extraction doit être réalisée de façon la moins traumatisante possible, avec une luxation douce et progressive.
Tableau Comparatif — Quelle Conduite Adopter Selon la Pathologie Endocrinienne ?
Ce tableau synthétise les principales précautions à retenir pour orienter rapidement votre conduite clinique au fauteuil.
| Critère | Hypothyroïdie | Hyperthyroïdie | Hypoparathyroïdie | Maladie d’Addison | Syndrome de Cushing |
|---|---|---|---|---|---|
| Risque vital principal | Coma myxœdémateux | Orage thyroïdien / crise cardiovasculaire | Crise de tétanie | Crise surrénalienne aiguë | Collapsus / infection grave |
| Vasoconstricteurs autorisés ? | Oui (avec prudence) | Non (patient non contrôlé) | Oui | Oui (doses usuelles) | Oui (doses usuelles) |
| Sédatifs / narcotiques | Contre-indiqués | Prudence | Prudence | Prudence | Prudence |
| AINS autorisés ? | Prudence / éviter aspirine | Oui | Oui | Oui | Non (éviter) |
| Iode / Bétadine | Prudence | Contre-indiqué | Oui | Oui | Oui |
| Antibioprophylaxie chirurgicale | Recommandée | Recommandée | Non systématique | Recommandée | Recommandée |
| Risque osseux | Déminéralisation | Ostéoporose | Hypoplasie émail/dentine | Modéré | Ostéoporose (fracture) |
| Cicatrisation | Normale | Normale | Normale | Retardée | Retardée |
Erreurs Fréquentes à Éviter en Odontologie chez le Patient Endocrinien
H3 — Erreur 1 : Utiliser de la Povidone-Iodine chez un Patient Hyperthyroïdien
Pourquoi c’est problématique : La povidone-iodine (Bétadine®) apporte une charge iodée importante qui peut déclencher ou aggraver une hyperthyroïdie, voire précipiter un orage thyroïdien. Les conséquences peuvent être dramatiques (tachycardie extrême, hyperthermie, troubles de la conscience).
Bonne pratique : Remplacer systématiquement la Bétadine® par de la chlorhexidine pour la désinfection buccale et chirurgicale chez tout patient thyroïdien. L’interrogatoire médical préalable est indispensable.
H3 — Erreur 2 : Administrer de l’Adrénaline chez un Hyperthyroïdien Non Contrôlé
Pourquoi c’est problématique : L’adrénaline contenue dans les anesthésiques locaux peut provoquer des troubles cardiaques graves (tachycardie, arythmie) chez un patient présentant une hyperthyroïdie non équilibrée, dont le cœur est déjà en hyperactivité.
Bonne pratique : Obtenir systématiquement un bilan thyroïdien récent (moins de 6 mois) avant toute intervention. En cas de doute, utiliser un anesthésique sans vasoconstricteur (mépivacaïne 3 %) ou reporter l’acte.
H3 — Erreur 3 : Négliger le Risque de Crise Surrénalienne en Cas de Corticothérapie au Long Cours
Pourquoi c’est problématique : Un patient sous corticoïdes chroniques a un axe hypothalamo-hypophyso-surrénalien freiné. En situation de stress chirurgical, ses glandes surrénales ne peuvent pas produire suffisamment de cortisol endogène, exposant à un collapsus vasculaire brutal.
Bonne pratique : Identifier tout patient sous corticothérapie lors de l’anamnèse. Envisager une supplementation en hydrocortisone (2 à 3 fois la dose habituelle) le jour de l’intervention, après avis du médecin traitant.
H3 — Erreur 4 : Prescrire des AINS chez un Patient Souffrant d’Hyperfonctionnement Surrénalien
Pourquoi c’est problématique : Les corticoïdes endogènes élevés (Cushing) ou les corticothérapies exogènes fragilisent déjà la muqueuse gastrique. L’association avec des AINS multiplie le risque d’ulcère gastroduodénal, voire de perforation digestive.
Bonne pratique : Préférer le paracétamol comme antalgique de première intention. Si un AINS est indispensable, le prescrire avec un protecteur gastrique et pour la durée la plus courte possible.
H3 — Erreur 5 : Oublier de Vérifier la Prise Médicamenteuse le Jour de l’Intervention
Pourquoi c’est problématique : Un patient hypothyroïdien qui n’a pas pris sa lévothyroxine le matin de l’intervention, ou un patient addisonien qui a oublié son hydrocortisone, est exposé à un risque de décompensation per-opératoire.
Bonne pratique : Systématiquement demander au patient s’il a bien pris ses traitements habituels le matin même, et noter cela dans le dossier médical.
H3 — Erreur 6 : Sous-Estimer l’Hyperpigmentation Muqueuse comme Signe Diagnostique
Pourquoi c’est problématique : Une pigmentation anormale des muqueuses buccales (gencives, joues, palais) peut être le premier signe visible d’une maladie d’Addison non diagnostiquée. Ne pas la signaler revient à manquer une opportunité de diagnostic précoce d’une pathologie potentiellement mortelle.
Bonne pratique : Tout praticien doit examiner systématiquement les muqueuses buccales et interroger le patient sur une fatigue chronique, une hypotension, ou une perte de poids inexpliquée. En cas de suspicion, adresser immédiatement au médecin généraliste.
Cas Cliniques Commentés
Cas Clinique 1 — Extraction et Risque de Crise Surrénalienne
Présentation : Mme A., 58 ans, se présente pour l’extraction d’une première molaire mandibulaire gauche nécrosée. Elle est traitée depuis 3 ans par prednisone 10 mg/j pour une polyarthrite rhumatoïde.
Problématique identifiée : Le traitement corticoïdien au long cours entraîne une insuffisance surrénalienne secondaire. L’axe hypothalamo-hypophysaire est freiné, et le stress chirurgical risque de provoquer une crise surrénalienne aiguë (hypotension, collapsus).
Prise en charge : Avant l’intervention, contact avec le rhumatologue pour valider la conduite à tenir. Le jour J, Mme A. prend 20 mg de prednisone (le double de sa dose habituelle) le matin. L’extraction est réalisée sous anesthésie locale avec adrénaline (doses standard), en séance courte et détendue. Une antibioprophylaxie à base d’amoxicilline est prescrite. En fin de séance, le fauteuil est relevé lentement pour prévenir l’hypotension orthostatique.
Évolution : La cicatrisation est légèrement retardée (environ 10 jours au lieu de 7), sans complications infectieuses. Mme A. reprend sa dose habituelle de prednisone le lendemain.
Point clé illustré : L’adaptation de la corticothérapie le jour d’une intervention chirurgicale est une précaution essentielle, souvent négligée par les praticiens non avertis.
Cas Clinique 2 — Soin Conservateur et Hyperthyroïdie Non Équilibrée
Présentation : M. B., 34 ans, se présente en urgence pour des douleurs sur une deuxième prémolaire supérieure. À l’anamnèse, il mentionne une hyperthyroïdie récemment diagnostiquée pour laquelle il n’a pas encore commencé de traitement. Il présente une fréquence cardiaque de 105 bpm au repos.
Problématique identifiée : Patient hyperthyroïdien non contrôlé. L’administration d’adrénaline est formellement contre-indiquée. Le risque de décompensation cardiovasculaire (tachycardie sévère, arythmie) est élevé. La Bétadine® ne peut pas être utilisée.
Prise en charge : Prescription d’antalgiques (paracétamol) pour passer l’urgence douloureuse. Adressage en urgence à l’endocrinologue pour mise en route du traitement (antithyroïdiens de synthèse ou Lugol). Rendez-vous différé à 4-6 semaines après contrôle de la fonction thyroïdienne (TSH, T3, T4). À la réévaluation, bilan thyroïdien normalisé : soin réalisé sous anesthésie locale à la mépivacaïne 3 % (sans vasoconstricteur), séance courte, matinale, avec prémédication anxiolytique légère.
Évolution : Soin réalisé sans incident. La dent est préservée.
Point clé illustré : Un patient non contrôlé doit être différé. Le refus de traiter dans l’urgence est une décision clinique courageuse et justifiée, non un aveu d’incompétence.
Cas Clinique 3 — Découverte Fortuite d’une Maladie d’Addison lors d’un Bilan Radiologique
Présentation : Mme C., 45 ans, consulte pour un détartrage et bilan bucco-dentaire. Lors de l’examen clinique, le praticien observe une pigmentation diffuse brunâtre des gencives et de la face interne des joues. La patiente mentionne une fatigue importante, un amaigrissement de 4 kg en 3 mois et des épisodes de malaise lors des levers matinaux.
Problématique identifiée : La triade — pigmentation muqueuse, asthénie chronique, hypotension orthostatique — évoque fortement une maladie d’Addison. Le dentiste ne dispose pas des outils pour confirmer le diagnostic, mais sa vigilance clinique peut sauver une vie.
Prise en charge : Les soins bucco-dentaires sont reportés. Un courrier urgent est adressé au médecin traitant de la patiente avec description précise des signes observés. Le médecin prescrit un cortisol sanguin à 8h et un test au Synacthène, qui confirme l’insuffisance surrénalienne primaire. Un traitement par hydrocortisone et fludrocortisone est instauré.
Évolution : La patiente revient 2 mois plus tard pour ses soins, désormais sous traitement équilibré. La pigmentation muqueuse s’est légèrement atténuée. Les soins se déroulent normalement avec les précautions habituelles liées à l’insuffisance surrénalienne.
Point clé illustré : La cavité buccale est une fenêtre sur l’organisme entier. L’examen rigoureux des muqueuses fait partie du devoir de tout praticien, qu’il soit ou non spécialiste.
Foire Aux Questions (FAQ)
Puis-je utiliser de l’adrénaline dans mon anesthésique chez un patient thyroïdien ?
Cela dépend du type et de l’équilibre de la pathologie thyroïdienne. Chez un patient hypothyroïdien bien contrôlé, l’adrénaline à doses conventionnelles est généralement tolérée avec prudence. En revanche, chez un patient hyperthyroïdien non ou mal traité, les vasoconstricteurs sont formellement contre-indiqués en raison du risque de décompensation cardiovasculaire (tachycardie, arythmie). Un bilan thyroïdien récent (moins de 6 mois) est indispensable avant toute décision.
Qu’est-ce que le coma myxœdémateux et comment le prévenir au cabinet dentaire ?
Le coma myxœdémateux est une complication grave, potentiellement mortelle, de l’hypothyroïdie sévère non traitée. Il peut être précipité par un stress, une infection, une chirurgie ou la prise de certains médicaments (narcotiques, sédatifs). Pour le prévenir, il faut s’assurer que le patient est correctement traité et suivi, éviter les sédatifs et narcotiques, et instaurer une antibioprophylaxie lors des actes chirurgicaux.
Comment identifier une maladie d’Addison lors d’un examen buccal de routine ?
La maladie d’Addison peut se manifester par une hyperpigmentation brunâtre des muqueuses buccales, touchant notamment les gencives, la face interne des joues et le palais. Ce signe, associé à des symptômes rapportés par le patient (fatigue chronique, hypotension, perte de poids inexpliquée), doit alerter le praticien et motiver un adressage médical urgent.
Quels antalgiques prescrire après une extraction chez un patient sous corticoïdes ?
Le paracétamol est l’antalgique de première intention chez un patient sous corticothérapie. Les AINS (ibuprofène, diclofénac) doivent être évités ou utilisés avec une extrême prudence, car l’association avec les corticoïdes multiplie le risque d’ulcère gastroduodénal. Si la douleur est intense, une courte prescription d’AINS avec protection gastrique (inhibiteur de la pompe à protons) peut être envisagée après avis médical.
Pourquoi faut-il éviter la Bétadine® chez un patient hyperthyroïdien ?
La povidone-iodine (Bétadine®) est une solution antiseptique riche en iode. Or, la thyroïde est très sensible aux apports iodés. Une application généreuse de Bétadine® chez un patient hyperthyroïdien peut augmenter la synthèse hormonale et précipiter un orage thyroïdien — urgence vitale. La chlorhexidine est l’alternative de choix dans ce contexte.
Comment gérer une crise de tétanie déclenchée au fauteuil chez un patient hypoparathyroïdien ?
En cas de crise de tétanie : 1) allonger immédiatement le patient ; 2) l’aider à contrôler sa respiration (ralentir) pour corriger l’hyperventilation éventuelle ; 3) si la crise persiste, appeler le SAMU et envisager une administration intraveineuse de gluconate de calcium (1 g IV) ou de chlorure de calcium (0,5 à 2 g IV stricte). Ne jamais laisser le patient seul et surveiller les fonctions vitales jusqu’à l’arrivée des secours.
Un patient atteint de syndrome de Cushing peut-il subir une extraction dentaire ?
Oui, mais avec des précautions spécifiques. L’ostéoporose associée au syndrome de Cushing fragilise l’os maxillaire et mandibulaire, augmentant le risque de fracture per-opératoire (tubérosité maxillaire, angle mandibulaire). L’extraction doit être la moins traumatisante possible, avec une luxation douce et progressive. Le risque infectieux et de retard de cicatrisation justifie une antibioprophylaxie et une surveillance post-opératoire renforcée.
Dois-je toujours contacter le médecin traitant avant de soigner un patient endocrinien ?
Le contact avec le médecin traitant est fortement recommandé pour toute intervention chirurgicale chez un patient présentant une pathologie endocrinienne, surtout si le bilan n’est pas récent ou si le patient est symptomatique. Pour des soins conservateurs simples chez un patient bien équilibré et asymptomatique (risque faible), les soins courants peuvent être réalisés sans consultation préalable, moyennant les précautions habituelles. En cas de doute, la prudence s’impose toujours.
Conclusion : Le Dentiste, Acteur de Santé Globale
La prise en charge odontologique des patients atteints de troubles thyroïdiens et surrénaliens est dominée par deux risques majeurs : le risque infectieux et le risque de développer une insuffisance surrénalienne ou thyroïdienne aiguë. Le praticien doit être particulièrement prudent et intervenir au cabinet dentaire uniquement en accord avec le médecin traitant.
Maîtriser ces pathologies systémiques, c’est aussi comprendre que la bouche est un reflet de la santé générale — et que le dentiste est, parfois, le premier soignant à détecter une maladie endocrinienne silencieuse.
Pour aller plus loin dans votre formation, le Guide clinique d’odontologie est une référence incontournable pour consolider vos connaissances cliniques. Pour les étudiants préparant l’internat, les Annales corrigées de l’internat en odontologie 2022-2024 vous permettront de vous entraîner sur des questions similaires à celles traitées dans cet article.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
https://residentaire.com/
Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.

Leave a Reply