Les lambeaux / Parodontologie
Les lambeaux / Parodontologie
Introduction
Les premières techniques chirurgicales décrites en parodontie avaient pour but de permettre l’accès aux surfaces radiculaires malades. Ceci pourrait être réalisé sans excision de la paroi tissulaire molle de la poche, appelée “opération sans contrôle visuel”. Plus tard, le concept a évolué, suggérant qu’il fallait éliminer non seulement les tissus mous enflammés, mais également l’os infecté et nécrotique. Ce concept a nécessité le développement de techniques chirurgicales permettant l’exposition et la résection de l’os alvéolaire, donnant ainsi naissance à la réclinaison de lambeaux.
Rappels sur le parodonte
Le parodonte sain
Le parodonte sain se définit comme un état stable dans le temps de l’ensemble des quatre tissus parodontaux (gencive, cément, ligament alvéolo-dentaire [LAD] et os alvéolaire) qui adhèrent et/ou s’attachent sur la surface entière de la racine dentaire.
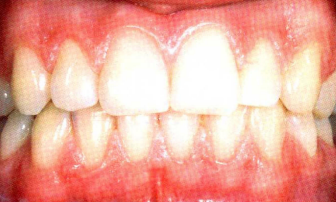
Le parodonte malade
Dès qu’un déséquilibre se produit entre l’agresseur et la résistance de l’hôte à cette agression, il en résulte la maladie parodontale. Cette maladie peut affecter uniquement la gencive ou s’étendre au-delà du parodonte superficiel pour attaquer le parodonte profond.
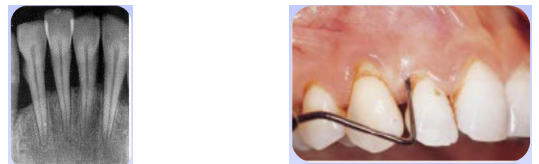
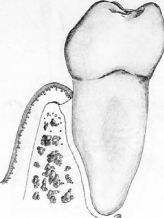
La poche parodontale
La poche parodontale est un approfondissement pathologique du sillon gingivo-dentaire par migration de l’épithélium jonctionnel en direction apicale.
Rappels anatomiques du complexe muco-gingival
La gencive
Un problème muco-gingival se définit comme la perte des rapports normaux entre la gencive attachée et la muqueuse alvéolaire.
L’os alvéolaire
Bien que la chirurgie muco-gingivale s’adresse aux tissus mous, elle demeure dépendante de la situation osseuse sous-jacente.
Le système d’attache
Le système d’attache se compose de quatre éléments :
- Attache épithéliale
- Fibres gingivo-cémentaires
- Fibres gingivo-osseuses
- Fibres cemento-osseuses
Muqueuse alvéolaire
La muqueuse alvéolaire se distingue de la gencive par sa couleur plus rouge, son aspect plus lisse et sa mobilité. Elle est en continuité avec la gencive kératinisée après la ligne muco-gingivale.
Définitions
Le lambeau parodontal
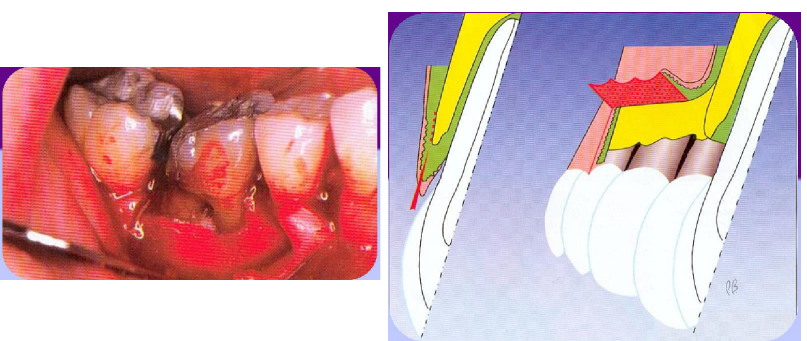
Un lambeau parodontal est une portion de gencive et/ou de muqueuse qui a été détachée chirurgicalement des tissus sous-jacents afin de procurer la visibilité et l’accès direct nécessaires au traitement.
Les lambeaux d’épaisseur partielle
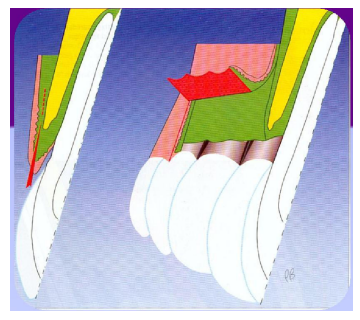
Les lambeaux d’épaisseur partielle sont disséqués librement par-dessus le périoste, laissant celui-ci avec une partie de tissus conjonctifs contigus attachés à l’os.
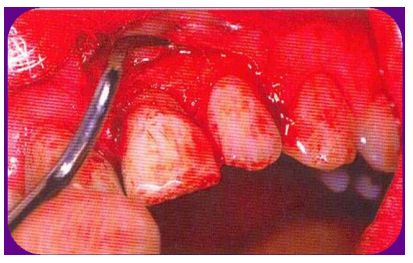
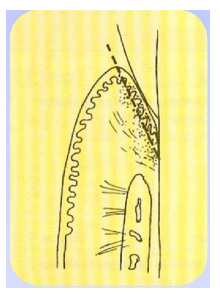
Historique
Entre 1912 et 1915, Neumann a décrit une incision semi-lunaire de la gencive permettant d’accéder aux surfaces radiculaires et à la crête alvéolaire. En 1916, Widman semble avoir été le premier à décrire un lambeau chirurgical en vue de l’élimination de la poche. Cette technique fut modifiée par Ramfjord en 1977 et Nissle en 1974. Une nouvelle approche pour l’élimination chirurgicale des poches dépassant la ligne muco-gingivale fut proposée par Nabers.
- Lambeau non repositionné : Placé à sa position pré-chirurgicale à la fin de l’intervention.
- Lambeau repositionné : Placé à une nouvelle position à la fin de l’intervention.
- Lambeau de pleine épaisseur ou muco-périosté : Permet de visualiser les parois radiculaires et le tissu osseux pour procéder au surfaçage du cément, débrider les lésions osseuses, remodeler les tissus osseux ou reconstruire les éléments du parodonte par chirurgie muco-gingivale.
Place des interventions à lambeaux
Les interventions à lambeaux occupent une place précise dans le plan de traitement parodontal. Une préparation initiale, pouvant durer de 2 mois à 2 ans, doit précéder la chirurgie. Cette préparation comprend :
- Motivation et enseignement des soins parodontaux personnels au patient.
- Séances de détartrage et surfaçage radiculaire.
- Préparation de la denture.
- Traitement de l’occlusion.
Après cette phase, une réévaluation est réalisée, suivie de la thérapeutique corrective impliquant les lambeaux.
Principes généraux des interventions à lambeaux
Épaisseur
Il existe deux grands types de lambeaux :
- Lambeau d’épaisseur totale : Les incisions de décharge sont franches et recherchent le contact osseux, permettant un accès aux surfaces radiculaires et à l’os alvéolaire.
- Lambeau d’épaisseur partielle : Les incisions de décharge sont légères et ne recherchent pas le contact osseux, séparant l’épithélium gingival et son conjonctif sous-jacent du périoste. Ces lambeaux sont plus difficiles à réaliser et requièrent une grande dextérité chirurgicale.
L’incision
Incision principale
Idéalement, elle doit suivre le contour vestibulaire et lingual des dents, atteignant la crête osseuse. Le bistouri, tenu presque parallèle au grand axe de la dent, dissèque le bord libre de la gencive jusqu’à la crête osseuse. Entre chaque dent, la papille est sectionnée suivant le même axe. Toute incision doit être franche (« incision à biseau interne »). Elle peut également être intrasulculaire.
Incision verticale ou de décharge
Les incisions de décharge augmentent la mobilité du lambeau, mais ne devraient être employées que dans les cas indispensables.
Les sutures
Pour obtenir un recouvrement total de l’os alvéolaire, trois types de sutures sont généralement utilisés :
- Sutures suspendues : Utilisées pour des interventions limitées aux faces vestibulaires ou linguales des dents, lorsque les lambeaux vestibulaires et linguaux sont replacés à des niveaux différents.
- Sutures continues : Employées lorsque les lambeaux impliquant plusieurs dents doivent être placés en position apicale.
- Points de suture interdentaires séparés : Très fréquents, utilisés lorsque les lambeaux vestibulaire et lingual doivent être bien coaptés avec une tension égale. Ils sont réalisés en forme de 0 ou de 8, mais ne sont pas recommandés lorsque les lambeaux sont placés à des niveaux différents.
Objectifs
Les interventions à lambeaux visent à :
- Créer un accès aux surfaces radiculaires pour un détartrage/surfaçage mécanique et clinique, rendant les surfaces lisses et polies pour empêcher la rétention et le développement de la plaque bactérienne.
- Évaluer le degré de lyse et le rapport dent-os en exposant les surfaces radiculaires.
- Mettre en évidence les défauts osseux.
- Préserver la gencive attachée par l’utilisation d’une incision à biseau interne.
Indications
Les interventions à lambeaux sont indiquées dans les cas suivants :
- Accessibilité insuffisante aux surfaces radiculaires, gênant un débridement correct.
- Poches parodontales profondes où le détartrage et le surfaçage ne suffisent pas.
- Poches actives (saignement, suppuration) de plus de 4 mm de profondeur, ne répondant pas au traitement initial.
- Poches dont le fond est au-delà de la ligne muco-gingivale.
- Poches infra-osseuses.
- Exposition des furcations pour un traitement adéquat.
- Zones présentant des contours osseux irréguliers.
- Hémisection dentaire.
- Greffes osseuses dans les poches infra-osseuses.
Contre-indications
Contre-indications absolues
- Maladies cardiaques : Endocardite rhumatismale, lésions congénitales, prothèses valvulaires et vasculaires.
- Troubles hématologiques : Leucémie aiguë, agranulocytose, lymphogranulomatose, anémie non compensée, hémophilie.
Contre-indications locales
- Patients non motivés, incapables de coopérer à la thérapeutique étiologique.
- Tuméfaction et hyperplasie gingivale importantes, mieux traitées par gingivectomie.
- Accès difficile pour le praticien (problèmes techniques).
- Troubles neurologiques sévères (sclérose en plaques, maladie de Parkinson).
- Patients avec une faible espérance de vie (soins parodontaux palliatifs).
- Patients immunodéprimés.
- Radiothérapie cervico-faciale.
Contre-indications relatives
- Hypertension artérielle (HTA) : Utilisation d’anesthésiques locaux sans ou avec faible dose d’adrénaline, seringue avec dispositif d’aspiration pour éviter une injection intravasculaire.
- Angine de poitrine : Prémédication sédative, anesthésiques faiblement dosés en adrénaline, seringue à aspiration.
- Diabète non équilibré.
- Patients sous fortes doses de corticostéroïdes : Diminution de la résistance au stress, ajustement des doses en consultation avec le médecin traitant.
- Femme enceinte : Éviter les 2e-3e mois et le dernier mois.
- Antécédents d’infarctus du myocarde : Pas d’intervention dans les 6 mois suivant l’hospitalisation, sinon en accord avec le médecin traitant.
- Patients sous anticoagulants : Vérification du taux de prothrombine (TP), utilisation d’hémostatiques si nécessaire, éviter les salicylés en post-opératoire.
Avantages
- L’épithélium de la poche est entièrement enlevé par l’incision à biseau interne.
- La vision directe permet un curetage et un surfaçage radiculaires parfaits jusqu’au fond des poches.
- Les lambeaux peuvent être repositionnés en position apicale, coronaire ou latérale par rapport à leur position d’origine.
- Les pertes de substance osseuse interdentaire ou infra-osseuse peuvent être recouvertes par les lambeaux.
- Absence de plaie ouverte après l’intervention.
- Perte de substance limitée.
Inconvénients
Lorsque les lambeaux sont repositionnés en position apicale, la dent peut rester légèrement dénudée, entraînant des problèmes de sensibilité ou un préjudice esthétique.
Instruments de chirurgie
Bistouri
- Manuels : À lame jetable (Bard Parker, lames 11, 12 ou 15) ou à lame fixe (D’Orban, Kirkland, Crane Kaplan).

- Lames de bistouri : Jetables ou fixes.
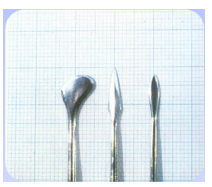
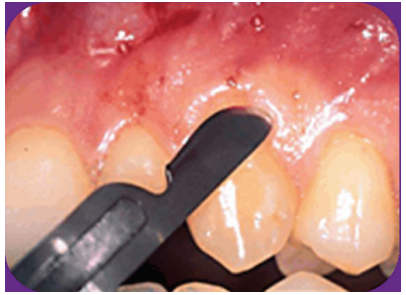
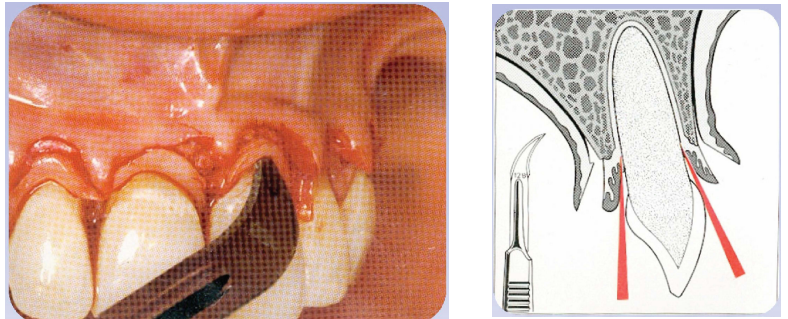
Instruments pour la manipulation des lambeaux
- Plateau standard : Miroir, précelle, sonde exploratrice, sonde parodontale graduée, spatule à bouche, seringue à anesthésie, canule d’aspiration, fil de suture.
- Détartreurs et curettes : Goldman Fox, curettes chirurgicales de Gracey (minifive et after5).
- Fraises chirurgicales.
- Instruments de résection osseuse : Pince gouge, ciseaux à os, fraise chirurgicale (acier ou diamantée), lime, turbine ou contre-angle (sous irrigation abondante).
- Autres : Décolleur, écarteur, précelle chirurgicale, pince hémostatique, pince porte-aiguille, ciseau gingival, ciseaux à suture.
Matériel complémentaire
Antiseptique, gazes stériles, sérum physiologique, fil de suture, pansement chirurgical, champs.
Curettes et grattoirs
- Curettes de Deppler.
- Curettes de Gracey.
- Grattoirs en forme de houe.
Classification des interventions à lambeaux
Selon l’épaisseur
- Lambeau d’épaisseur totale.
- Lambeau d’épaisseur partielle.
Selon le repositionnement
- Lambeau non repositionné.
- Lambeau repositionné.
Selon l’indication
Lambeau de Widman (technique originelle, Léonard Widman, 1918)
Définition : Réclinaison de lambeaux muco-périostés pour éliminer l’épithélium de la poche et le tissu conjonctif enflammé, facilitant un nettoyage optimal des surfaces radiculaires.
Avantages :
- Moindre inconfort pour le patient, cicatrisation principalement par première intention.
- Possibilité de rétablir un contour osseux convenable pour les défauts osseux angulaires.
Inconvénients :
- Dénudation des surfaces radiculaires.
- Non-recouvrement de l’os alvéolaire dans les secteurs interproximaux.
Technique opératoire :
- Asepsie.
- Anesthésie locale.
- Incisions : Deux incisions de décharge et une incision gingivale.
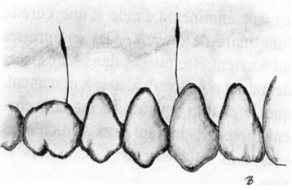
- Décollement d’un lambeau muco-périosté.
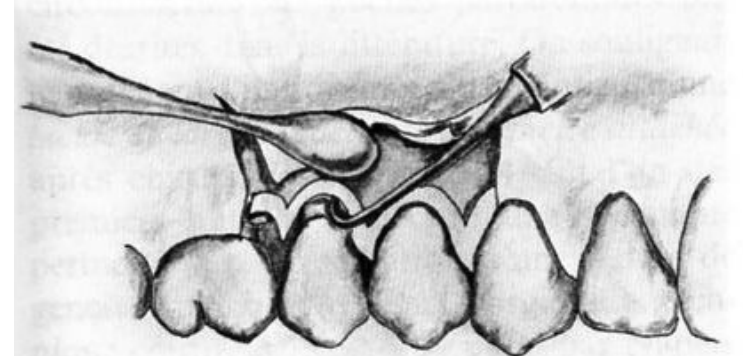
- Élimination de la collerette de tissus enflammés.
- Remodelage osseux.
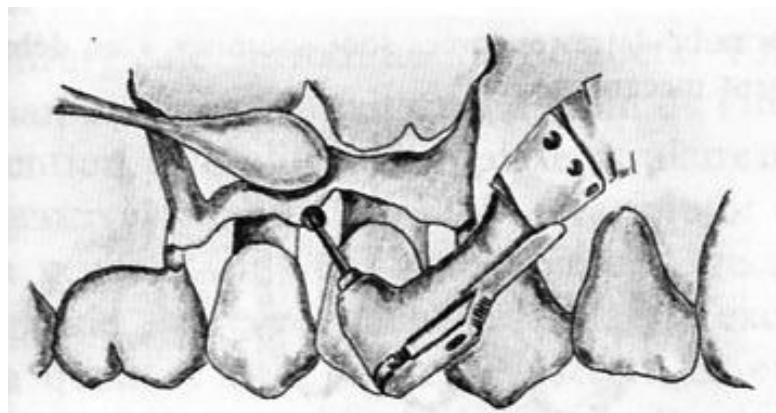
- Suture interproximale.
- Pansement.
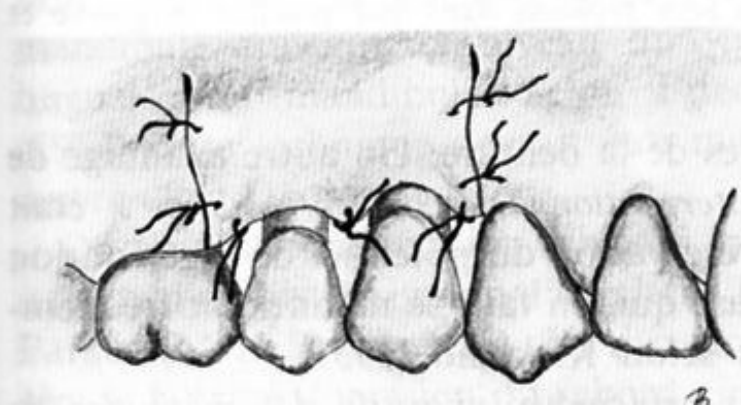
Lambeau de Neumann (1920-1926)
Définition : Technique basée sur une incision intrasulculaire.
Indications :
- Poches parodontales dépassant la ligne muco-gingivale.
- Défauts osseux.
Technique opératoire :
- Asepsie.
- Anesthésie locale.
- Incisions intrasulculaires passant par le fond de la poche, côté vestibulaire et lingual des espaces interdentaires.
- Réclinaison de la gencive en vestibulaire et lingual.
- Débridement des surfaces radiculaires malades.
- Curetage des défauts osseux angulaires.
- Repositionnement des lambeaux dans leur position initiale.
- Points de suture interproximaux.
- Pansement.
Intervention à lambeaux modifiée (1931)
Indications :
- Poches parodontales profondes.
- Région antérieure.
Avantages :
- Pas de sacrifice important de tissus non enflammés.
- Pas de déplacement apical du rebord gingival.
- Préservation du potentiel de régénération osseuse.
Protocole opératoire :
- Asepsie.
- Anesthésie péri-apicale complétée par infiltration papillaire.
- Incision intrasulculaire.
- Décollement du lambeau muco-périosté.
- Préparation des surfaces radiculaires.
- Curetage de la paroi molle.
- Remodelage osseux si nécessaire.
- Repositionnement du lambeau dans sa position initiale.
- Suture.
- Pansement.
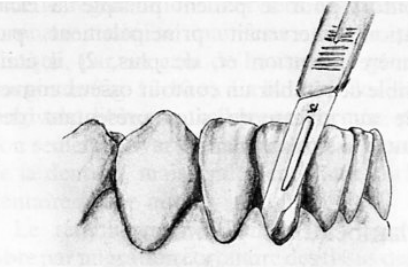
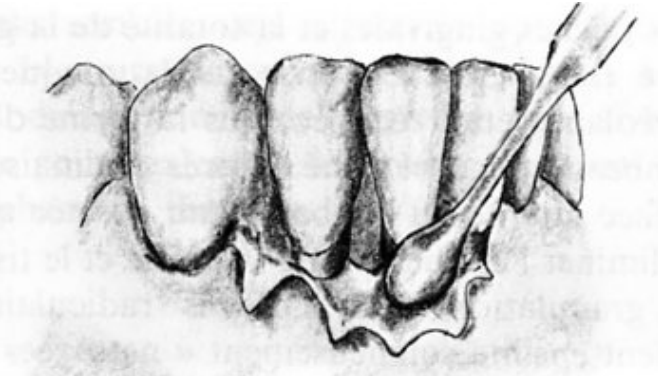
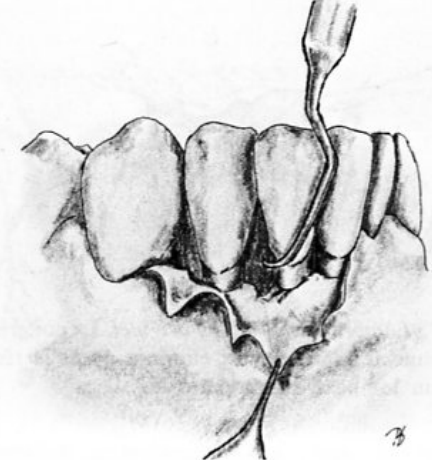
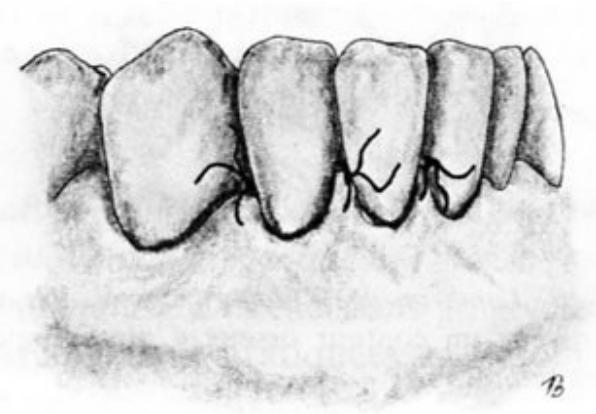
Lambeau de pleine épaisseur déplacé apicalement (Nabers, 1954)
Indications :
- Poches peu profondes.
- Défauts osseux angulaires.
- Insuffisance de la gencive attachée.
- Chirurgie préprothétique.
Contre-indications :
- Fenestration osseuse.
- Tables osseuses fines.
Technique opératoire :
- Asepsie.
- Anesthésie locale.
- Incision de décharge verticale et incision à biseau interne à travers les tissus gingivaux et le périoste.
- Détartrage et surfaçage soigneux des surfaces radiculaires.
- Remodelage de la crête osseuse pour redonner une morphologie normale.
- Repositionnement du lambeau au niveau de la crête osseuse remodelée.
- Suture interdentaire.
- Mise en place d’un pansement parodontal.
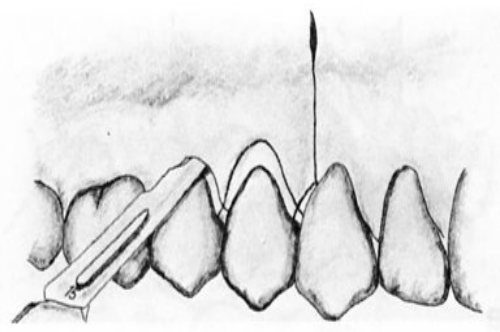
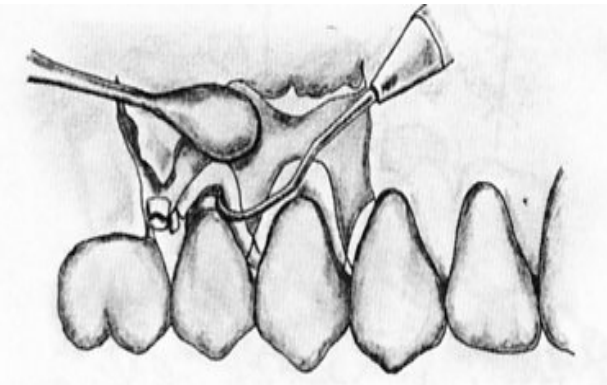
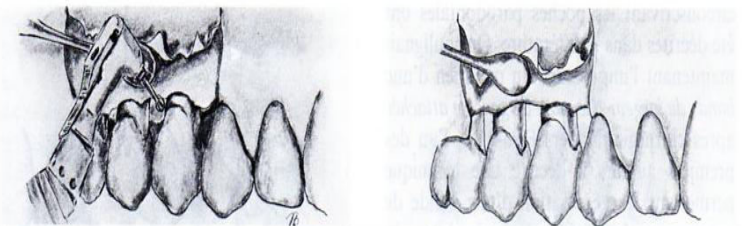
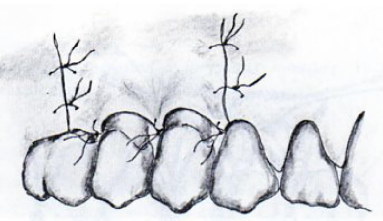
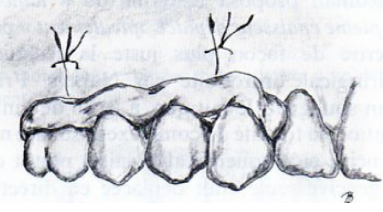
Lambeau de Widman modifié (Ramfjord et Nissle, 1974)
Définition : « Lambeau-curetage sous contrôle visuel », destiné à préserver l’attache.
Indications : Poches parodontales de plus de 4 mm.
Avantages :
- Application étroite des tissus mous sur les surfaces radiculaires.
- Minimum de trauma pour l’os alvéolaire et les tissus conjonctifs.
- Moindre exposition des surfaces radiculaires, avantage esthétique pour les secteurs antérieurs.
- Excision de la collerette de tissus infiltrés.
Technique opératoire :
- Asepsie.
- Anesthésie locale.
- Incisions :
- Incision à biseau interne à partir du sommet du rebord alvéolaire dans le conjonctif gingival sous l’épithélium du sulcus et de jonction jusqu’à la crête osseuse.
- Deuxième incision localisée dans le sillon gingivo-dentaire (SGD) autour de chaque dent jusqu’au fond des poches.
- Troisième incision horizontale, perpendiculaire au grand axe des dents, située légèrement au-dessus de la crête alvéolaire.
- Élimination du tissu séparé à l’aide d’une curette ou d’une faucille.
- Surfaçage radiculaire à ciel ouvert.
- Ostéoplastie au niveau des corticales externes si nécessaire.
- Désépaississement et ajustement des lambeaux sur l’os alvéolaire.
- Sutures interdentaires.
- Mise en place d’un pansement chirurgical.
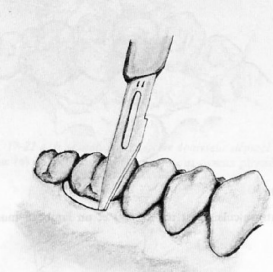
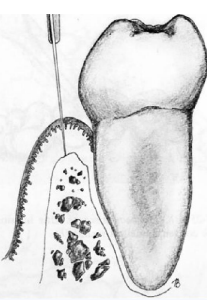
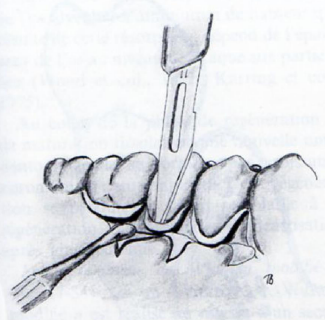
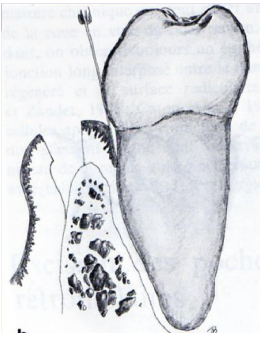
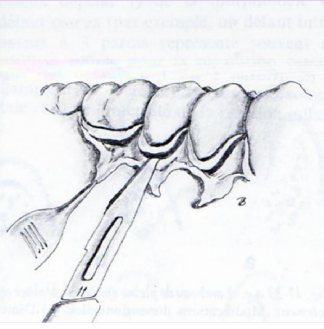
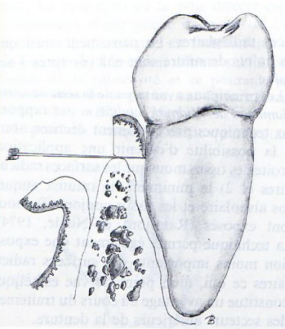
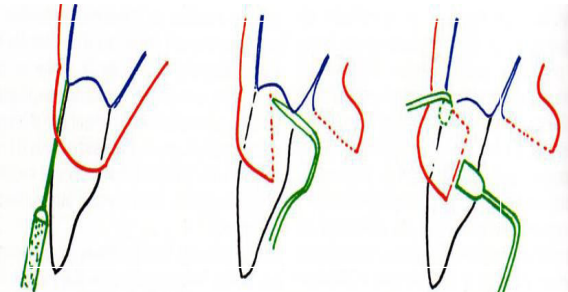
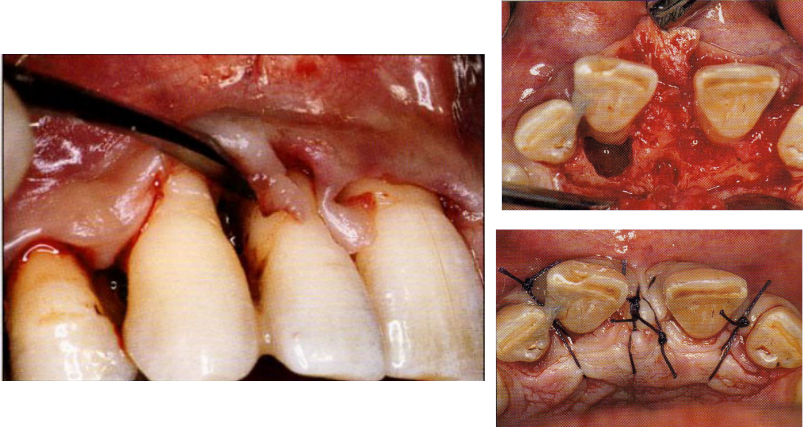
Lambeau d’esthétique d’accès
Indications :
- Lésions moyennes à profondes.
- Région antérieure.
Avantages : Préserve les tissus mous interdentaires et le tissu de granulation sur la face interne du lambeau.
Protocole opératoire :
- Asepsie.
- Anesthésie.
- Incision intrasulculaire périradiculaire, prolongée pour éviter les incisions verticales de décharge.
- Décollement du lambeau muco-périosté vestibulaire.
- Détartrage et surfaçage radiculaire.
- Curetage des défauts intra-osseux.
- Incision perpendiculaire de la gencive interdentaire côté palatin ou lingual.
- Décollement du lambeau palatin ou lingual.
- Dissection de la gencive interdentaire de sa base osseuse.
- Mobilisation de la gencive interdentaire, poussée vestibulairement avec un foiloir.
- Repositionnement des lambeaux.
- Sutures discontinues interdentaires (points en 8, matelassées verticales ou horizontales, ou sutures continues suspendues doubles).
- Pansement parodontal.
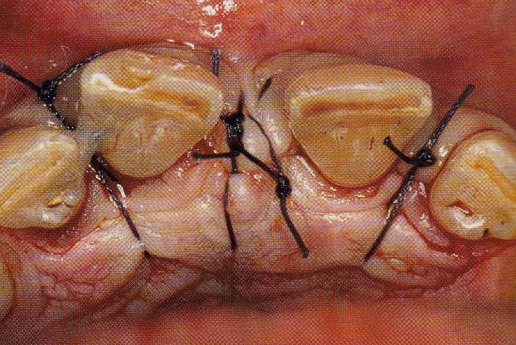
Pansements parodontaux
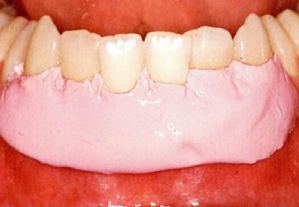
But
- Protéger la plaie.
- Maintenir une adaptation étroite des lambeaux sur l’os sous-jacent.
- Réduire le saignement post-opératoire et la formation de tissu de granulation.
Propriétés
- Doit être mou, avec plasticité et flexibilité suffisantes.
- Doit durcir dans un temps raisonnable.
- Après durcissement, doit être rigide sans casser ni bouger.
- Surface lisse après durcissement.
- Effet bactéricide, sans favoriser l’accumulation de plaque bactérienne.
- Ne doit pas interférer avec la cicatrisation.
Types de pansements
- Eugénolés : À base d’oxyde de zinc (poudre et liquide).
- Non eugénolés : Coe-pak (deux pâtes).
Conseils post-opératoires
- Prise d’antalgiques.
- Éviter la perte ou le dépôt du pansement.
- Éviter les aliments chauds et épicés pendant les premières heures.
- Alimentation semi-solide.
- Éviter le brossage de la zone opérée.
- Éviter de fumer (la chaleur peut nuire).
- Éviter les bains de bouche le premier jour.
- Éviter les efforts physiques pendant les 3 premières heures.
- En cas d’œdème ou d’hémorragie excessive, consulter à nouveau.
Cicatrisation
L’épithélialisation s’effectue à partir des cellules épithéliales des berges de la plaie. La gencive marginale kératinisée, repositionnée apicalement sur un lit périosté, se transforme en gencive attachée. Dans les secteurs où l’os alvéolaire est correctement recouvert par les tissus mous, la cicatrisation intervient principalement par première intention. Une nouvelle unité dento-gingivale se forme par croissance coronaire du tissu conjonctif, avec un épithélium de jonction long interposé entre le tissu osseux et la surface radiculaire.
Maintenance
La maintenance comprend le contrôle périodique de l’état parodontal et de l’efficacité de la motivation du patient à l’hygiène, ainsi que la mise en œuvre de techniques pour prévenir toute dégradation ultérieure. Elle inclut :
- Motivation à l’hygiène.
- Détartrage.
- Surfaçage radiculaire.
La fréquence est bimensuelle pendant le premier semestre, puis trimestrielle à semestrielle à vie.
Conclusion
Les techniques d’intervention à lambeaux sont multiples, avec des différences parfois subtiles. Le choix d’une technique repose sur le respect des indications et des objectifs de l’intervention. Le praticien veillera toujours à l’économie tissulaire. Le débridement, le détartrage et le surfaçage des racines restent des étapes cruciales pour le succès de toute technique.
Les lambeaux / Parodontologie
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.


Leave a Reply