Rééducation Neuro-Musculaire en ODF : Guide Complet en Chirurgie Dentaire
La rééducation neuro-musculaire est un pilier fondamental de l’orthopédie dento-faciale. Maîtriser ses mécanismes, ses indications et ses techniques permet à l’étudiant en dentaire de prendre en charge efficacement les dysfonctions oro-faciales et d’améliorer durablement les résultats des traitements orthodontiques. Ce guide exhaustif vous accompagne, de la théorie à la pratique clinique.
Bases Théoriques et Fondements Physiologiques de la Rééducation Neuro-Musculaire
Les fonctions oro-faciales et leur fonctionnement peuvent, selon MOSS, avoir une incidence directe sur le développement crânio-facial. Cet auteur a mis en évidence des relations physiologiques étroites entre les muscles masticateurs, les réflexes parodontaux et la fonction occlusale. Une déficience à ce niveau sera à l’origine de désordres morphologiques plus ou moins sévères.
La thérapeutique fonctionnelle vise à corriger le comportement neuro-musculaire défectueux, aussi bien en fonction qu’au repos, afin d’aboutir à un développement harmonieux de l’appareil stomatognathique.
Pour approfondir les bases anatomiques indispensables à cette compréhension, le Guide clinique d’odontologie constitue une référence incontournable pour les étudiants en médecine dentaire.
Principes et Mode d’Action de la Thérapeutique Fonctionnelle
Définition de la thérapeutique fonctionnelle
La thérapeutique fonctionnelle, classiquement appelée « traitement étiologique », désigne toute thérapeutique qui consiste en :
- La correction d’une dysfonction à l’origine d’une dysmorphose
- La suppression d’une parafonction ou d’un tic susceptible de perturber l’équilibre bucco-dentaire
- Tout dispositif utilisant les éléments fonctionnels de la cavité buccale
Mode d’action
La méthode consiste à intervenir avec ou sans appareillage sur la croissance, en utilisant des forces naturelles intrinsèques dans les trois sens de l’espace, afin de modifier le schéma neurophysiologique atypique.
Distinction fondamentale : dysfonction vs parafonction
Il est essentiel de bien différencier ces deux notions pour orienter la prise en charge :
- Dysfonction (dys = déformation) : déviation d’une fonction normale (respiration, déglutition, mastication). Une dysfonction doit être rééduquée.
- Parafonction (para = à côté) : activité non nécessaire à la survie (succion digitale ou linguale, tics de mordillement, onychophagie, bruxisme). Une parafonction doit être supprimée.
Ces deux types de troubles peuvent porter atteinte au développement harmonieux des arcades dentaires et des bases osseuses.

Les Forces Utilisées en Thérapeutique Fonctionnelle
Les Forces Musculaires
Trois approches sont possibles :
Sans appareil : la myothérapie et la rééducation fonctionnelle permettent de travailler directement sur les muscles en sollicitant la volonté du patient.
Modification de l’équilibre vestibulo-lingual : en supprimant la pression des joues, des lèvres ou de la langue, via des dispositifs fixes ou amovibles variés.
Propulsion mandibulaire : via des appareils bimaxillaires qui obligent le sujet à se maintenir en propulsion, utilisant la force des muscles propulseurs de la mandibule.
La Force Éruptive des Dents
Cette force s’exerce pendant toute la vie. Elle se manifeste par :
- L’égression d’une dent ou d’un groupe de dents sans antagoniste
- La force mésialante, qui augmente la pression au niveau des points de contact mésio-distaux
Le Lien Plastique de Muzi
C’est la faculté du squelette et des ligaments de transmettre les forces, pressions ou tractions à distance de leur point d’application. Ce phénomène permet l’action de ces forces dans les zones les plus malléables, sièges de croissance ou de remaniements osseux. Il peut être considéré non comme une force, mais comme un moyen naturel de transmission de forces (naturelles ou artificielles) à travers le squelette. L’exemple typique est celui du monobloc.
Buts de la Thérapeutique Fonctionnelle
La Prévention et l’Interception
La motivation précoce des patients — et de leurs parents — sur les problèmes orthopédiques issus des troubles neuro-musculaires est primordiale. Intervenir tôt permet d’éviter l’installation de dysmorphoses sévères.
La Curation
Modifier la forme par des moyens fonctionnels : obtention de l’occlusion labiale, augmentation du volume de la boîte linguale par avancée mandibulaire, établissement d’une respiration nasale exclusive.
La Contention
Prévenir les récidives en intégrant de nouveaux réflexes et une posture rectifiée, indispensables au maintien des corrections obtenues mécaniquement.
Thérapeutique Fonctionnelle Non Mécanique
Cette approche est dite « active » car elle fait intervenir la volonté et la conscience du sujet, sans recours à l’appareillage. Elle consiste à modifier une activité motrice habituelle en faisant appel aux facultés psychiques de l’individu.
Elle englobe :
- La rééducation neuro-musculaire des fonctions perturbées
- La rééducation neuro-musculaire de la position de la langue
- La motivation au traitement et la suppression des habitudes néfastes
- La myothérapie (gymnastique des muscles masticateurs et labiaux)
La Motivation au Traitement et la Suppression des Habitudes Néfastes
Une parafonction est un comportement anarchique, jamais finalisé, qui doit être supprimé. Le premier contact avec l’enfant est crucial : il faut être patient, fin psychologue, lui montrer ce qui ne va pas et lui expliquer les conséquences d’un échec thérapeutique.
Il est essentiel, lors de l’anamnèse, de déterminer si l’habitude :
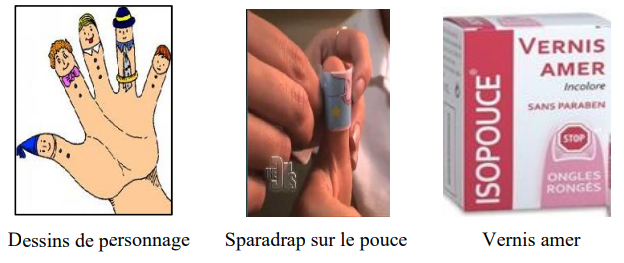
- Tourne à vide sans signification particulière → la succion peut disparaître seule, ou avec des aides simples (sparadrap, moufles)
- Est le signe d’un comportement psychologique perturbé (hospitalisation prolongée, privations affectives) → l’intervention d’un psychologue est nécessaire
Principes de la suppression de la succion du pouce :
La suppression se fait par une psychothérapie douce. Il ne faut jamais agresser ou humilier l’enfant, mais l’encourager et l’aider. Les parents doivent éviter les remontrances. On peut utiliser du sparadrap sur le pouce, des moufles sans pouce, ou une chaussette sur la main placée par l’enfant lui-même pendant la nuit.
Exemple de langage adapté (succion de la tétine) :
« Si tu veux avoir de belles dents plus tard et peut-être ne pas porter d’appareil, il faut absolument que tu arrêtes la tétine. Tu ne la prends pas pour aller à l’école, sinon tes copains se moqueraient de toi. »
L’opérateur peut profiter d’une modification des habitudes quotidiennes (départ en vacances) pour aider l’enfant à « oublier » la tétine. D’autres méthodes incluent des dessins personnalisés, du vernis amer, ou des gants anti-succion.
La Myothérapie : Techniques et Exercices
Définition
La myothérapie est une gymnastique visant à augmenter la puissance musculaire et à améliorer la fonction de certains muscles déficients, permettant de modifier l’équilibre dento-facial dans le sens recherché. Elle est possible à tout âge, mais nécessite la collaboration volontaire du sujet.
Elle consiste en une série de contractions musculaires amples, relativement lentes, séparées par de courtes pauses, répétées de 10 à 30 fois, jusqu’à une sensation de légère fatigue locale, à une fréquence de 3 à 4 fois par jour.
Le Moment Opportun
- Souhaitable avant tout traitement orthodontique pour empêcher l’aggravation de certaines déformations
- Difficile à entreprendre avant 8 ou 9 ans (coopération insuffisante)
- Possible à tout âge, surtout lors d’une modification de l’environnement buccal
Inconvénients
La myothérapie doit être poursuivie toute la vie. Dès qu’elle est interrompue, les muscles reprennent leur fonction initiale. C’est sa différence fondamentale avec la rééducation fonctionnelle, dont le résultat est définitif une fois le circuit neurologique normal rétabli.
Techniques de Myothérapie
Gymnastique des Propulseurs de la Mandibule
Indiquée en cas de rétrognathie : avancer volontairement et lentement la mandibule le plus possible et la maintenir propulsée pendant 10 secondes, répéter 10 fois. Certains appareils passifs (gouttières) ou tractions intermaxillaires induisent une propulsion musculaire inconsciente.
Gymnastique des Muscles Masticateurs
La tonification se fait par des exercices myo-tensifs : mâcher du chewing-gum fluoré ou serrer les dents.
Gymnastique des Muscles Labiaux
Indiquée en cas de : proalvéolie supérieure, inocclusion des lèvres par brièveté de la lèvre supérieure, respiration buccale, ou hypotonie musculaire.
Exercices pour les deux lèvres :
- Exercices transversaux : rapprocher les commissures l’une de l’autre, tandis que deux doigts opposent une légère traction vers l’extérieur.
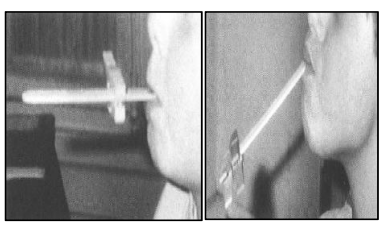
- Exercices verticaux : saisir entre les lèvres un disque ou une lame métallique (3-4 cm de longueur, 2-3 mm d’épaisseur) et le maintenir horizontalement, d’abord pendant une minute, puis augmenter progressivement la durée et le poids. Peut se faire avec un abaisse-langue en bois maintenu 10 secondes, répété 10 fois, en augmentant le poids avec des pinces à linge.
Exercices avec instruments à vent :
- Flûte : indiquée pour malocclusion de classe II, augmente la tonicité de la lèvre supérieure. Contre-indiquée si la lèvre supérieure est courte.
- Clarinette, hautbois : pour malocclusion de classe III, réduit la rétro-alvéolie supérieure.
- Trompette : pour béance antérieure et hypotonicité labiale.

Méthode de Garliner :
- 1er exercice : tenir un cordonnet de 20 cm avec un jeton perforé, faire remonter le jeton jusqu’aux lèvres sans utiliser les dents, plusieurs fois par jour. Ajouter des jetons pour augmenter progressivement l’effort.
- 2e exercice : cordonnet attaché à un support fixe, exercices de traction avec un bouton maintenu verticalement par les lèvres.
Exercices pour la lèvre supérieure :
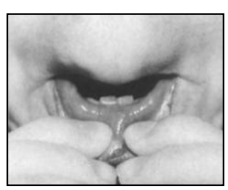
- Tonification : tenir la lèvre inférieure avec les doigts le plus bas possible, fermer la bouche avec la lèvre supérieure en la descendant, maintenir 3 à 5 secondes, répéter 10 fois.
- Détente (pour lèvre trop tendue, Cl III, séquelles de fentes) : détendre par petites poussées des index de bas en haut pour déclencher la vibration. Exercice « montrer les crocs » : ourler le bord inférieur de la lèvre vers le haut.
Exercices pour la lèvre inférieure :
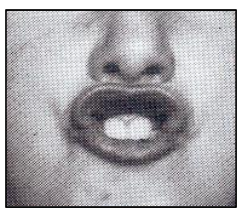
Monter la lèvre inférieure le plus haut possible sur la lèvre supérieure, appuyer fortement, maintenir 3 à 5 secondes, répéter 10 fois par jour. Cet exercice tonifie la lèvre, étire le sillon labio-mentonnier, provoque une propulsion mandibulaire et ouvre les ailes du nez.
Gymnastique des Buccinateurs
Pour les enfants avec déglutition atypique : contracter le buccinateur en étirant les commissures labiales (« sourire jusqu’aux oreilles »), dents en occlusion sans crispation, 10 fois par jour. Contrôler la symétrie devant un miroir.

Gymnastique de la Musculature Labio-Mentonnière
Gonfler la région comme si on gonflait les joues, pour déplisser le sillon labio-mentonnier.
Tonification du Plancher Buccal
Exercice du piston : contrôler les muscles mylohyoïdiens et géniohyoïdiens. Tête en position naturelle, poser la pointe de la langue sur les papilles palatines postérieures, appuyer fort (« perforer le palais »), placer les doigts sur le rebord basilaire de la mandibule pour sentir la contraction. Pression de 2 à 3 secondes, relâcher, répéter 10 fois. Vérifier que la pointe de la langue appuie sans s’écraser.
Tonification de la Langue
- Exercice du pas de cheval : faire claquer la langue pour imiter les sabots d’un cheval, 20 fois au début, puis augmenter. Alterner les sons « clac », « cloc ». Expliquer que la partie antérieure colle au palais comme une ventouse.
- Langue de rat / langue de chat : alterner contraction forte (pointe affinée) et étalement, pour tonifier la partie moyenne.
- Appui de la langue : pousser sur une cuillère ou un abaisse-langue avec la pointe de la langue tenue droite.
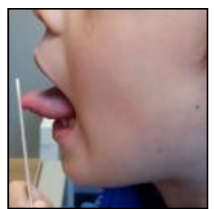
Rééducation Fonctionnelle sans Appareillage
La rééducation fonctionnelle consiste à changer le processus nerveux de commande pour faire travailler le système nerveux et les muscles de manière plus normale et avantageuse. Le résultat est définitif une fois le circuit neurologique normal rétabli, à condition que tous les stades soient maîtrisés.
Pour aller plus loin dans la compréhension des mécanismes orthodontiques, l’ouvrage Orthodontie de l’enfant et du jeune adulte offre une approche clinique très complète.
Principes : Les Trois Stades de la Rééducation
La rééducation des fonctions oro-faciales comporte obligatoirement trois étapes :
- Prise de conscience : faire prendre conscience au patient de ses postures et praxies erronées, et lui montrer les correctes.
- Acquisition des moyens : lui donner les moyens musculaires et articulaires pour pratiquer ces praxies et maintenir ces postures.
- Automatisation : stade le plus long et le plus difficile. C’est celui dont l’échec entraîne le plus de récidives.
En pratique : suivi régulier d’une demi-heure par semaine pendant environ 2,5 mois, puis tous les 15 jours, puis contrôle mensuel, voire plus espacé après les vacances d’été.
Âge de la Rééducation
- Dès 3-4 ans, avec l’aide active des parents
- 8-10 ans : âge recommandé par certains praticiens, car l’engrammation cérébrale est inachevée et la coopération plus fiable
- Adolescents et adultes motivés : résultats parfois plus rapides grâce à leur persévérance
Durée de la Rééducation
Elle dépend de l’âge, du quotient intellectuel, de la gravité de l’anomalie et de la motivation. Des résultats peuvent être obtenus en 50 jours ou moins chez un jeune enfant motivé d’intelligence moyenne. Si aucun résultat n’est constaté après 3 mois, la rééducation n’est probablement pas réalisée sérieusement ou le pronostic est réservé. Dans ce cas, l’hypnose ou la relaxation peuvent être envisagées.
Rapport de la Rééducation avec le Traitement Orthodontique
Les exercices peuvent être utilisés :
- Seuls : pour corriger des anomalies des procès alvéolaires (infra-alvéolie, proalvéolie), rendant l’appareillage inutile.
- Après le traitement mécanique : avantage des conditions morphologiques améliorées ; inconvénient de la difficulté à modifier les engrammes après 11-12 ans. Indiqué si la langue n’est pas à l’origine d’une dysmorphose importante, et indispensable en contention.
- Simultanément au traitement : lors d’une prise en charge tardive ou si l’enfant n’est pas suffisamment motivé par la rééducation seule.
- Avant le traitement mécanique : indispensable pour béance antérieure avec interposition linguale, langue au plancher, ou déglutition immature.
Buts de la Rééducation Fonctionnelle
- Prévenir les dysmorphoses
- Soutenir et accélérer le traitement orthodontique
- Prévenir les récidives
- Aider au dégagement des voies aériennes supérieures
- Favoriser la maturation neuro-motrice
Indications
- Dysmorphose dento-alvéolaire d’origine comportementale ou dysfonctionnelle
- Traitement des anomalies de repos, puis des fonctions
- Enfant avec malposition linguale, déglutition atypique, trouble de phonation, respiration buccale
- Adolescent avec déséquilibre musculaire persistant malgré le traitement orthodontique
- Adulte post-traitement orthodontique ou chirurgical avec déséquilibre neuro-musculaire
Contre-Indications
- Atteinte globale du système neuro-musculaire (débilité, trisomie 21)
- Atteinte organique du système nerveux (infectieuse, traumatique, constitutionnelle)
- Perturbation psychique ou affective sévère
- Non-coopération du patient
- Obstacle anatomique (macroglossie, frein lingual court, végétations)
- Anomalies basales sévères (décalages sagittaux/transversaux importants)
Les Techniques de Rééducation Fonctionnelle Détaillées
Rééducation de la Posture de la Langue
La posture de repos, la déglutition et la position de la langue lors de la prononciation des alvéolo-dentales (N, D, T) sont intimement liées. Normalement, la pointe de la langue est en contact avec le palais au niveau des papilles rétro-incisives, libérant ainsi le carrefour aérien supérieur pour faciliter la ventilation nasale.
Pour modifier la posture, le praticien doit :
- Faire prendre conscience au patient de la position de la pointe de la langue (contact langue-palais vs langue-dents)
- En cas d’immaturité motrice : apprendre à mobiliser la langue (élastiques, lécher, tirer la langue)
- Automatiser en demandant de penser à placer la langue contre le palais environ 40 fois par jour
La posture devient définitive en 4 à 6 mois.
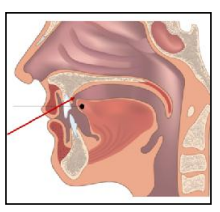
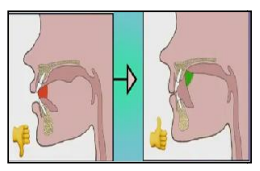
Rééducation de la Respiration
Une rééducation précoce prévient les dysmorphoses. Il faut distinguer :
- L’obstruction nasale vraie : nécessite une orientation ORL avant toute rééducation
- La respiration buccale habituelle : rééducable par exercices spécifiques
Bilan respiratoire préalable (tests de Gudin, Rosenthal, miroir, mouchage). Si obstruction nasale confirmée : traitement ORL d’abord, puis rééducation.
Exercices pratiques :
- Se moucher correctement
- Inspirer/expirer alternativement par chaque narine
- Expirer par le nez sur une bougie pour l’éteindre
- Souffler sur une balle de ping-pong par le nez
- Faire de la buée sur un miroir
Pour la respiration buccale habituelle : exercices d’inspiration/expiration (2 min matin et soir, bouche fermée) avec sparadrap, baguette de carton, ou plaque vestibulaire à pertuis réduits progressivement. Éviter la rééducation à la puberté (hyper-laxité ligamentaire, atonie musculaire).
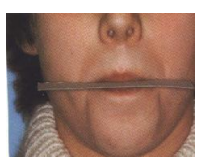
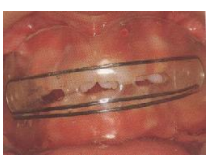
Rééducation de la Déglutition
La déglutition adulte normale se fait :
- Arcades serrées
- Lèvres jointes sans effort visible
- Langue au palais (pointe sur la papille rétro-incisive)
- Absence de contraction des muscles péribuccaux
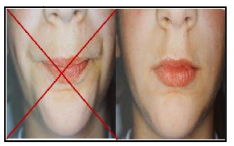
La déglutition atypique est caractérisée par une contraction des lèvres/muscles péribuccaux, une protrusion linguale et une absence de contact dentaire.
Protocole de rééducation :
- Motiver le patient, lui expliquer le trouble et le faire observer devant un miroir
- Lui demander d’arrêter la respiration
- Placer la pointe de la langue sur la papille palatine
- Joindre les mâchoires en occlusion
- Avaler la salive sans desserrer les arcades, sans contracter joues et lèvres
- Écarter délicatement les lèvres pour vérifier la position de la langue
- Contrôler la contraction des masséters avec les index

Mnémotechnique de Luce Magaillon-Fiamengo : prononcer « Ki-Kou-A-Seau, Sou, Son-T » pour guider la déglutition mature. Une déglutition mature n’implique pas de contraction des lèvres ou de la houppe du menton.

Rééducation de la Phonation
Les troubles phonétiques devraient disparaître avec la rééducation de la déglutition. Une succion-déglutition conservée modifie les points d’articulation, surtout en présence d’un trouble de l’articulé dentaire.
Phonation pathologique : une déglutition dysfonctionnelle entraîne des appuis linguaux inadéquats pour les consonnes : sigmatismes, altérations des palatales/dentales, labiales, vibrantes. L’articulation consonantique affecte la morphologie dento-maxillaire si le point d’articulation est antérieur (D, T, L, N) ou avec interposition linguale (sigmatisme, zézaiement).
Technique de rééducation (Méthode de Château, 1955) :
- Identifier les consonnes défectueuses
- Apprendre à prononcer la consonne seule (« s ») et la prolonger (« Ssssssss »)
- Terminer par une voyelle (ssssssssi)
- Raccourcir progressivement (sssssi → sssi → ssi → si)
- Répéter avec d’autres voyelles
L’automatisme s’obtient en environ 3 semaines (4 à 5 séances de 5 minutes par jour). Les troubles phonétiques peuvent également disparaître spontanément avec la rééducation respiratoire.

Rééducation de la Mastication
La mastication précède la déglutition et se développe avec l’éruption des incisives temporaires et le passage à une alimentation solide. Elle doit être unilatérale alternée, avec des déplacements mandibulaires symétriques.
Une dysfonction masticatoire peut résulter de : hypotonie des muscles masticateurs, perte prématurée des dents temporaires, lésions carieuses, douleur, ou AFMP inégaux (mastication préférentielle du côté où l’angle est plus petit).
Planas préconise la correction des interférences occlusales et prématurités par meulage sélectif pour rétablir la liberté des mouvements mandibulaires et symétriser la mastication.
Mesures préventives :
- Régime alimentaire solide dès l’éruption des dents temporaires
- Suppression des foyers carieux douloureux
- Correction des interférences occlusales par meulage sélectif
- Gymnastique des muscles masticateurs avec chewing-gum fluoré
Aliments à éviter chez les enfants avec problèmes de mastication :
- Aliments fibreux (salade, épinards, poireaux)
- Aliments granuleux (couscous, petits pois, riz)
- Aliments secs (biscuits, frites)
La rééducation se fait en dehors des repas, pour préserver le plaisir de manger.
Erreurs Fréquentes à Éviter en Rééducation Neuro-Musculaire ODF
1. Débuter la rééducation sans résoudre l’obstruction nasale
Erreur : Entreprendre une rééducation de la respiration buccale sans avoir vérifié la perméabilité des voies aériennes.
Conséquence : La rééducation sera inefficace et frustrante pour le patient. Demander à l’enfant de respirer par le nez alors qu’il est réellement obstrué est contre-productif et nuisible à la relation thérapeutique.
Bonne pratique : Toujours réaliser un bilan respiratoire complet (tests de Gudin, Rosenthal, miroir de Glatzel) avant toute prescription. Adresser l’enfant à un ORL si une obstruction organique est confirmée, et attendre la résolution avant d’entamer la rééducation.
2. Confondre myothérapie et rééducation fonctionnelle
Erreur : Présenter ces deux approches comme interchangeables et promettre un résultat durable avec la myothérapie seule.
Conséquence : La myothérapie est une gymnastique perpétuelle qui doit être maintenue toute la vie. Dès qu’elle est arrêtée, les muscles reviennent à leur état initial. Elle ne modifie pas les circuits neurologiques de commande.
Bonne pratique : Expliquer clairement la différence au patient : la rééducation fonctionnelle vise à modifier les engrammes nerveux (résultat définitif une fois automatisé), tandis que la myothérapie entretient seulement le tonus musculaire. Combiner les deux approches selon l’indication.
3. Négliger le stade d’automatisation
Erreur : Considérer que la rééducation est terminée lorsque le patient comprend et reproduit correctement les praxies en séance.
Conséquence : Sans automatisation réelle (stade 3), les engrammes pathologiques reprennent le dessus en dehors des séances, provoquant des récidives post-traitement orthodontique.
Bonne pratique : Insister sur l’automatisation comme objectif principal. Rappeler au patient qu’il doit penser à positionner sa langue contre le palais environ 40 fois par jour. Le suivi doit se prolonger jusqu’à ce que le comportement devienne inconscient et systématique.
4. Employer un langage culpabilisant avec l’enfant
Erreur : Menacer, humilier ou faire pression sur l’enfant qui présente une succion du pouce ou d’autres habitudes néfastes.
Conséquence : L’enfant développe une résistance psychologique au traitement, l’anxiété augmente, et la compliance chute. Dans les cas de parafonction à charge affective, cette approche peut aggraver le comportement.
Bonne pratique : Adopter une psychothérapie douce, positive et participative. Impliquer l’enfant dans sa prise en charge (il place lui-même la chaussette sur sa main, il « punit » son pouce). Demander aux parents d’éviter les remontrances à la maison.
5. Initier la rééducation trop tard sans adapter les objectifs
Erreur : Appliquer les mêmes protocoles de rééducation chez un adulte et chez un enfant de 6 ans, sans adapter les objectifs aux capacités de remaniement osseux.
Conséquence : Chez l’adulte, les structures osseuses sont moins malléables. La rééducation seule ne permettra pas de corriger une dysmorphose basale établie. Des objectifs irréalistes engendrent de la frustration.
Bonne pratique : Chez l’adulte, la rééducation vise essentiellement à stabiliser le résultat post-orthodontique ou post-chirurgical et à prévenir les récidives neuro-musculaires. Associer systématiquement la rééducation à un traitement orthodontique ou chirurgical si nécessaire.
6. Sous-estimer le rôle de l’orthophoniste
Erreur : Assurer seul la totalité de la rééducation de la déglutition et de la phonation sans orientation vers un professionnel spécialisé.
Conséquence : La rééducation phonétique et linguale complexe nécessite une expertise que le praticien en ODF ne peut pas toujours offrir seul, notamment pour les cas de sigmatisme antérieur ou de dyslalie persistante.
Bonne pratique : Travailler en équipe pluridisciplinaire. L’orthophoniste, le kinésithérapeute oro-facial et le praticien ODF forment un trio dont la collaboration optimise les résultats. Établir des protocoles de communication clairs entre les intervenants.
Cas Cliniques Commentés
Cas Clinique 1 — Succion du Pouce et Béance Antérieure chez une Enfant de 7 ans
Présentation du patient : Emma, 7 ans, est adressée par son médecin généraliste pour une béance antérieure. La mère signale une succion du pouce persistante depuis la petite enfance. L’enfant suce son pouce principalement la nuit et parfois lors de moments de fatigue ou de stress. Elle est scolarisée en CP, sans antécédents psychologiques particuliers.
Problématique identifiée : La succion du pouce constitue une parafonction mécanique à l’origine d’une béance antérieure de 4 mm et d’une proalvéolie supérieure débutante. L’examen fonctionnel révèle une déglutition atypique avec interposition linguale secondaire à la béance.
Prise en charge :
- Consultation motivationnelle avec l’enfant et les parents : explication des conséquences à long terme à l’aide de moulages pédagogiques
- Mise en place d’une stratégie douce de sevrage nocturne (chaussette sur la main, sparadrap autour du pouce) que l’enfant accepte elle-même
- Rééducation de la déglutition après 2 mois de sevrage confirmé (déglutition atypique persistant par habitude)
- Exercices de posture linguale : placement de la langue sur les papilles rétro-incisives, 40 rappels conscients par jour
- Réévaluation à 4 mois, puis à 8 mois
Évolution attendue : La béance se ferme spontanément en 3 à 6 mois après l’arrêt de la succion du pouce, grâce aux forces éruptives naturelles des incisives. La rééducation de la déglutition stabilise le résultat et prévient la récidive. L’appareillage ortodontique est différé, voire évité si la correction est complète.
Point pédagogique clé : Ce cas illustre la priorité donnée à la suppression de la parafonction avant toute intervention mécanique, et l’importance d’une approche motivationnelle bienveillante.
Cas Clinique 2 — Respiration Buccale et Classe II chez un Enfant de 9 ans
Présentation du patient : Lucas, 9 ans, consulte pour une malocclusion de classe II division 1 avec proalvéolie supérieure. Le bilan révèle une incompétence labiale, un faciès adénoïdien et une hypotonie de la lèvre supérieure. Les parents signalent des ronflements nocturnes et une rhinorrhée chronique. Lucas est ventilateur buccal exclusif depuis l’âge de 3 ans.
Problématique identifiée : La respiration buccale chronique est à l’origine d’une hypotonie labiale et d’un déséquilibre vestibulo-lingual qui contribuent à la proalvéolie. Les tests de Rosenthal et de Gudin confirment une résistance nasale augmentée. Une hypertrophie des végétations adénoïdes est suspectée.
Prise en charge :
- Orientation immédiate vers l’ORL pour bilan et traitement (adénoïdectomie réalisée à 9 ans et demi)
- 3 mois post-opératoires : rééducation respiratoire (exercices d’inspiration/expiration nasale, baguette de carton entre les lèvres, 2 x 2 min par jour)
- Myothérapie labiale : exercices verticaux avec abaisse-langue (lèvre supérieure courte), 10 répétitions x 3 par jour
- Rééducation de la déglutition atypique secondaire (stades 1 à 3)
- Appareillage orthodontique associé dès 10 ans (Activateur)
Évolution attendue : La rétablissement d’une ventilation nasale exclusive modifie progressivement la posture oro-faciale. En 6 à 12 mois de rééducation combinée à l’appareillage, on observe une réduction de la proalvéolie, une amélioration de la compétence labiale et une normalisation de la déglutition.
Point pédagogique clé : Ce cas démontre l’indispensable collaboration ORL-orthodontiste et la règle fondamentale : ne jamais rééduquer sans avoir levé l’obstacle anatomique préalablement.
Cas Clinique 3 — Déglutition Atypique et Récidive Post-Orthodontique chez une Adolescente de 14 ans
Présentation du patient : Léa, 14 ans, a bénéficié d’un traitement orthodontique fixe pendant 2 ans (corrélation d’une béance antérieure et d’une classe I). La contention est en place depuis 6 mois. Lors du contrôle de contention, le praticien constate une réouverture de la béance antérieure de 2 mm malgré la contention collée mandibulaire.
Problématique identifiée : L’examen fonctionnel révèle une déglutition atypique persistante avec interposition linguale antérieure, non diagnostiquée ou non traitée avant et pendant le traitement orthodontique. La langue continue d’exercer une pression protrusive sur les incisives, contrecarrant la contention et provoquant la récidive.
Prise en charge :
- Diagnostic rétroactif : la déglutition atypique était présente avant le traitement mais n’avait pas été prise en compte
- Orientation vers un orthophoniste spécialisé en rééducation oro-myo-faciale
- Protocole de rééducation de la déglutition (3 stades) : 8 mois de suivi hebdomadaire puis bimensuel
- Renforcement de la contention : adjonction d’une gouttière amovible de contention supérieure nocturne
- Myothérapie linguale (exercice du piston, pas de cheval) pour augmenter le tonus et corriger la posture de repos
Évolution attendue : Après automatisation complète d’une déglutition mature, la récidive se stabilise et la béance ne progresse plus. La récupération totale des 2 mm perdus est possible si la prise en charge est précoce.
Point pédagogique clé : Ce cas illustre l’erreur classique de la sous-estimation du déséquilibre neuro-musculaire en orthodontie. Un traitement mécanique sans rééducation fonctionnelle associée chez un patient dysfonctionnel expose systématiquement à la récidive.
Quelle Approche Thérapeutique Fonctionnelle Choisir ?
Le choix entre les différentes modalités thérapeutiques dépend de l’âge du patient, de la nature de la dysfonction, de la coopération et des objectifs thérapeutiques. Le tableau suivant synthétise les critères de décision.
| Critère | Myothérapie | Rééducation Fonctionnelle | Appareillage Fonctionnel | Prise en charge pluridisciplinaire |
|---|---|---|---|---|
| Objectif principal | Tonification musculaire | Modification des engrammes nerveux | Guidage de croissance | Correction globale (ORL, ortho, ortho.) |
| Durée du résultat | Temporaire (à maintenir) | Définitif si automatisé | Variable selon observance | Durable si rééducation associée |
| Âge optimal | Tout âge | 3-10 ans | 6-12 ans | Tout âge, adapté |
| Coopération requise | Haute (exercices quotidiens) | Haute (3 stades) | Modérée à haute | Haute et plurielle |
| Indications typiques | Hypotonie labiale, rétrognathie | Déglutition atypique, respiration buccale | Classe II, béances | Obstruction nasale + dysfonction multiple |
| Durée de traitement | Permanente | 4-8 mois | 12-24 mois | Variable |
| Professionnel référent | Praticien ODF | Orthophoniste / Kinésithérapeute oro-facial | Orthodontiste | Équipe ORL / Ortho / Ortho. |
Foire Aux Questions (FAQ)
Quelle est la différence entre la rééducation fonctionnelle et la myothérapie en ODF ?
La myothérapie est une gymnastique musculaire qui améliore le tonus et la puissance des muscles déficients. Ses effets sont conditionnés à la poursuite des exercices tout au long de la vie : dès l’arrêt, les muscles reviennent à leur état initial. La rééducation fonctionnelle, en revanche, vise à modifier les circuits neurologiques de commande (les engrammes). Une fois le circuit normal établi et automatisé, le résultat est définitif et ne nécessite pas de maintien actif.
À quel âge peut-on débuter la rééducation neuro-musculaire chez l’enfant ?
La rééducation peut débuter dès 3-4 ans avec le soutien actif des parents, qui jouent un rôle essentiel dans la mise en pratique des exercices à la maison. Certains auteurs préfèrent attendre 8-10 ans, âge où l’engrammation cérébrale est inachevée et la coopération de l’enfant plus fiable. Chez l’adolescent motivé et l’adulte, les résultats peuvent être obtenus rapidement grâce à leur engagement plus conscient.
Pourquoi faut-il absolument traiter une obstruction nasale avant de rééduquer la respiration buccale ?
Tenter de rééduquer la respiration buccale chez un enfant souffrant d’une obstruction nasale organique (végétations, déviation septale, rhinite allergique chronique) est non seulement inefficace mais contreproductif. L’enfant ne peut physiologiquement pas respirer par le nez si la résistance aérienne nasale est trop élevée. Il faut d’abord lever l’obstacle (traitement ORL, adénoïdectomie, désobstruction), puis entamer la rééducation une fois les voies dégagées.
Qu’est-ce qu’une déglutition atypique et quelles en sont les conséquences orthodontiques ?
La déglutition atypique (ou infantile persistante) se caractérise par une interposition de la langue entre les arcades lors de la déglutition, accompagnée d’une contraction visible des muscles péribuccaux et de l’absence de contact dentaire. Ses conséquences principales sont : béance antérieure, proalvéolie supérieure et/ou inférieure, déformation des procès alvéolaires. Non traitée, elle est une cause majeure de récidive orthodontique après traitement.
Quelles sont les contre-indications absolues à la rééducation fonctionnelle ?
La rééducation ne peut pas être proposée en cas d’atteinte globale du système neuro-musculaire (trisomie 21, débilité profonde), d’atteinte organique du système nerveux central (infectieuse, traumatique), de perturbation psychique sévère empêchant la coopération, ou d’obstacle anatomique non traité (macroglossie vraie, frein lingual court, végétations persistantes). Les anomalies basales sévères (décalages squelettiques importants) nécessitent une approche chirurgicale associée.
Combien de temps dure en général une rééducation fonctionnelle complète ?
La durée varie selon l’âge, la gravité de la dysfonction et la motivation. En moyenne, un suivi de 6 à 12 mois est nécessaire pour atteindre l’automatisation complète des nouvelles praxies. Le protocole habituel comprend des séances hebdomadaires d’environ 30 minutes pendant 2 à 3 mois, puis bimensuelles, puis mensuelles. Si aucun progrès n’est observable après 3 mois, le praticien doit remettre en question l’observance ou envisager d’autres approches (hypnose, relaxation).
Un adulte peut-il bénéficier de la rééducation neuro-musculaire en orthodontie ?
Oui. Bien que la plasticité neurologique soit moindre chez l’adulte que chez l’enfant, la rééducation reste indiquée chez les patients adultes présentant un déséquilibre neuro-musculaire post-orthodontique ou post-chirurgical. Chez l’adulte motivé, les résultats peuvent même être obtenus plus rapidement grâce à une meilleure compréhension des enjeux. La rééducation est en revanche insuffisante pour corriger seule une dysmorphose basale établie chez l’adulte.
Quand faut-il orienter vers un orthophoniste plutôt que prendre en charge soi-même la rééducation ?
L’orientation vers un orthophoniste est recommandée dès que la déglutition atypique est associée à des troubles de la phonation (sigmatisme antérieur, zézaiement, dyslalie), en cas d’échec de la rééducation conduite par le praticien, ou lorsque la complexité neuro-motrice dépasse le cadre de l’ODF. La collaboration orthophoniste-orthodontiste est idéale pour les cas mixtes et constitue le standard de soin actuel dans la prise en charge des dysfonctions oro-faciales.
Conclusion
La rééducation neuro-musculaire constitue un pilier thérapeutique incontournable de l’orthopédie dento-faciale moderne. Son efficacité repose sur trois conditions : un diagnostic fonctionnel précis, une mise en œuvre précoce, et une automatisation rigoureuse des nouvelles praxies.
Pour l’étudiant en chirurgie dentaire, maîtriser ces concepts dès la formation initiale, c’est se donner les moyens d’un traitement étiologique complet, capable de prévenir les dysmorphoses, de soutenir les traitements orthodontiques et — surtout — d’en pérenniser les résultats dans le temps.
Points clés à retenir :
- La rééducation fonctionnelle modifie les engrammes nerveux (résultat définitif) ; la myothérapie tonifie les muscles (à maintenir).
- La priorité absolue est la rééducation ventilatoire : aucune autre fonction ne se normalise tant que la respiration nasale n’est pas rétablie.
- L’automatisation est le stade le plus long et le plus déterminant pour prévenir les récidives.
- La rééducation nécessite une approche pluridisciplinaire (ORL, orthophoniste, kinésithérapeute, orthodontiste).
- Le patient — et ses parents — doivent être partenaires actifs et motivés du traitement.
Pour approfondir vos connaissances cliniques sur l’orthodontie interceptive et la thérapeutique fonctionnelle, vous pouvez consulter le Référentiel internat en parodontologie.
Les Annales corrigées de l’internat en odontologie 2022-2024, deux références solides pour la préparation aux épreuves nationales.
Vous pouvez également pratiquer vos QCM et tester vos connaissances sur la plateforme spécialisée ResiDentaire™, dédiée aux étudiants en médecine dentaire.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply