Prescription des antalgiques / Pathologies Bucco-Dentaires
Prescription des Antalgiques en Odontologie : Guide Complet pour une Prise en Charge Optimale de la Douleur Dentaire
Introduction : La Douleur Dentaire, un Enjeu de Santé Publique Majeur
Les maladies des dents touchent près de 90% des Français au cours de leur vie, et les douleurs dentaires constituent un problème fréquent. Ces douleurs représentent le premier motif de consultation en odontologie et peuvent survenir avant, pendant ou après une intervention.
Malgré les apparences, 68% des Français se considèrent en bonne santé bucco-dentaire, alors que 30% d’entre eux déclarent souffrir de gingivites et 15% sont touchés sévèrement par les maladies parodontales. Cette réalité souligne l’importance d’une prise en charge efficace de la douleur.
Le soulagement de la douleur dentaire constitue une priorité thérapeutique qui nécessite une connaissance approfondie des mécanismes douloureux, une évaluation rigoureuse et une stratégie médicamenteuse adaptée à chaque patient.

Comprendre la Douleur : Définitions et Mécanismes Essentiels
Qu’est-ce que la Douleur ?
Selon l’Association Internationale pour l’Étude de la Douleur (IASP), mise à jour en juillet 2020, la douleur se définit comme une expérience sensorielle et émotionnelle désagréable, associée ou ressemblant à celle associée à une lésion tissulaire réelle ou potentielle.
Cette définition souligne un aspect crucial : la douleur n’est pas seulement un phénomène physique, mais également émotionnel et subjectif.

La Douleur Nociceptive : Comprendre le Processus
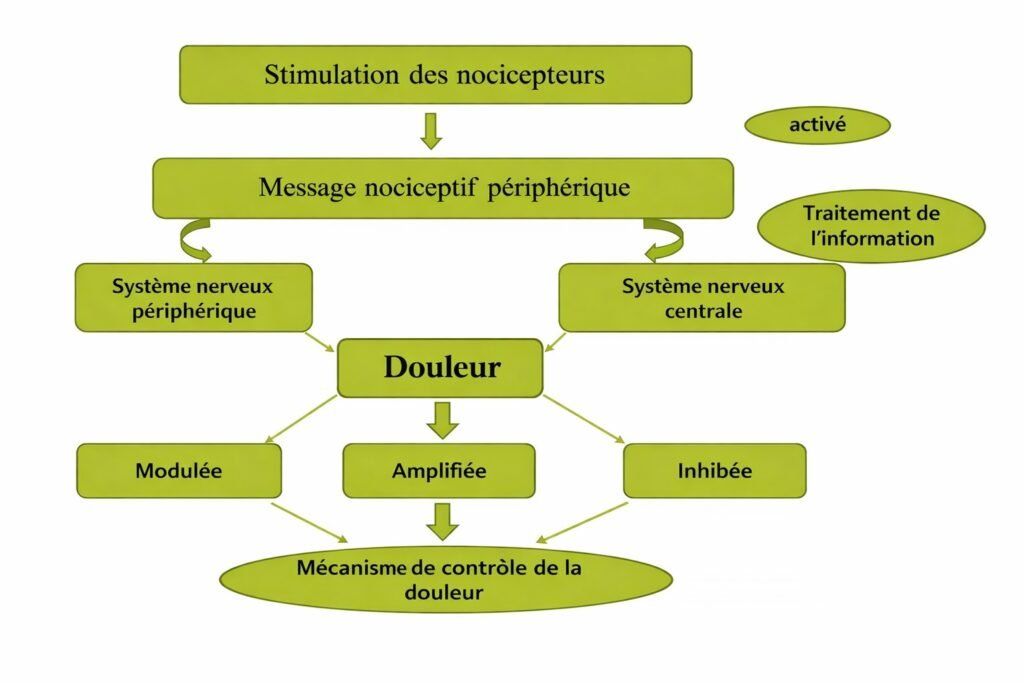
La douleur nociceptive résulte d’une agression de l’organisme : traumatisme, infection, inflammation ou maladie. Les nocicepteurs, véritables sentinelles présentes dans tout l’organisme, détectent ces situations nocives et transmettent un message douloureux.
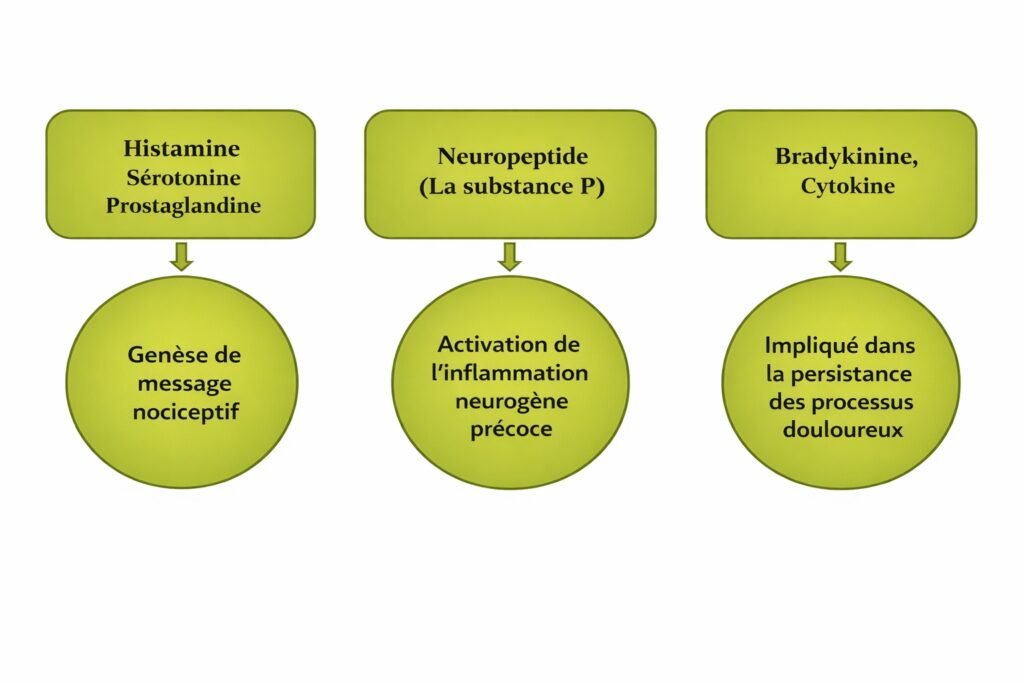
Le mécanisme se déroule en trois étapes clés :
- Stimulation des nocicepteurs : Activation d’un message nociceptif au niveau périphérique
- Traitement par le système nerveux : Le signal transite par le système nerveux périphérique puis central
- Modulation de la douleur : Le message peut être amplifié, inhibé ou modulé par des mécanismes de contrôle endogènes
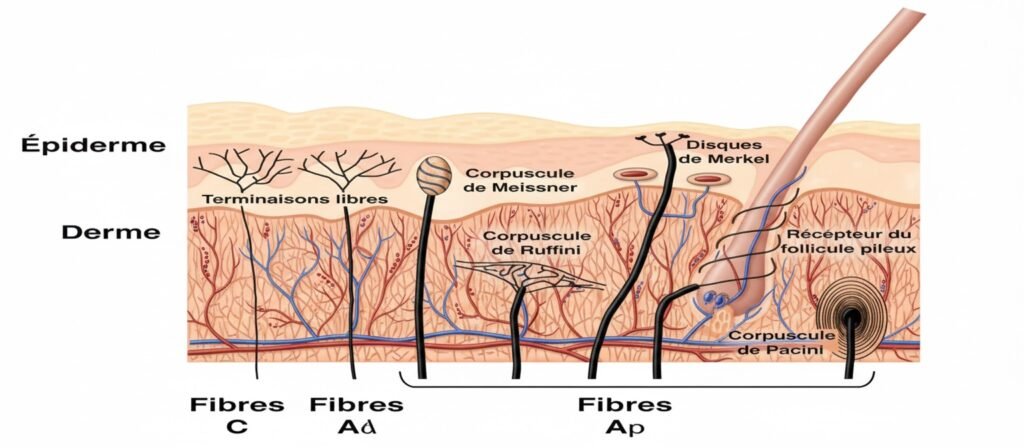
La Théorie du Gate Control : Le Mécanisme Naturel de Contrôle
Le contrôle de la douleur repose sur un principe fondamental appelé “théorie du portillon” (gate control). Les fibres nerveuses de grand calibre (Aβ) peuvent inhiber les fibres de petit calibre (Aδ et C) responsables de la transmission de la douleur, via un interneurone inhibiteur.
Point important : La plupart des antalgiques que nous prescrivons agissent en mimant ou en renforçant ce contrôle endogène naturel.
Les Différents Types de Douleur en Odontologie
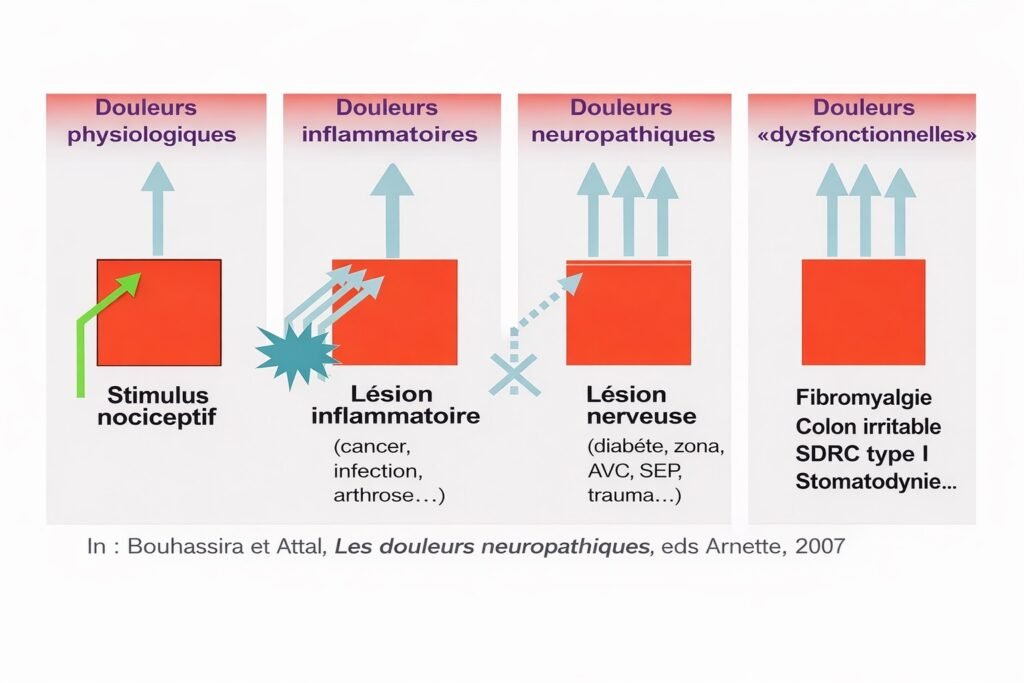
Classification des Douleurs
La reconnaissance du type de douleur est essentielle pour adapter le traitement :
1. Douleurs physiologiques
- Réponse normale et protectrice à un stimulus
- Disparaissent rapidement après élimination de la cause
2. Douleurs inflammatoires
- Liées à une lésion ou inflammation tissulaire
- Exemples : pulpite, parodontite, infection, abcès dentaire
- Accompagnées de signes inflammatoires locaux
3. Douleurs neuropathiques
- Résultent d’une lésion nerveuse
- Causes possibles : traumatisme nerveux, zona, névralgie du trijumeau
- Caractère spécifique : décharges électriques, brûlures, fourmillements
4. Douleurs dysfonctionnelles
- Exemples : fibromyalgie, syndrome de l’articulation temporo-mandibulaire, stomatodynie
- Absence de lésion organique identifiable

Tableau Comparatif : Douleur Nociceptive vs Neuropathique
| Caractéristique | Douleur Nociceptive | Douleur Neuropathique |
|---|---|---|
| Origine | Stimulation des nocicepteurs | Lésion du système nerveux |
| Début | Dès l’agression | Souvent retardé |
| Description | Pulsatile, lancinante, variable | Décharges électriques, brûlure |
| Signes associés | Inflammation locale | Engourdissement, allodynie |
| Topographie | Localisée au site lésionnel | Suit un territoire nerveux |
| Examen neurologique | Normal | Anormal (hypoesthésie) |
| Traitement | Antalgiques classiques, AINS | Antidépresseurs, anticonvulsivants |
Évaluation de la Douleur : La Première Étape Cruciale
Pourquoi Évaluer la Douleur ?
L’évaluation rigoureuse de la douleur poursuit plusieurs objectifs essentiels :
- Mesurer la sévérité et le retentissement sur la qualité de vie
- Suivre l’évolution dans le temps
- Initier un traitement symptomatique adapté
- Évaluer l’efficacité thérapeutique à court et long terme
- Adapter la stratégie thérapeutique si nécessaire
Méthodes d’Évaluation Unidimensionnelle
Chez l’Adulte
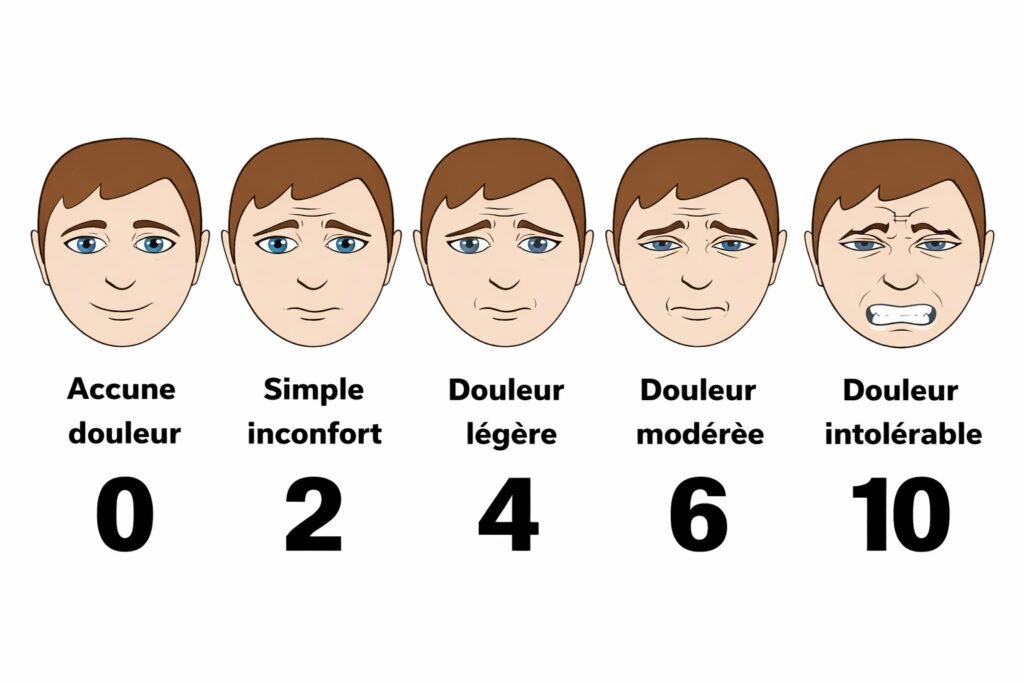
Échelle Verbale Simple (EVS)
| Description | Score |
|---|---|
| Douleur absente | 0 |
| Faible | 1 |
| Modérée | 2 |
| Intense | 3 |
| Extrêmement intense | 4 |

Échelle Visuelle Analogique (EVA)
L’EVA mesure l’intensité de la douleur sur une ligne graduée de 0 à 100 mm :
- 0 mm = Absence de douleur
- 100 mm = Douleur maximale imaginable
Interprétation :
- 0-30 mm : Douleur faible
- 30-60 mm : Douleur modérée
- 60-100 mm : Douleur intense
Chez l’Enfant
Pour les enfants, des échelles adaptées existent :
- Échelle des visages : Pour les enfants de 4 à 12 ans
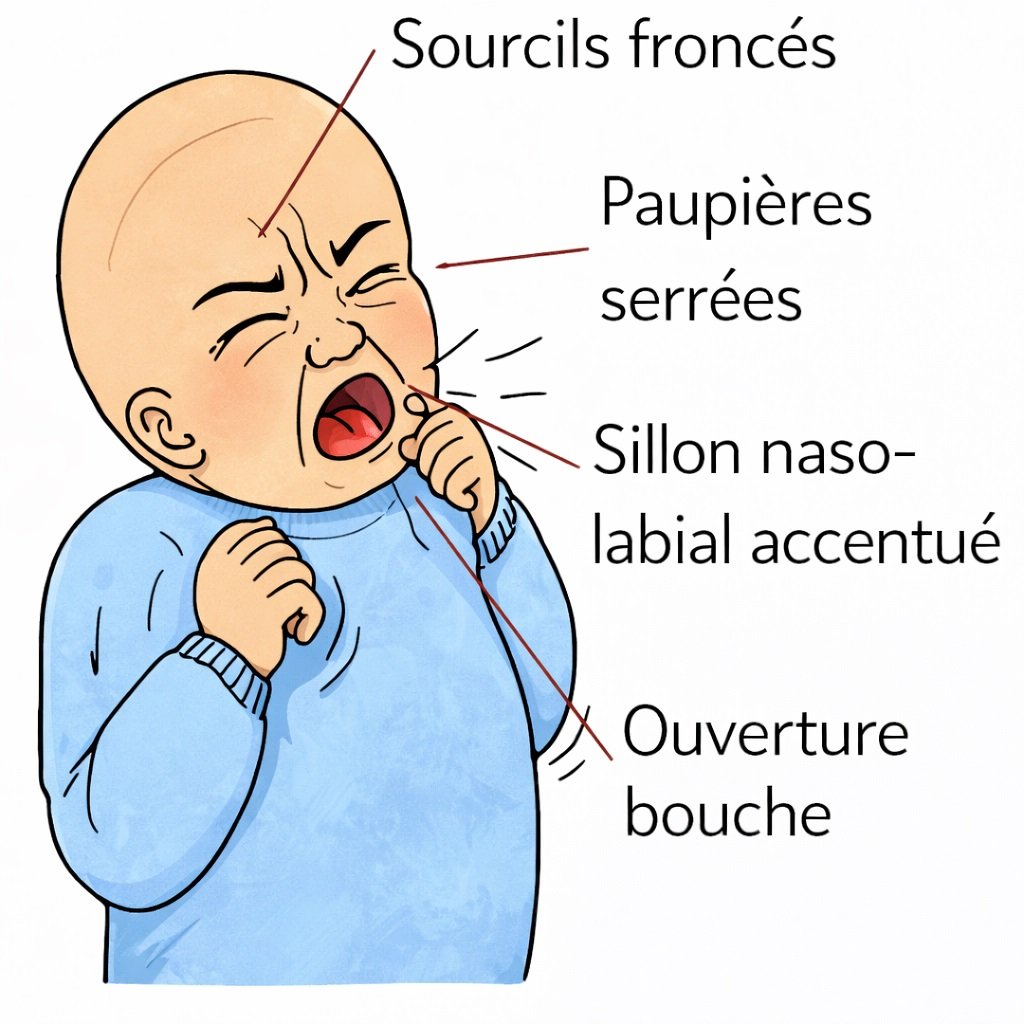
- NFCS (Neonatal Facial Coding System) : Pour les nouveau-nés, basée sur les expressions faciales
- Hétéro-évaluation : Obligatoire pour les enfants de moins de 6 ans, les enfants handicapés ou les personnes âgées non communicantes
Évaluation Multidimensionnelle : Le Questionnaire DN4
Pour diagnostiquer les douleurs neuropathiques, le questionnaire DN4 constitue un outil validé et simple d’utilisation. Un score ≥ 4/10 suggère une douleur neuropathique.

Les 4 questions clés :
- La douleur présente-t-elle des caractéristiques comme brûlure, froid douloureux, ou décharges électriques ?
- La douleur est-elle associée à des fourmillements, picotements, engourdissement ou démangeaisons ?
- La douleur est-elle localisée dans un territoire nerveux précis ?
- La douleur est-elle provoquée ou augmentée par le frottement ?

Les Antalgiques : Classification et Indications
Définitions Importantes
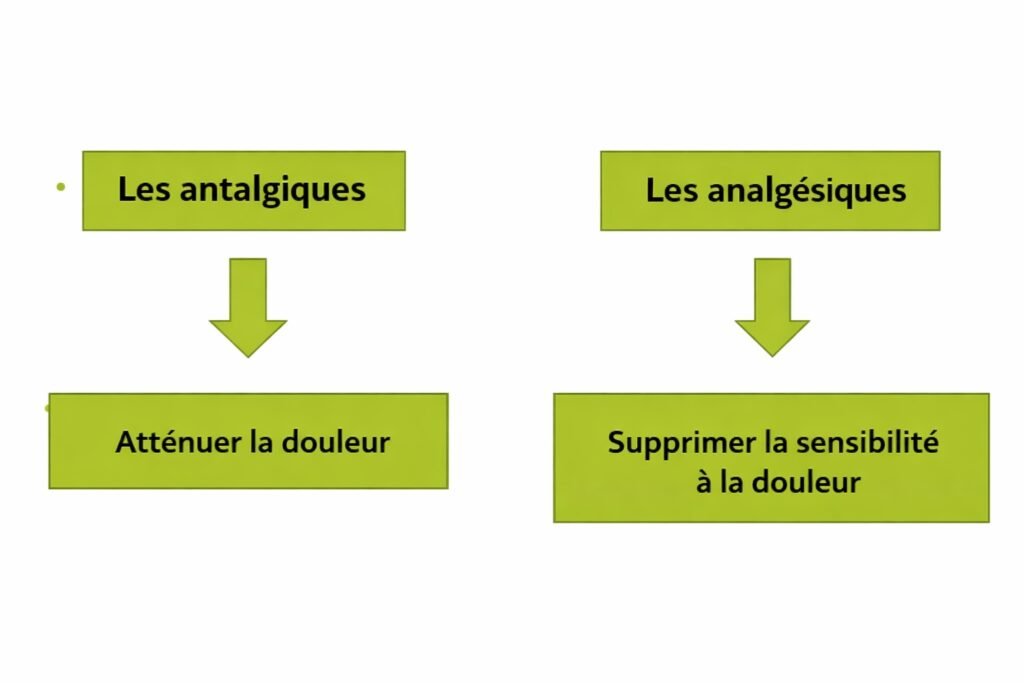
Antalgique : Médicament symptomatique qui atténue les sensations douloureuses sans agir directement sur leur cause (du grec anti : contre, algos : douleur).
Analgésique : Substance qui supprime complètement la sensibilité à la douleur (exemple : anesthésiques locaux).
Classification OMS : Les Trois Paliers
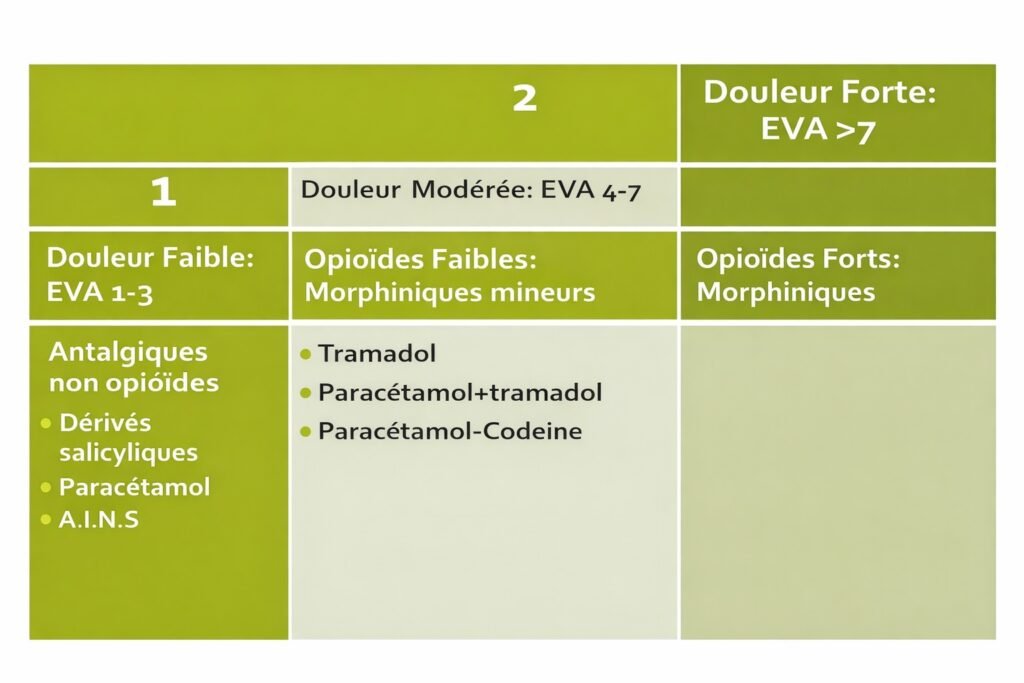
L’Organisation Mondiale de la Santé a établi une classification en trois paliers, adaptée à la pratique odontologique :

Palier 1 : Antalgiques Non Morphiniques
Paracétamol
- Mécanisme : Inhibition de la synthèse des prostaglandines au niveau central
- Posologie adulte : 1 g par prise, maximum 3 g/jour (4 g en milieu hospitalier)
- Intervalle minimal : 4 heures entre deux prises
- Avantages : Excellente tolérance, pas d’effet sur l’hémostase
- Précaution : Attention au surdosage (hépatotoxique)
AINS (Anti-Inflammatoires Non Stéroïdiens)
Les AINS les plus prescrits en odontologie :
| Substance | Spécialité | Posologie | Durée d’action |
|---|---|---|---|
| Ibuprofène | Advil, Nurofen | 200-400 mg x 3/jour | 6-8 heures |
| Kétoprofène | Profenid | 50-100 mg x 2-3/jour | 6-8 heures |
| Acide niflumique | Nifluril | 250 mg x 3/jour | 8 heures |
| Célécoxib (COX-2) | Célébrex | 200 mg/jour | 24 heures |
Points d’attention :
- Toujours prescrire avec un protecteur gastrique si traitement > 5 jours
- Contre-indiqués : ulcère gastroduodénal, insuffisance rénale sévère, grossesse (3e trimestre)
- Prudence chez les personnes âgées
Palier 2 : Morphiniques Mineurs
Codéine
- Toujours associée au paracétamol (exemple : 30 mg codéine + 500 mg paracétamol)
- Posologie : 1 comprimé toutes les 6 heures
- Contre-indication majeure : Enfants de moins de 12 ans (FDA 2013, ANSM 2016)
- Effets secondaires : Constipation, somnolence, nausées
Tramadol
- Dose d’attaque : 100 mg
- Entretien : 50-100 mg toutes les 4-6 heures
- Maximum : 400 mg/jour
- Association possible avec le paracétamol (Ixprim, Zaldiar)
- Attention : Risque de syndrome sérotoninergique avec certains antidépresseurs
Palier 3 : Morphiniques Majeurs
Réservés aux douleurs intenses non contrôlées par les paliers inférieurs, ces opioïdes nécessitent une ordonnance sécurisée.
Principales molécules :
- Morphine (Moscontin LP, Skenan LP, Actiskenan)
- Oxycodone (Oxycontin LP)
- Fentanyl (dispositifs transdermiques)
- Hydromorphone (Sophidone LP)
Règles de prescription :
- Ordonnance sécurisée obligatoire
- Durée maximale : 28 jours (7 jours pour les formes injectables)
- Surveillance étroite des effets secondaires
- Risque de dépendance et de mésusage
Prescriptions Spécifiques par Population
Chez l’Enfant : Règles Strictes à Respecter
La prescription chez l’enfant nécessite une attention particulière avec des règles spécifiques :
Principes fondamentaux :
- Dosage au poids : Toujours calculer selon le poids de l’enfant, jamais selon l’âge seul
- Formes adaptées : Privilégier les formes liquides (sirops, suspensions) avant 6 ans
- Administration régulière : À heures fixes, non à la demande
- Voie orale préférée : La voie rectale est déconseillée (biodisponibilité imprévisible)
Paracétamol chez l’enfant :
- Dose maximale : 60 mg/kg/jour, répartie en 4 prises
- Intervalle minimal : 6 heures entre deux prises
- Administration systématique et anticipée
AINS pédiatriques :
| Molécule | Âge minimum | Posologie unitaire | Posologie quotidienne |
|---|---|---|---|
| Ibuprofène | 3 mois | 7,5 mg/kg | 30 mg/kg/jour (max) |
| Kétoprofène | 6 mois | 0,5 mg/kg | 2 mg/kg/jour |
| Acide niflumique | 6 mois | Variable | 40 mg/kg/jour |
Contre-indication majeure : La codéine est strictement contre-indiquée chez les enfants de moins de 12 ans en raison du risque de dépression respiratoire sévère.

Chez la Personne Âgée : Adaptation Nécessaire
Le vieillissement entraîne des modifications pharmacocinétiques importantes qui imposent des ajustements :
Paracétamol :
- Antalgique de première intention
- Dose maximale réduite : 3 g/jour (vs 4 g chez l’adulte jeune)
- Excellente tolérance même en cas de polypathologie
AINS :
- Utilisation en cures courtes uniquement (< 5 jours)
- Risques accrus : insuffisance rénale, ulcère gastroduodénal, interactions médicamenteuses
- Contre-indication absolue : Traitement anticoagulant concomitant
- Surveillance renfale recommandée
Opioïdes :
- Débuter à doses réduites (50% de la dose adulte)
- Augmentation progressive selon la tolérance
- Surveillance renforcée : constipation, confusion, chutes
Grossesse et Allaitement : Précautions Maximales
La grossesse modifie profondément la pharmacocinétique des médicaments, affectant l’absorption, la distribution, le métabolisme et l’élimination.
Principes de prescription :
- Privilégier la monothérapie
- Dose minimale efficace
- Molécules à courte demi-vie
- Évaluation bénéfice-risque selon le trimestre
- Réévaluation régulière de la nécessité du traitement
Médicaments autorisés :
- Paracétamol : Sûr pendant toute la grossesse et l’allaitement (molécule de choix)
- Ibuprofène : Autorisé au 1er et 2e trimestre uniquement, contre-indiqué au 3e trimestre
- Codéine : À éviter, surtout en fin de grossesse
Médicaments contre-indiqués :
- AINS au 3e trimestre (risque de fermeture prématurée du canal artériel)
- Aspirine à dose antalgique
- Opioïdes forts (sauf indication majeure)
Stratégies Thérapeutiques Adaptées en Odontologie
Approche par Type de Douleur
Douleurs Légères à Modérées (EVA < 40 mm)
Exemples cliniques :
- Extraction simple
- Traitement endodontique sur dent asymptomatique
- Activation d’appareil orthodontique
- Détartrage
Prescription recommandée :
- Paracétamol 1 g x 3/jour
- OU Ibuprofène 400 mg x 3/jour
- Durée : 2-3 jours
Douleurs Modérées à Intenses (EVA 40-70 mm)
Exemples cliniques :
- Pulpite aiguë
- Péricoronarite
- Alvéolite post-extractionnelle
- Extraction de dents de sagesse incluses
Prescription recommandée :
- Paracétamol 1 g + Ibuprofène 400 mg (en alternance toutes les 3 heures)
- OU Codéine/Paracétamol (30/500 mg) x 3-4/jour
- Durée : 3-5 jours
Douleurs Intenses (EVA > 70 mm)
Exemples cliniques :
- Abcès aigu
- Cellulite d’origine dentaire
- Fracture mandibulaire
- Chirurgie complexe
Prescription recommandée :
- Association multimodale : Paracétamol + AINS + Opioïde faible
- Exemple : Paracétamol 1 g x 4/jour + Ibuprofène 400 mg x 3/jour + Tramadol 50-100 mg si besoin
- Réévaluation à 48-72 heures
- Orientation vers les urgences si absence d’amélioration

L’Analgésie Multimodale : La Stratégie Gagnante
L’association de plusieurs antalgiques de classes différentes permet d’obtenir un effet synergique tout en réduisant les doses individuelles et donc les effets secondaires.
Principe : Agir sur différents mécanismes de la douleur simultanément.
Associations validées :
- Paracétamol + AINS (synergie prouvée)
- Paracétamol + Codéine (formulation fixe disponible)
- Paracétamol + AINS + Tramadol (douleurs post-opératoires sévères)
Association déconseillée :
- AINS + Corticoïdes (risque d’ulcère majoré)
- Deux AINS différents (pas de bénéfice, risques cumulés)
Contre-Indications et Effets Indésirables : Ce qu’il Faut Savoir
Paracétamol
Contre-indications :
- Insuffisance hépatocellulaire sévère
- Allergie connue au paracétamol
Effets indésirables :
- Hépatotoxicité en cas de surdosage (> 4 g/jour)
- Réactions cutanées rares
- Thrombopénie exceptionnelle
Interactions importantes :
- Anticoagulants (AVK) : prudence à doses élevées
- Alcool chronique : risque hépatotoxique majoré
AINS
Contre-indications absolues :
- Ulcère gastroduodénal actif ou antécédent récent
- Insuffisance rénale sévère (clairance < 30 ml/min)
- Insuffisance cardiaque sévère
- Grossesse au 3e trimestre
- Allergie aux AINS ou aspirine (asthme à l’aspirine)
Contre-indications relatives :
- Antécédents cardiovasculaires
- Personne âgée > 75 ans
- Traitement anticoagulant
- Antécédents digestifs
Effets indésirables principaux :
- Digestifs : nausées, gastrite, ulcère, hémorragie digestive
- Rénaux : insuffisance rénale aiguë fonctionnelle
- Cardiovasculaires : HTA, rétention hydrosodée
- Cutanés : éruptions, photosensibilité
- Hématologiques : troubles de l’hémostase
Opioïdes
Contre-indications :
- Insuffisance respiratoire sévère
- Dépendance aux opiacés
- Traitement par IMAO (pour le tramadol)
- Enfants < 12 ans (codéine)
Effets indésirables fréquents :
- Constipation (quasi-systématique)
- Nausées et vomissements
- Somnolence
- Vertiges
- Dépression respiratoire (doses élevées)
- Risque de dépendance et mésusage
Recommandations Pratiques et Bonnes Pratiques
Règles d’Or de la Prescription Antalgique
- Traiter la cause avant tout : L’antalgique est un traitement symptomatique, le traitement étiologique reste prioritaire
- Prescrire de façon anticipée : Ne pas attendre que la douleur soit installée, surtout en post-opératoire
- Administration à heures fixes : Plus efficace que “si besoin”, surtout les 48-72 premières heures
- Durée limitée : Réévaluer après 3-5 jours, éviter les prescriptions prolongées sans suivi
- Dose efficace minimale : Débuter par la dose la plus faible permettant un contrôle satisfaisant
- Informer le patient :
- Posologie précise et horaires
- Effets secondaires possibles
- Conduite à tenir en cas d’inefficacité
- Signes d’alerte nécessitant une consultation
- Vérifier les interactions : Interroger sur les traitements en cours et les allergies
- Traçabilité : Noter dans le dossier patient la prescription et son évolution

Prévention du Mésusage des Opioïdes
Avec la crise des opioïdes observée dans certains pays, la vigilance s’impose. En France, bien que la situation soit moins critique, le chirurgien-dentiste doit adopter une prescription responsable :
Mesures de prévention :
- Limiter la durée de prescription (3-5 jours maximum)
- Prescrire la quantité juste nécessaire
- Expliquer les risques de dépendance
- Surveiller les signes de mésusage
- Privilégier les alternatives non opioïdes quand c’est possible
- Récupérer les médicaments non utilisés
Cas Particuliers : Patients à Risque
Patients insuffisants rénaux :
- Éviter les AINS
- Adapter les doses de paracétamol si clairance < 30 ml/min
- Privilégier les opioïdes à métabolisme hépatique
Patients insuffisants hépatiques :
- Réduire les doses de paracétamol (2 g/jour maximum)
- Éviter les opioïdes à métabolisme hépatique prédominant
- AINS contre-indiqués si cirrhose
Patients sous anticoagulants :
- AINS contre-indiqués (risque hémorragique)
- Paracétamol possible avec surveillance INR si AVK
- Éviter l’aspirine
Patients diabétiques :
- Attention aux formes sucrées (sirops)
- AINS : surveillance glycémique renforcée
- Opioïdes : risque d’hypoglycémie
Innovations et Perspectives Futures
Nouvelles Approches en Analgésie
La recherche en analgésie dentaire évolue constamment avec plusieurs pistes prometteuses :
1. Analgésie préemptive :
- Administration d’antalgiques avant l’intervention
- Réduction de l’hyperalgésie post-opératoire
- Amélioration du confort patient
2. Thérapies complémentaires :
- Cryothérapie locale
- Laser basse intensité
- Techniques de relaxation et hypnose
- Application topique de lidocaïne
3. Nouveaux anti-inflammatoires :
- Inhibiteurs sélectifs COX-2 de nouvelle génération
- Meilleure tolérance gastrique
- Efficacité maintenue
4. Opioïdes à libération contrôlée :
- Réduction du risque de mésusage
- Meilleure compliance
- Durée d’action prolongée
Technologies d’Aide à la Prescription
Des outils numériques facilitent désormais la prescription antalgique :
- Applications d’aide à la décision : Calcul automatique des doses pédiatriques
- Bases de données d’interactions : Vérification en temps réel
- Dossiers patients informatisés : Traçabilité et alertes automatiques
- Intelligence artificielle : Prédiction du profil douloureux individuel

Conclusion : Vers une Prise en Charge Optimale de la Douleur
La prescription des antalgiques en odontologie représente un défi quotidien nécessitant expertise et discernement. La douleur touche une immense majorité de la population et constitue un véritable enjeu de santé publique.
Points Clés à Retenir
✓ L’évaluation rigoureuse de la douleur est le préalable indispensable à toute prescription
✓ Le traitement étiologique prime toujours sur le traitement symptomatique
✓ L’approche multimodale optimise l’efficacité tout en minimisant les effets secondaires
✓ L’adaptation au patient (âge, comorbidités, traitements en cours) est essentielle
✓ La prescription responsable des opioïdes prévient le mésusage et la dépendance
✓ L’information du patient améliore l’observance et les résultats thérapeutiques
Perspectives d’Avenir
La prise en charge de la douleur dentaire continue d’évoluer grâce aux avancées scientifiques et technologiques. L’intégration de nouvelles molécules, l’optimisation des protocoles existants et le développement d’approches complémentaires non médicamenteuses ouvrent des perspectives encourageantes.
Une bonne santé bucco-dentaire favorise l’état de santé général. La pratique d’un détartrage une fois par an diminue d’environ 25% le risque d’accidents cardiovasculaires et de 13% le risque d’AVC. Cette réalité souligne l’importance d’une prise en charge globale incluant la prévention et le contrôle efficace de la douleur.
Appel à l’Action
En tant que professionnels de santé bucco-dentaire, notre responsabilité est double :
- Soulager efficacement la douleur de nos patients
- Prescrire de manière raisonnée pour préserver l’efficacité des antalgiques et prévenir leurs effets indésirables
La connaissance approfondie des mécanismes de la douleur, la maîtrise des outils d’évaluation et une prescription adaptée à chaque situation clinique constituent les piliers d’une prise en charge réussie.
Ressources et Références Utiles
Pour aller plus loin :
- Recommandations HAS sur la prescription des antalgiques
- ANSM : Prescription des médicaments en odontologie
- Société Française d’Étude et de Traitement de la Douleur (SFETD)
- Ordre National des Chirurgiens-Dentistes
- Formations continues en analgésie odontologique
En cas de doute : N’hésitez pas à consulter les référentiels officiels ou à solliciter l’avis d’un confrère algologue.
Article mis à jour en janvier 2026 – Sources : IASP, OMS, ANSM, HAS, Santé Publique France

Leave a Reply