Muqueuse Buccale : Histologie Complète pour l’Étudiant en Odontologie
Mots-clés : muqueuse buccale histologie, épithélium pavimenteux stratifié, chorion dentaire, muqueuse gingivale, muqueuse alvéolaire, cours histologie dentaire
Introduction : Pourquoi Maîtriser l’Histologie de la Muqueuse Buccale ?
La cavité buccale est bien plus qu’une simple entrée du tube digestif. C’est un environnement histologique complexe, où chaque muqueuse possède une architecture spécifique, adaptée à sa fonction mécanique, sensorielle ou sécrétoire.
Pour l’étudiant en odontologie, cette maîtrise est indispensable : elle conditionne la compréhension des pathologies parodontales, des réactions tissulaires post-chirurgicales, et des bases de la thérapeutique implantaire. Les concours d’internat interrogent régulièrement ces notions sous forme de QCM ou de cas cliniques.
Ce cours synthétise l’ensemble des structures histologiques de la cavité buccale : muqueuse buccale générale, gingivale, alvéolaire, labiale et palatine. Chaque section conserve l’intégralité des données anatomiques et histologiques de référence, enrichie d’éléments cliniques pour en faciliter la mémorisation.
I. Organisation Générale de la Cavité Buccale
La cavité buccale, extrémité orale du tube digestif, comprend plusieurs composantes fonctionnelles :
- La muqueuse buccale et pharyngée
- La muqueuse linguale
- Les glandes salivaires
- Les dents
Chaque compartiment possède une histologie propre, mais tous partagent une organisation en deux grands plans tissulaires : l’épithélium (revêtement de surface) et le chorion (tissu conjonctif de soutien). Certaines zones présentent en plus un tissu sous-muqueux.
Rappel fondamental pour l’internat : La kératinisation de l’épithélium est le critère histologique majeur qui distingue les différentes muqueuses buccales entre elles.
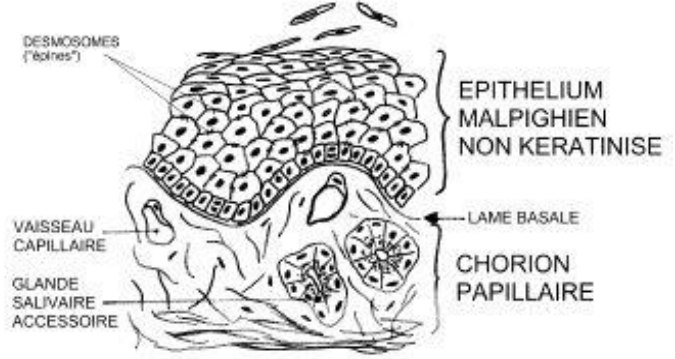
II. La Muqueuse Buccale : Architecture Histologique de Référence
La muqueuse buccale constitue le modèle de base. Elle est composée d’un épithélium et d’un chorion, avec parfois un tissu sous-muqueux.
A. L’Épithélium
L’épithélium est de type pavimenteux stratifié non kératinisé. Il se compose de quatre couches superposées, de la profondeur vers la surface :
1. Couche basale
Formée de cellules cuboïdes allongées, reposant sur une lame basale. Ces cellules sont les seules à subir des mitoses actives : certaines cellules filles restent en place pour assurer le renouvellement, d’autres migrent progressivement vers les couches superficielles.
C’est dans cette couche que siègent les cellules souches épithéliales, cibles des processus de cicatrisation et de régénération tissulaire.
2. Couche épineuse (corps muqueux de Malpighi)
Composée de plusieurs assises de cellules polyédriques, unies entre elles par des desmosomes et d’autres jonctions intercellulaires. Ces cellules sont riches en tonofilaments, caractéristiques des cellules épithéliales différenciées.
En microscopie optique, les espaces intercellulaires élargis et les desmosomes donnent à cette couche un aspect épineux caractéristique, d’où son nom.
3. Couche granuleuse
Constituée de plusieurs assises cellulaires. Les couches superficielles contiennent des grains de kérato-hyaline, précurseurs des protéines de kératinisation. Leur présence marque la transition vers la surface.
4. Couche superficielle
Composée de cellules aplaties qui desquament dans le milieu buccal. Ce turn-over continu assure le renouvellement de la barrière épithéliale et contribue à l’élimination mécanique des bactéries.
B. Le Chorion
Le chorion est de type dermo-papillaire, conjonctivo-vasculaire. Il se divise en deux zones distinctes :
Zone superficielle (papillaire)
Tissu conjonctif lâche, riche en papilles conjonctives et en terminaisons nerveuses libres ou encapsulées. Cette zone assure les échanges nutritifs avec l’épithélium avasculaire sus-jacent.
Zone profonde (derme)
Tissu conjonctif dense, riche en fibres de collagène. On y retrouve :
- Des pelletons adipeux
- Des vaisseaux sanguins et lymphatiques
- Des filets nerveux
- Des cellules immunitaires résidentes
- Des glandes salivaires microscopiques accessoires
C. Le Tissu Sous-Muqueux
Le chorion peut reposer sur un tissu sous-muqueux, constitué d’un tissu conjonctif lâche permettant la mobilité relative de la muqueuse par rapport aux plans profonds. Sa présence ou son absence conditionne directement la mobilité ou la fixité de la muqueuse en surface.
III. La Muqueuse Gingivale
A. Définition et Situation Anatomique
La muqueuse gingivale est une partie spécialisée de la muqueuse buccale qui entoure le collet anatomique des dents et recouvre une partie des procès alvéolaires.
Sa spécialisation fonctionnelle est directement liée à sa position : elle doit résister aux forces mécaniques de la mastication tout en constituant une barrière efficace contre les agressions microbiennes de la flore sous-gingivale.
B. Histologie Spécifique
L’épithélium gingival est un épithélium pavimenteux stratifié présentant des degrés variables de kératinisation et de desquamation selon les zones considérées :
- Épithélium oral (face externe de la gencive) : souvent orthokératinisé ou parakératinisé
- Épithélium sulculaire (en regard du sillon gingivo-dentaire) : non kératinisé
- Épithélium de jonction (entre la gencive et la surface dentaire) : non kératinisé, à renouvellement très rapide
L’épithélium repose sur un chorion riche en fibres (collagène de types I et III), fortement adhérent aux plans sous-jacents (périoste et os alvéolaire), sans tissu sous-muqueux interposé. Cette fixité est essentielle à la stabilité parodontale.
Point clinique : La qualité et l’épaisseur de la gencive kératinisée sont des critères déterminants en implantologie et en chirurgie parodontale. Une gencive fine (biotype fin) est plus vulnérable aux récessions.
Pour approfondir la parodontologie, le Référentiel Internat en Parodontologie est un outil de révision incontournable.
IV. La Muqueuse Alvéolaire
A. Anatomie
Le Vestibule Buccal
Définition courante : Espace compris entre les rangées de dents et les lèvres ou les joues, appelé vestibulum oris.
Définition anatomique précise : Espace virtuel délimité :
- Apicalement : par la zone de transition entre la muqueuse alvéolaire et les muqueuses labiales/jugales
- Coronairement : par la face externe de la gencive kératinisée
La profondeur du vestibule varie selon l’étendue de ces composantes, ce qui a des implications directes en chirurgie pré-implantaire (greffe de tissu conjonctif, vestibuloplastie).
Freins buccaux : Replis muqueux reliant la muqueuse jugale et labiale aux procès alvéolaires :
- Le frein labial supérieur
- Le frein labial inférieur
Intérêt clinique : Un frein à insertion haute peut être à l’origine d’un diastème inter-incisif ou d’une traction gingivale pathologique, justifiant une frénectomie.
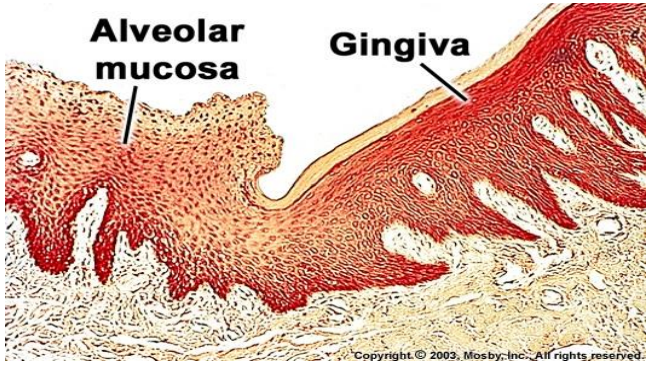
B. Caractéristiques Macroscopiques de la Muqueuse Alvéolaire
La muqueuse alvéolaire se distingue facilement de la gencive en clinique par trois critères :
| Caractéristique | Muqueuse Alvéolaire | Gencive Kératinisée |
|---|---|---|
| Couleur | Rouge vif | Rose corail |
| Aspect | Lisse, brillant | Granité (peau d’orange) |
| Mobilité | Mobile (relative) | Fixe, adhérente |
Elle est en continuité avec la gencive kératinisée au niveau de la ligne muco-gingivale (LMG), repère clinique fondamental en parodontologie. En direction apicale, elle rejoint la muqueuse des joues et des lèvres au fond du vestibule, où elle est très peu adhérente pour permettre les mouvements des lèvres et des joues.
C. Histologie
Épithélium non kératinisé
- Épaisseur variant entre 0,005 et 0,3 mm
- Plus épais que celui du plancher de la bouche (260 ± 40 µm)
- Perméabilité plus élevée que l’épithélium kératinisé : pertinent pour les voies d’absorption médicamenteuse locale
Tissu conjonctif
- Riche en fibres élastiques (contrairement au chorion gingival dominé par le collagène)
- Papilles conjonctives coniques (longueur ≈ 100 µm, base ≈ 25 µm), souvent bifurquées ou angulées
- Densité d’environ 46 papilles par unité de surface
V. La Muqueuse Labiale
A. Anatomie des Lèvres
Les lèvres sont des replis musculo-membraneux mobiles limitant l’orifice buccal. Elles se composent de quatre plans superposés, de l’extérieur vers l’intérieur :
1. Peau (face cutanée) Épaisse, résistante, adhérente aux muscles sous-jacents. Elle contient des follicules pileux, des glandes sébacées et des glandes sudoripares.
2. Plan musculaire
- Orbiculaire des lèvres : Muscle constricteur puissant, elliptique, occupant l’épaisseur des lèvres. Il assure l’occlusion labiale et participe à la phonation et à la succion.
- Modiolus : Formé par la réunion des muscles zygomatiques, canin, risorius et orbiculaire au niveau de la commissure labiale. Structure en cône aplati (environ 1 cm d’épaisseur) servant de point d’ancrage pour la tension des lèvres.
3. Couche sous-muqueuse (glandulaire) Contient des glandes salivaires accessoires séro-muqueuses, palpables à la face interne de la lèvre comme de petits nodules.
4. Muqueuse Souple et élastique, tapissant les orbiculaires et se prolongeant latéralement avec la muqueuse buccale.
B. Zones Anatomiques de la Lèvre
- Face antérieure cutanée (« lèvre blanche ») : épiderme épais, kératinisé, avec poils et glandes
- Bord libre cutanéo-muqueux (« lèvre rouge » ou vermillon) : zone de transition, épiderme mince, peu kératinisé, transparent (zone de Klein), sans formations pilaires ni glandes sébacées
- Face postérieure muqueuse : épithélium non kératinisé, chorion lâche avec glandes salivaires accessoires
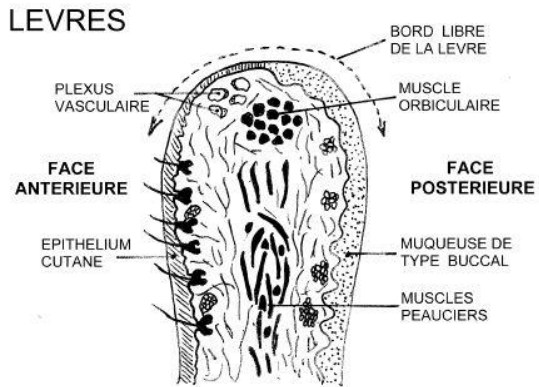
Les commissures labiales forment les angles de la bouche. Un liséré labial sépare les zones rouge et blanche. Sous la muqueuse, les glandes salivaires accessoires forment des tubercules donnant un aspect bosselé caractéristique.
C. Histologie
Face cutanée Recouverte d’un épithélium pavimenteux stratifié kératinisé. Le derme contient des follicules pileux, des glandes sébacées, des glandes sudoripares et des récepteurs sensoriels (corpuscules de Meissner, terminaisons libres).
Face muqueuse Épithélium pavimenteux stratifié non kératinisé, plus épais, sans couche cornée ni couche granuleuse nette. Il repose sur un chorion lâche contenant des glandes salivaires séro-muqueuses.
Zone de transition — le Vermillon Épiderme mince, peu kératinisé, transparent (zone de Klein). Absence de formations pilaires et de glandes sébacées. La richesse vasculaire sous-jacente explique la couleur rosée-rouge caractéristique.
Point clinique : L’absence de glandes protectrices dans le vermillon explique sa sensibilité à la dessiccation et aux UV (rôle dans la chéilite actinique, précurseur potentiel du carcinome épidermoïde labial).
D. Physiologie des Lèvres
Les lèvres participent à quatre fonctions essentielles : mastication (fermeture et préhension), déglutition (phase initiale d’occlusion labiale), mimique (expression émotionnelle via l’orbiculaire et le modiolus) et phonation (articulation des consonnes bilabiales p, b, m).
VI. La Muqueuse Palatine
A. Anatomie du Palais
Palais dur Les deux tiers antérieurs, formés d’une lame osseuse (processus palatins des maxillaires + lames horizontales des palatins). La muqueuse est fortement adhérente au périoste sous-jacent.
Palais mou (voile du palais) Le tiers postérieur, en continuité avec le palais dur. Son bord postérieur porte la luette, qui repose sur la langue lorsque le palais est relâché.
Piliers membraneux Partent de la luette et encadrent les amygdales palatines (tissu lymphoïde de l’anneau de Waldeyer).
Rôle physiologique lors de la déglutition : Le voile du palais se plaque contre la paroi pharyngée postérieure, isolant hermétiquement les voies aérienne et digestive. Ce mécanisme prévient le passage des aliments dans les voies respiratoires.
B. Histologie du Palais
Côté buccal (commun) Épithélium pavimenteux stratifié de type épidermoïde.
Palais dur
- Muqueuse rose, fortement adhérente au périoste (pas de tissu sous-muqueux ou très réduit)
- Épithélium pavimenteux stratifié kératinisé, adapté aux contraintes de pression lors de la mastication
- Présence de rugae palatines (crêtes transversales) en région antérieure, impliquées dans le guidage du bol alimentaire
Voile du palais
- Épithélium reposant sur un chorion épais
- Le chorion recouvre des fibres musculaires striées (muscles élévateur et tenseur du voile) et des glandes salivaires muqueuses accessoires
Luette
- Axe central : muscle strié (muscle uvulaire) dans du tissu conjonctif lâche
- Revêtement : épithélium non kératinisé de type buccal
Bourgeons gustatifs Présents dans la muqueuse palatine (en moindre densité que sur la langue), contribuant à la perception des saveurs.
VII. Tableau Comparatif — Synthèse Histologique des Muqueuses Buccales
Le tableau suivant récapitule les caractéristiques essentielles à maîtriser pour les examens et la pratique clinique.
| Critère | Muqueuse Buccale | Muqueuse Gingivale | Muqueuse Alvéolaire | Muqueuse Labiale | Muqueuse Palatine |
|---|---|---|---|---|---|
| Kératinisation | Non kératinisée | Variable (ortho/para) | Non kératinisée | Non kératinisée (interne) | Kératinisée (palais dur) |
| Mobilité | Modérée | Nulle (fixe) | Relative | Très mobile | Nulle (palais dur) |
| Tissu sous-muqueux | Présent | Absent | Réduit | Présent | Absent (palais dur) |
| Fibres dominantes | Collagène | Collagène dense | Élastiques | Collagène + élastique | Collagène |
| Glandes accessoires | Présentes | Absentes | Absentes | Présentes | Présentes (voile) |
| Papilles conjonctives | Présentes | Présentes | Coniques, bifurquées | Présentes | Présentes |
| Intérêt clinique principal | Référence histologique | Parodontologie | Implantologie | Chirurgie labiale | Prothèse, chirurgie |
VIII. Erreurs Fréquentes à Éviter en Histologie Buccale
1. Confondre kératinisation partielle et kératinisation complète
L’erreur : Assimiler la présence de kérato-hyaline (couche granuleuse) à une kératinisation complète (orthokératose).
Pourquoi c’est problématique : Une muqueuse peut être parakératinisée (noyaux persistants dans les cellules superficielles) sans être orthokératinisée (noyaux absents). Cette distinction a des implications diagnostiques importantes en pathologie muqueuse.
La bonne pratique : Préciser systématiquement le type de kératinisation (ortho, para, ou absence) lors de toute description histologique.
2. Négliger la distinction muqueuse alvéolaire / gencive kératinisée
L’erreur : Traiter les deux muqueuses comme équivalentes lors de planifications chirurgicales.
Pourquoi c’est problématique : La muqueuse alvéolaire est mobile, non kératinisée et riche en fibres élastiques. Une suture placée sur de la muqueuse alvéolaire tient moins bien et cicatrise différemment.
La bonne pratique : Identifier cliniquement la ligne muco-gingivale (LMG) avant toute intervention parodontale ou implantaire, et planifier les incisions en conséquence.
3. Oublier l’épithélium de jonction dans la description gingivale
L’erreur : Décrire la muqueuse gingivale uniquement par son épithélium oral.
Pourquoi c’est problématique : L’épithélium de jonction est la zone la plus vulnérable aux agressions bactériennes. Sa dégradation progressive est le mécanisme initial de formation de la poche parodontale.
La bonne pratique : Décrire systématiquement les trois épithéliums gingivaux : oral, sulculaire et de jonction.
4. Décrire le chorion gingival comme un tissu conjonctif lâche ordinaire
L’erreur : Assimiler le chorion gingival à un tissu conjonctif standard ou lâche.
Pourquoi c’est problématique : Le chorion gingival est un tissu conjonctif dense, fortement organisé en faisceaux de fibres (dentogingivales, alvéologingivales, circulaires), sans tissu sous-muqueux. Sa densité fibreuse est ce qui le rend adhérent et résistant aux contraintes mécaniques.
La bonne pratique : Insister sur l’absence de tissu sous-muqueux et sur la densité fibreuse comme critères distinctifs.
5. Ignorer les implications cliniques du vermillon labial
L’erreur : Décrire le vermillon comme une simple zone de transition sans en souligner les particularités.
Pourquoi c’est problématique : L’absence de glandes sébacées et la minceur de l’épiderme font du vermillon une zone à risque pour les lésions actiniques et le carcinome épidermoïde labial.
La bonne pratique : Mémoriser les trois caractéristiques du vermillon : épiderme mince, sans glandes, sans follicules pileux. La zone de Klein est un repère histologique et clinique à connaître.
6. Confondre les glandes salivaires accessoires avec les glandes salivaires principales
L’erreur : Omettre de mentionner les glandes salivaires accessoires présentes dans les chorions labial, palatin et buccal.
Pourquoi c’est problématique : Ces glandes sont le siège de lésions spécifiques (mucocèles, kystes rétentionnels) et peuvent être le point de départ de tumeurs des glandes salivaires. Les ignorer conduit à des erreurs diagnostiques.
La bonne pratique : Citer leur présence et leur localisation pour chaque muqueuse concernée, et les distinguer des glandes parotide, sous-mandibulaire et sublinguale.
IX. Cas Cliniques Commentés
Cas Clinique 1 — Récession gingivale et biotype muqueux
Présentation : Sophie, 34 ans, consulte pour une sensibilité dentaire progressive aux dents 43 et 44. Elle brosse ses dents deux fois par jour avec une brosse à poils durs.
Problématique : L’examen clinique révèle une récession gingivale de classe I de Miller de 2 mm sur 43 et 44, avec une gencive kératinisée résiduelle inférieure à 1 mm. L’histologie gingivale montre un biotype fin : épithélium mince, chorion peu dense, faible volume de tissu kératinisé.
Prise en charge : Correction du brossage avec passage à une brosse souple — idéalement une brosse électrique à technologie sonique pour réduire la pression exercée sur les gencives, comme l’Oral-B Pro 3 — et orientation vers une greffe de tissu conjonctif sous-épithélial pour augmenter l’épaisseur gingivale.
Évolution attendue : Stabilisation des récessions, disparition des sensibilités, amélioration du biotype gingival après greffe.
Point clé illustré : Le biotype gingival (lié à l’épaisseur du chorion et au degré de kératinisation) est un facteur de risque majeur de récession. Un chorion dense = biotype épais = résistance accrue aux agressions mécaniques.
Cas Clinique 2 — Mucocèle de la lèvre inférieure
Présentation : Léo, 17 ans, présente une tuméfaction indolore, bleue translucide, d’apparition soudaine à la face interne de la lèvre inférieure. Il a tendance à se mordiller la lèvre.
Problématique : L’aspect clinique est évocateur d’une mucocèle, kyste rétentionnel issu d’une glande salivaire accessoire du chorion labial. L’histologie confirme une dilatation d’un canal excréteur glandulaire par blocage de l’écoulement salivaire, probablement causé par un micro-traumatisme répété.
Prise en charge : Exérèse chirurgicale soigneuse incluant la glande accessoire responsable, sous anesthésie locale. Examen anatomopathologique de la pièce opératoire systématique.
Évolution attendue : Cicatrisation muqueuse complète en 2 à 3 semaines. Récidive rare si la glande causale est entièrement retirée.
Point clé illustré : La présence de glandes salivaires accessoires dans le chorion labial — bien décrite en histologie — explique directement la pathogénie des mucocèles. La connaissance anatomique oriente le geste chirurgical.
Cas Clinique 3 — Évaluation pré-implantaire de la muqueuse péri-implantaire
Présentation : Marc, 58 ans, doit recevoir un implant en région 36. Le praticien évalue les tissus mous péri-implantaires en préopératoire.
Problématique : La zone présente une bandelette de gencive kératinisée insuffisante (< 2 mm), et la muqueuse alvéolaire est visible dès la crête osseuse. En histologie, la muqueuse alvéolaire est non kératinisée, mobile, riche en fibres élastiques et peu adhérente au périoste — inadaptée à entourer un implant de manière stable.
Prise en charge : Greffe de tissu kératinisé (greffe épithélio-conjonctive) réalisée 2 mois avant la mise en place de l’implant, afin de recréer une zone de tissu kératinisé stable autour du futur col implantaire.
Évolution attendue : Intégration satisfaisante de la greffe, puis pose de l’implant dans un environnement histologique favorable, avec réduction du risque de mucosite et de péri-implantite.
Point clé illustré : La distinction histologique muqueuse alvéolaire / gencive kératinisée a des conséquences thérapeutiques directes. En implantologie, un minimum de gencive kératinisée autour du col implantaire est un facteur de pérennité reconnu.
X. Foire Aux Questions (FAQ)
Quelle est la différence histologique entre une muqueuse kératinisée et une muqueuse non kératinisée ?
Une muqueuse kératinisée présente, en plus des couches basale et épineuse, une couche granuleuse avec des grains de kérato-hyaline et une couche superficielle de cellules mortes anucléées (orthokératose). Dans une muqueuse non kératinisée, la couche granuleuse est absente ou discrète, et les cellules superficielles conservent leur noyau. La kératinisation confère une résistance mécanique accrue, essentielle là où les forces de friction sont importantes (gencive, palais dur).
Pourquoi la muqueuse gingivale ne possède-t-elle pas de tissu sous-muqueux ?
L’absence de tissu sous-muqueux dans la gencive est une adaptation fonctionnelle : elle permet à la muqueuse gingivale d’être directement adhérente au périoste osseux sous-jacent, sans plan de glissement. Cette fixité est indispensable pour résister aux contraintes mécaniques de la mastication et pour maintenir l’intégrité du joint épithélial autour du collet dentaire.
Comment distinguer cliniquement la muqueuse alvéolaire de la gencive kératinisée ?
La muqueuse alvéolaire est rouge vif, lisse et mobile, tandis que la gencive kératinisée est rose corail, d’aspect granité et fixe. La frontière entre les deux est la ligne muco-gingivale (LMG), visible à l’œil nu. En cas de doute, une sonde gingivale peut mettre en évidence la différence de mobilité tissulaire.
Qu’est-ce que la zone de Klein et pourquoi est-elle importante ?
La zone de Klein désigne la partie transparente et peu kératinisée du vermillon labial, visible comme une fine ligne séparant le rouge et le blanc de la lèvre. Histologiquement, elle correspond à un épiderme mince, sans glandes ni follicules pileux. Cliniquement, sa transparence permet de visualiser les vaisseaux sous-jacents. C’est une zone de fragilité vis-à-vis des UV et des traumatismes, ce qui explique la chéilite actinique.
Quel est le rôle des glandes salivaires accessoires du chorion ?
Les glandes salivaires accessoires des chorions labial, palatin et buccal contribuent à la lubrification locale des muqueuses. Elles peuvent être le siège de pathologies spécifiques : mucocèles, kystes rétentionnels, ou plus rarement de tumeurs des glandes salivaires accessoires (adénomes pléomorphes, carcinomes mucoépidermoïdes). Leur identification histologique est donc cliniquement importante.
Quelles sont les particularités histologiques de l’épithélium de jonction ?
L’épithélium de jonction est un épithélium non kératinisé, très fin (2 à 15 couches cellulaires), situé entre le sulcus gingival et la surface dentaire. Il est caractérisé par un turn-over cellulaire très rapide (environ 4 à 6 jours, contre 10 à 14 jours pour l’épithélium oral) et une perméabilité élevée aux molécules inflammatoires et aux produits bactériens. Sa dégradation progressive est le mécanisme initial de formation de la poche parodontale.
Comment les rugae palatines sont-elles utilisées en médecine légale ?
Les rugae palatines présentent un patron individuel unique, stable tout au long de la vie et non modifiable par des prothèses ou la croissance osseuse. En identification forensique (rugoscopie palatine), leur empreinte peut être utilisée pour identifier un individu lorsque d’autres méthodes (ADN, radiologie dentaire) ne sont pas disponibles. Cette caractéristique histologique a des applications directes en médecine légale dentaire.
Quelle muqueuse buccale est la plus perméable aux médicaments et pourquoi ?
La muqueuse sublinguale est la plus perméable aux médicaments, grâce à son épithélium fin non kératinisé et à sa très riche vascularisation. La muqueuse alvéolaire, également non kératinisée, présente aussi une perméabilité élevée. À l’inverse, l’épithélium kératinisé du palais dur ou de la gencive constitue une barrière plus efficace aux échanges. C’est pourquoi les comprimés sublinguaux et les sprays buccaux ciblent préférentiellement ces zones.
Conclusion : L’Histologie au Service de la Clinique
La maîtrise de l’histologie des muqueuses buccales n’est pas un exercice purement académique. Elle structure la compréhension des pathologies parodontales, guide les décisions chirurgicales, et fonde les bases de la thérapeutique implantaire.
À retenir absolument :
- La kératinisation différencie les muqueuses masticatoires (gencive, palais dur) des muqueuses de revêtement (alvéolaire, labiale interne)
- L’absence de tissu sous-muqueux dans la gencive explique sa fixité et sa résistance
- Le chorion riche en fibres élastiques de la muqueuse alvéolaire explique sa mobilité
- Les glandes salivaires accessoires des chorions labial et palatin sont le siège de pathologies spécifiques à connaître
- La ligne muco-gingivale est un repère clinique incontournable en parodontologie et en implantologie
Pour aller plus loin dans votre préparation, le Guide Clinique d’Odontologie et les Annales corrigées de l’Internat en Odontologie 2022-2024 constituent des références solides, régulièrement mises à jour.
Livres de Référence Recommandés
- Guide Clinique d’Odontologie — La référence pratique actualisée pour la clinique quotidienne
- Annales corrigées de l’Internat en Odontologie 2022-2024 — Indispensable pour cibler les points clés de l’examen
- Référentiel Internat en Parodontologie — Pour maîtriser la parodontologie clinique et fondamentale
- Chirurgie Orale — Pour approfondir les applications chirurgicales de l’anatomie et de l’histologie buccale
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et m’aide à financer ce site.


Leave a Reply