Anesthésie en Odontostomatologie : Guide Complet des Produits, Techniques et Protocoles pour Étudiants en Dentaire
L’anesthésie locale constitue le pilier de la pratique odontologique moderne. En tant qu’étudiant en dentaire, maîtriser les différents produits anesthésiques et leurs techniques d’administration est essentiel pour garantir le confort du patient et la réussite des interventions. Ce guide exhaustif vous accompagnera dans l’apprentissage de ces compétences fondamentales.

1. Fondamentaux de l’Anesthésie en Odontostomatologie
Définitions Essentielles à Maîtriser
Les anesthésiques locaux représentent les médicaments les plus fréquemment utilisés en pratique dentaire quotidienne. Leur rôle est d’interrompre de manière réversible la conduction nerveuse dans tous les tissus nerveux, permettant ainsi des interventions indolores.
L’anesthésie désigne la suspension temporaire ou permanente de la sensibilité d’une région du corps. En odontologie, on distingue plusieurs types d’anesthésie selon leur mode d’action et leur étendue.
L’anesthésie locale résulte de l’infiltration d’un territoire donné par un agent anesthésique. Elle permet d’intervenir sur une zone précise tout en maintenant le patient conscient et capable de communiquer.
L’anesthésie générale, quant à elle, s’accompagne d’une perte de conscience complète du patient. Elle reste exceptionnelle en odontologie et réservée à des cas particuliers (patients phobiques, interventions lourdes, personnes handicapées).
L’anesthésie définitive s’obtient par alcoolisation ou section des trajets nerveux. Cette technique irréversible n’est utilisée que dans des contextes très spécifiques, notamment pour certaines névralgies rebelles.
Principes Physiologiques de la Conduction Nerveuse
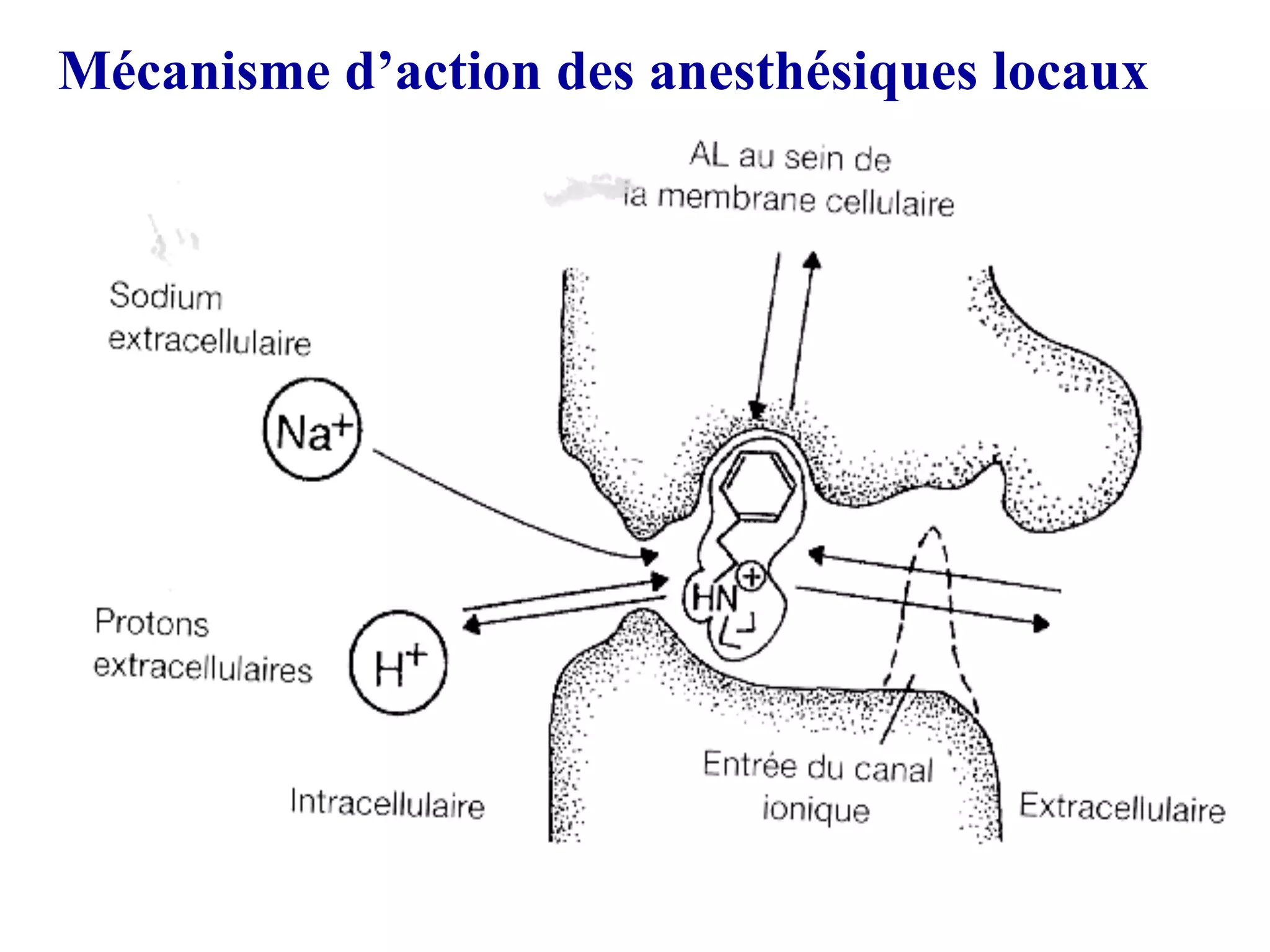
La compréhension du mécanisme d’action des anesthésiques nécessite des connaissances en neurophysiologie. La conduction nerveuse dépend des mouvements ioniques, principalement sodium (Na⁺) et potassium (K⁺), qui modifient le gradient transmembranaire.
Lors de la dépolarisation, le sodium entre massivement dans la cellule nerveuse via des canaux ioniques spécifiques. Cette entrée provoque une modification du potentiel de membrane qui se propage le long du nerf, transmettant ainsi l’information sensorielle.
La repolarisation survient ensuite grâce à la sortie de potassium, restaurant le potentiel de repos de la membrane. Ce cycle se répète à chaque influx nerveux, permettant la transmission continue des signaux.
Les anesthésiques locaux agissent en bloquant la dépolarisation. Ils inhibent spécifiquement le flux sodique en se fixant sur les canaux sodiques voltage-dépendants, empêchant ainsi la propagation de l’influx nerveux et donc la transmission de la douleur.
2. Matériel d’Anesthésie : Équipement et Accessoires
Matériel de Base Indispensable
Les seringues utilisées en odontologie sont spécifiquement conçues pour recevoir des carpules standardisées. Les modèles à aspiration permettent de vérifier l’absence d’effraction vasculaire avant l’injection, réduisant ainsi les risques de complications.
Les aiguilles doivent être adaptées au type d’injection pratiquée. Leur calibre varie selon la technique : les aiguilles courtes (21 mm) conviennent pour les infiltrations simples, tandis que les aiguilles longues (35 mm) sont nécessaires pour les anesthésies tronculaires. Le diamètre influence également le confort du patient et la vitesse d’injection.
Équipements de Sécurité et de Confort
Les destructeurs d’aiguilles constituent un élément essentiel de l’équipement moderne. Ils permettent une élimination sécurisée du matériel piquant, réduisant considérablement les risques d’accidents d’exposition au sang (AES) pour le praticien et son équipe.
Les recapuchonneurs d’aiguille facilitent la manipulation sécurisée des aiguilles usagées. Leur utilisation systématique diminue les risques de piqûre accidentelle lors de la préparation et après l’injection.
Les réchauffeurs de carpules maintiennent les solutions anesthésiques à température optimale (37°C environ). Cette précaution améliore significativement le confort du patient, car l’injection d’une solution froide provoque souvent une sensation désagréable et peut ralentir le délai d’action de l’anesthésique.
Pour un cabinet dentaire moderne, investir dans du matériel de qualité reste primordial. Un kit d’urgence dentaire complet devrait toujours être disponible pour gérer les complications éventuelles.
3. Solutions Anesthésiques : Composition et Pharmacologie
3.1. Anesthésiques de Surface
Ces produits se présentent sous diverses formes : sprays, gels, crèmes, liquides ou imprégnants de boulettes de coton. Leur action reste limitée et superficielle, pénétrant uniquement les premières couches de la muqueuse.
Bien que leur effet anesthésique soit modeste, ils facilitent grandement la relation thérapeutique. Ils sont particulièrement appréciés chez les enfants ou les adultes anxieux, car ils permettent de réaliser l’injection principale sans douleur.
L’application préalable d’un anesthésique de surface diminue l’anxiété du patient et améliore son expérience globale des soins dentaires. Cette étape préparatoire ne doit jamais être négligée, même si elle rallonge légèrement le temps de préparation.
3.2. Anesthésiques Injectables : Présentation et Composition
3.2.1. La Carpule Anesthésique Standard
La carpule représente le conditionnement standard pour les solutions anesthésiques injectables en odontologie. Elle contient généralement 1,8 ml de solution stérile, prête à l’emploi et adaptée aux seringues spécialisées.
Chaque carpule est composée d’un tube en verre cylindrique, d’un piston mobile et d’une membrane perforable pour l’insertion de l’aiguille. Ce système fermé garantit la stérilité du produit jusqu’à son utilisation.
3.2.2. Composition Détaillée des Solutions
Molécules Anesthésiques
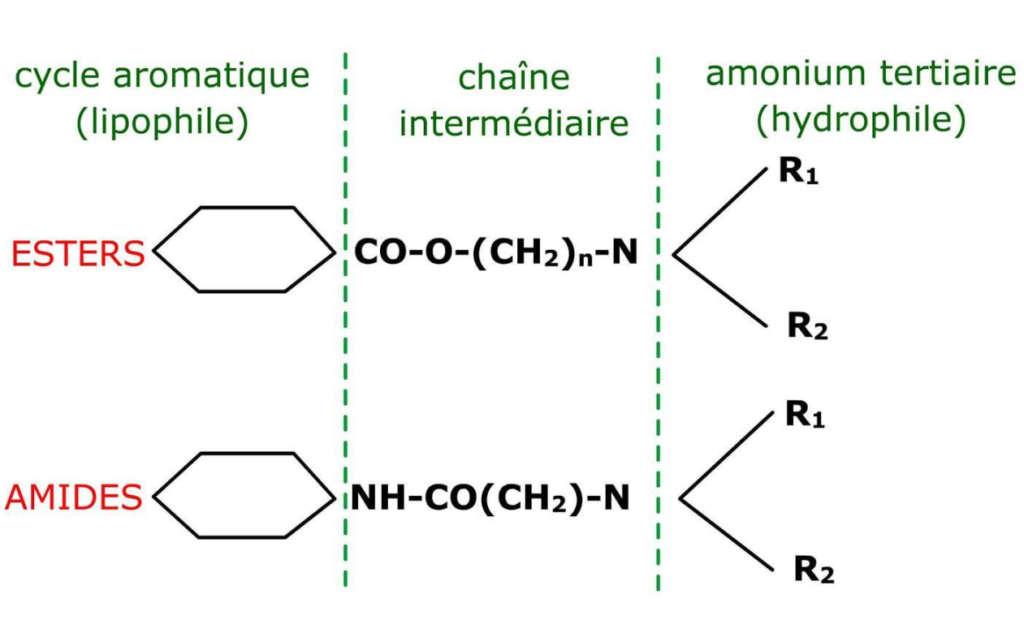
Les anesthésiques locaux se divisent en deux grandes familles chimiques selon leur structure moléculaire :
Les esters sont hydrolysés par les cholinestérases plasmatiques, libérant l’acide para-amino-benzoïque (PABA). Cette particularité explique leur potentiel allergisant plus élevé, bien que les réactions allergiques restent globalement rares.
Les amides subissent une hydrolyse hépatique produisant des composés hydrosolubles. Leur métabolisme hépatique les rend rarement allergènes, ce qui explique leur utilisation préférentielle en pratique courante.
Vasoconstricteurs
L’adrénaline s’utilise à des concentrations standardisées de 1/100 000 ou 1/200 000. Elle prolonge la durée d’action de l’anesthésique et limite sa diffusion systémique en provoquant une vasoconstriction locale.
Attention : l’adrénaline est formellement contre-indiquée chez les patients sous bisphosphonates (risque d’ostéonécrose), après irradiation cervico-faciale, ou en présence de certaines cardiopathies (infarctus récent, troubles du rythme graves, hypertension non contrôlée).
La noradrénaline agit principalement sur les récepteurs alpha-adrénergiques, avec un impact minimal sur le rythme cardiaque. Elle représente une alternative intéressante chez certains patients cardiaques, bien que son utilisation soit moins répandue.
Conservateurs et Stabilisants
Les parabens possèdent des propriétés bactériostatiques et antifongiques. Leur usage tend à diminuer avec l’adoption d’opercules en caoutchouc synthétique, qui limitent la contamination des carpules.
L’EDTA (acide éthylène-diamine-tétra-acétique) agit comme antioxydant en bloquant les réactions d’oxydation induites par les rayons ultraviolets. Il stabilise les vasoconstricteurs présents dans la solution.
Les sulfites (E221, E222, etc.) servent également de conservateurs antioxydants. Ils protègent particulièrement l’adrénaline de la dégradation, mais peuvent provoquer des réactions d’hypersensibilité chez certains patients asthmatiques.
3.2.3. Structure Moléculaire des Anesthésiques
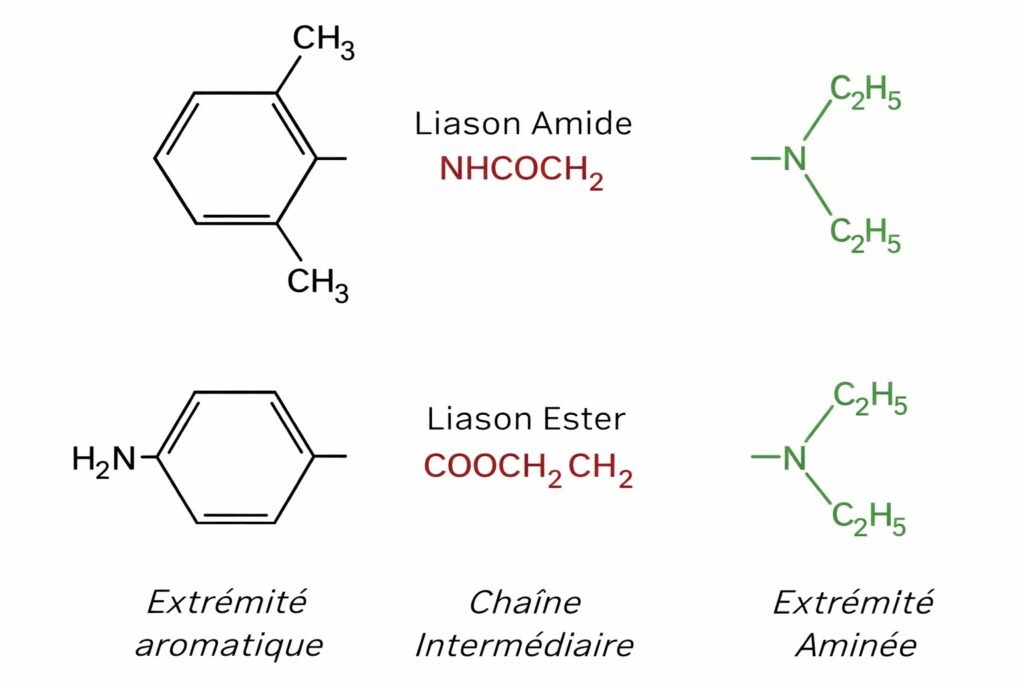
Tous les anesthésiques locaux partagent une structure de base commune composée de trois éléments fondamentaux :
Un pôle lipophile (extrémité aromatique) qui permet la pénétration dans les membranes cellulaires riches en lipides. Cette caractéristique conditionne directement la puissance de l’anesthésique.
Un pôle hydrophile (extrémité aminée) qui assure la solubilité dans les liquides biologiques et permet le transport de la molécule jusqu’à sa cible.
Une chaîne intermédiaire portant soit une liaison ester, soit une liaison amide. Cette liaison détermine la classification de la molécule et influence son métabolisme.
3.2.4. Métabolisme et Élimination
Les esters subissent une hydrolyse rapide par les cholinestérases plasmatiques, directement dans le sang. Cette dégradation précoce explique leur durée d’action généralement plus courte.
Les amides nécessitent un passage hépatique pour être métabolisés. Le foie les transforme en métabolites hydrosolubles inactifs, ce qui rallonge leur durée d’action mais impose une prudence particulière chez les patients souffrant d’insuffisance hépatique.
Tous les métabolites, qu’ils proviennent d’esters ou d’amides, sont finalement excrétés par voie rénale. Une insuffisance rénale peut donc ralentir l’élimination et nécessiter un ajustement des doses.
3.2.5. Propriétés Physico-Chimiques Déterminantes
Le coefficient de partage lipide/eau mesure la liposolubilité de la molécule. Une liposolubilité élevée augmente considérablement la puissance anesthésique, car elle facilite la pénétration dans les gaines nerveuses.
Le pKa représente le pH auquel 50% des molécules sont ionisées. Un pKa proche du pH physiologique (7,4) raccourcit le délai d’installation de l’anesthésie, car davantage de molécules se trouvent sous forme non ionisée, capable de traverser les membranes.
La liaison aux protéines plasmatiques conditionne directement la durée d’action. Les molécules fortement liées aux protéines, comme la bupivacaïne, restent plus longtemps disponibles au niveau des nerfs, prolongeant ainsi l’effet anesthésique.
3.2.6. Durée et Délai d’Action
La durée d’action dépend essentiellement du degré de liaison aux protéines tissulaires. Les amides, fixés principalement à l’albumine, présentent généralement une action plus prolongée que les esters.
Le délai d’installation varie selon le pKa de la molécule. Les anesthésiques avec un pKa faible, proche du pH du liquide extracellulaire, agissent plus rapidement car une plus grande proportion de molécules peut immédiatement pénétrer dans les fibres nerveuses.
3.3. Produits Anesthésiques : Fiches Techniques Détaillées
Famille des Esters
Cocaïne
- Usage : Exclusivement en anesthésie de surface (chirurgie nasale principalement)
- Installation : Immédiate dès l’application
- Durée d’action : 45 minutes environ
- Dose maximale : 200 mg (utilisation très encadrée)
- Particularités : Premier anesthésique local découvert, usage aujourd’hui très restreint en raison de ses effets vasoconstricteurs puissants et de son potentiel addictif
Procaïne (Novocaïne)
- Solution : 2 à 4% avec ou sans adrénaline (1/200 000)
- Installation : 2 à 5 minutes
- Durée d’action : 45 à 60 minutes
- Dose maximale : 100 mg
- Particularités : Historiquement très utilisée, progressivement remplacée par les amides ; potentiel allergisant modéré
Tétracaïne (Pontocaïne)
- Solution : 0,1 à 0,25% avec ou sans adrénaline (1/200 000)
- Installation : 5 à 15 minutes (délai relativement long)
- Durée d’action : 2 heures
- Dose maximale : 100 mg
- Particularités : Puissance élevée mais délai d’action plus lent ; usage plutôt limité en odontologie
Famille des Amides
Lidocaïne (Xylocaïne)
- Solution injectable : 0,5 à 2% (2 à 60 ml) avec ou sans adrénaline
- Installation : Rapide (2 à 4 minutes)
- Durée d’action : 1 à 1h30 sans vasoconstricteur, 2h avec adrénaline
- Dose maximale : 300 mg sans adrénaline, 500 mg avec adrénaline
- Anesthésie de contact : 2 à 4%, dose maximale 250 mg
- Particularités : Molécule de référence, excellente diffusion tissulaire, rapport efficacité/sécurité optimal
Mépivacaïne (Carbocaïne, Scandonest)
- Particularité majeure : Effet vasoconstricteur propre minimal, utilisable sans adrénaline
- Indications privilégiées : Patients hypertendus, cardiaques, diabétiques
- Installation : Rapide (3 à 5 minutes)
- Durée d’action : 2 heures sans vasoconstricteur
- Avantage clinique : Excellente alternative pour les patients présentant des contre-indications aux vasoconstricteurs
Bupivacaïne (Marcaïne)
- Solution : 0,25 à 0,75%
- Durée d’action : 3 à 8 heures (la plus longue)
- Dose maximale : 200 mg
- Particularités : Liaison protéique très forte (95%), idéale pour anesthésies prolongées ; attention à la cardiotoxicité à fortes doses
Etidocaïne (Duranest)
- Solution : 0,5 à 1,5% avec adrénaline (1/200 000)
- Durée d’action : 4 à 6 heures
- Dose maximale : 300 mg
- Particularités : Excellente diffusion osseuse, anesthésie profonde et durable ; moins utilisée en France
Articaïne (Ultracaïne, Primacaïne)
- Puissance : Très élevée grâce à sa liposolubilité
- Durée d’action : 1 à 2 heures
- Particularité unique : Contient un cycle thiophène qui améliore la diffusion osseuse
- Avantage clinique : Particulièrement efficace pour l’anesthésie mandibulaire et les infiltrations au maxillaire
Pour approfondir vos connaissances pharmacologiques, le Guide clinique d’odontologie constitue une référence incontournable pour les étudiants.
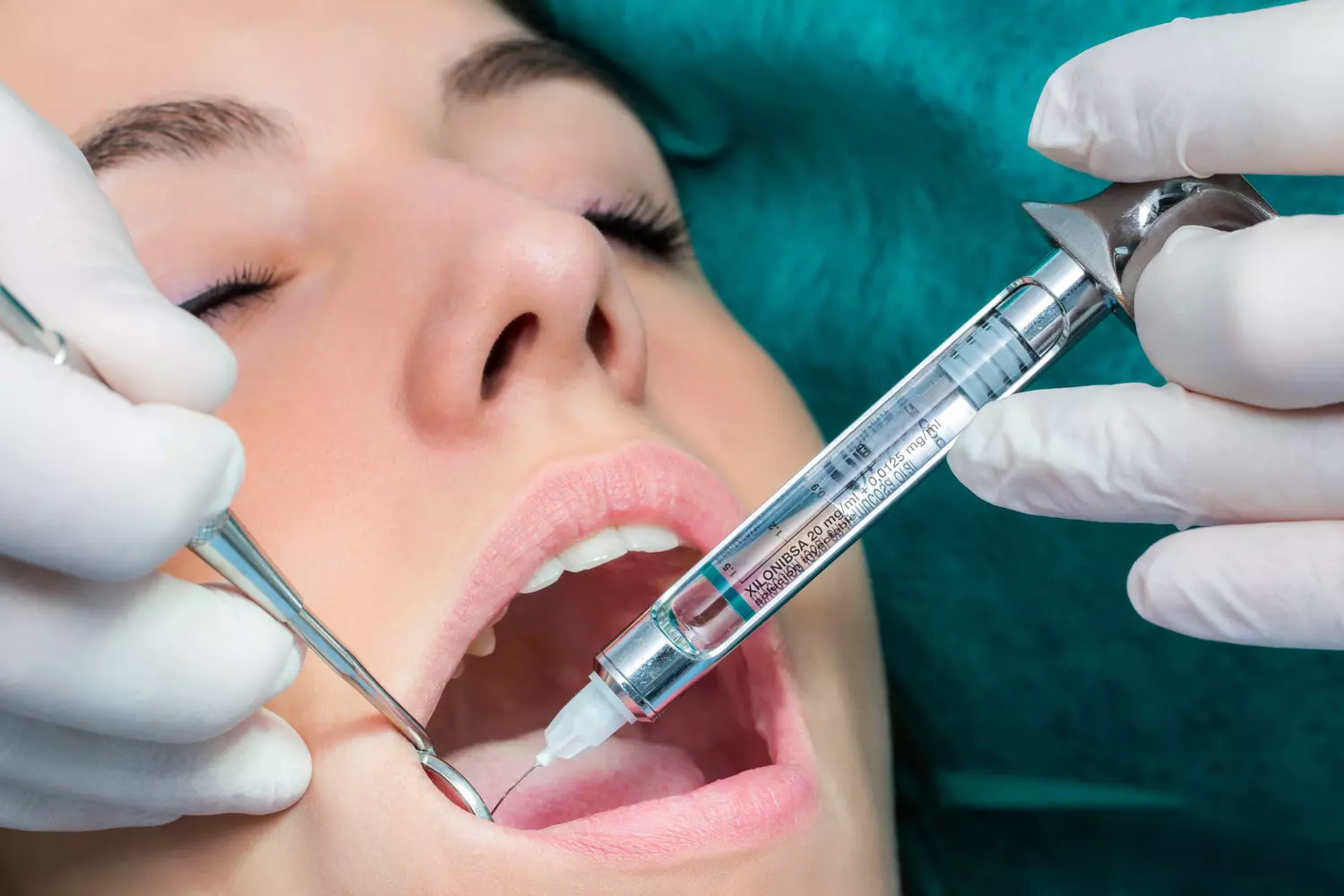
4. Techniques d’Anesthésie : Protocoles Détaillés
4.1. Anesthésie de Surface
Conditionnement et Formes Galéniques
Les anesthésiques de surface se présentent sous différentes formes adaptées à chaque situation clinique : sprays pour une application rapide sur de grandes surfaces, gels pour une application précise et prolongée, crèmes pour les zones cutanées, ou encore imprégnants de boulettes de coton pour les zones difficiles d’accès.
Action et Mécanisme
L’action reste limitée aux couches superficielles de la muqueuse, pénétrant rarement au-delà de 2 à 3 mm de profondeur. Cette insensibilisation brève mais efficace facilite grandement les gestes suivants, notamment l’injection de l’anesthésique principal.
Indications Cliniques
Ces techniques s’avèrent particulièrement précieuses chez les enfants ou les adultes craintifs, pour lesquels la première approche anesthésique conditionne souvent l’acceptation de l’ensemble du traitement.
Techniques Spécifiques
Anesthésie par réfrigération (cryosprays)
Le Chlène (chlorure d’éthyle) a été largement abandonné en raison de multiples dangers : inflammabilité importante, risques de brûlures oculaires en cas de projection, et dangers liés à l’inhalation du produit.
Le Frildjet (tétrafluoro-dichloro-éthane) reste utilisé de manière limitée. Son application provoque un refroidissement intense de la surface muqueuse, bloquant temporairement la conduction nerveuse superficielle.
Anesthésie par badigeonnage
Cette technique nécessite une application méthodique de gels ou solutions sur la muqueuse préalablement asséchée avec une boulette de coton stérile. Le temps de contact optimal se situe entre 1 et 3 minutes.
Précautions essentielles à respecter :
- Risque de brûlure muqueuse sans rinçage approprié après l’intervention
- Surveillance du mordillement des lèvres chez les enfants (réflexe fréquent sur lèvre anesthésiée)
- Risque de fausse route par anesthésie des muscles laryngés si application trop postérieure
Anesthésie par tamponnement
Une mèche stérile imbibée de xylocaïne 5% est délicatement tassée dans les fosses nasales. Cette technique permet l’anesthésie indirecte des nerfs dentaires supérieurs antérieurs par diffusion.
Indications spécifiques :
- Énucléation de kystes narinaires
- Extraction de dents incluses en position palatine haute
- Levée d’un trismus inflammatoire d’origine dentaire
4.2. Anesthésie par Infiltration
Cette approche consiste à injecter le produit anesthésique directement au contact des terminaisons nerveuses profondes, assurant ainsi une anesthésie locale précise et efficace.
4.2.1. Anesthésie Locale
Anesthésie locale muqueuse
L’infiltration directe dans la muqueuse buccale reste limitée à l’épithélium et aux couches superficielles sous-jacentes.
Indications principales :
- Biopsies muqueuses pour diagnostic histologique
- Exérèse de petites tumeurs bénignes (papillomes, fibromes)
- Complément à l’anesthésie tronculaire pour intervention étendue
Technique précise : injection lente directement dans la zone opératoire, avec une durée d’action de 20 à 40 minutes selon le produit utilisé.
Anesthésie para-apicale (péri-apicale)
Cette technique fondamentale consiste à déposer le produit anesthésique à proximité des apex dentaires, permettant sa diffusion à travers la table osseuse jusqu’aux ramifications nerveuses pulpaires.
Technique détaillée côté vestibulaire :
- Positionner le biseau de l’aiguille orienté vers la table osseuse
- Pénétration dans le fond du vestibule, trajectoire parallèle à l’os
- Injection lente et progressive (environ 2/3 de carpule)
- Attendre 30 secondes avant de retirer l’aiguille
Technique côté palatin ou lingual :
- Pénétration à mi-distance entre le collet dentaire et la région apicale
- Injection lente du tiers restant de la carpule
- Pression digitale après injection pour favoriser la diffusion
Indications : extractions dentaires simples (excepté molaires mandibulaires qui nécessitent généralement une tronculaire).
Effet : installation rapide (2-5 minutes), durée optimale de 30 à 60 minutes.
Anesthésie intra-ligamentaire (intradesmodontale)
L’infiltration se fait directement dans l’espace desmodontal, entre la racine dentaire et l’os alvéolaire, permettant une anesthésie ciblée de la pulpe et de l’alvéole.
Technique précise :
- Aiguille courte (12 mm) et fine (27 ou 30 G) insérée à 30° par rapport à l’axe dentaire
- Pénétration progressive jusqu’au desmodonte (profondeur 2 à 4 mm)
- Injection par poussées successives très lentes sous pression contrôlée
- Volume réduit (0,2 ml par racine maximum)
Indications spécifiques :
- Échec des autres techniques anesthésiques
- Extraction de dents présentant une desmodontite
- Anesthésie complémentaire pour pulpectomie
Inconvénients à considérer :
- Inefficacité sur parodonte affaibli ou mobilité dentaire importante
- Nécessite des seringues et aiguilles spécifiques adaptées
- Risque accru de bactériémie transitoire (précautions chez patients à risque d’endocardite)
- Douleur possible pendant l’injection
Anesthésie intrapulpaire
Le dépôt s’effectue directement dans la chambre pulpaire ouverte, en complément d’autres techniques lorsque l’anesthésie conventionnelle s’avère insuffisante.
Technique : après ouverture de la chambre pulpaire, injection de quelques gouttes directement au contact du tissu pulpaire sous pression modérée.
Anesthésie intra-osseuse
L’injection directe dans l’os spongieux représente une technique avancée nécessitant un matériel spécialisé.
Avantages significatifs :
- Effet immédiat et anesthésie profonde (15 à 20 minutes)
- Volume réduit nécessaire (0,6 à 1,8 ml)
- Risque minimal de surdosage systémique
Inconvénients limitants :
- Durée d’action brève (20-30 minutes)
- Risque potentiel de nécrose osseuse locale
- Matériel coûteux (système Stabident, QuickSleeper)
- Nécessite des aiguilles spéciales
Indications privilégiées :
- Extractions chez patients présentant des troubles de l’hémostase
- Préparation de site implantaire
- Échec des techniques conventionnelles
Technique standardisée :
- Perforation indolore de la corticale osseuse sous anesthésie de surface
- Insertion de l’aiguille spéciale dans l’os spongieux
- Injection lente sous pression contrôlée
Risques à maîtriser :
- Échauffement osseux par friction (irrigation nécessaire)
- Bris d’aiguille (manipulation délicate indispensable)
- Ischémie temporaire des tissus
Anesthésie intra-septale
L’injection s’effectue au centre de la papille interdentaire sous forte pression, nécessitant une technique rigoureuse.
Effet obtenu : anesthésie immédiate de la dent et des tissus de soutien (os alvéolaire, desmodonte, gencive).
Indications ciblées :
- Arthrite dentaire aiguë (pulpite suppurée)
- Situations où l’anesthésie conventionnelle reste inadaptée
- Complément anesthésique pour chirurgie parodontale
Inconvénient majeur : risque de nécrose ischémique du septum interdentaire si injection trop rapide ou volume excessif.
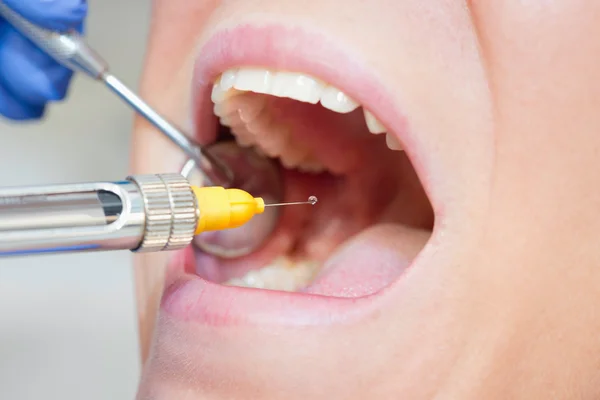
4.2.2. Anesthésie Locorégionale (Tronculaire)
L’infiltration près des troncs nerveux principaux permet d’anesthésier un territoire étendu avec une seule injection, économisant temps et produit anesthésique.
Indications générales
- Extractions multiples sur un même quadrant
- Interventions chirurgicales étendues (énucléation de kystes, réduction de fractures)
- Extractions chirurgicales des dents de sagesse incluses
- Présence de phénomènes inflammatoires rendant l’infiltration locale inefficace
Au Maxillaire Supérieur (Nerf V2)
Anesthésie du nerf infra-orbitaire
Indications : analgésie complète des téguments palpébraux inférieurs, nasaux et labiaux supérieurs.
Complications potentielles : lésion nerveuse directe si pénétration malencontreuse dans le canal infra-orbitaire.
Repères anatomiques essentiels : le foramen infra-orbitaire se situe à l’aplomb de la pupille, environ 1 cm sous le rebord orbitaire inférieur.
Voie transcutanée :
- Point de ponction : 1 cm en dehors de l’aile du nez, sur une ligne verticale
- Trajectoire : oblique ascendante vers le foramen sans pénétration canalaire
- Volume : 1 à 2 ml de solution anesthésique
- Précaution : aspiration préalable systématique
Voie endobuccale (préférable) :
- Point de ponction : fosse canine, au-dessus de l’apex canin
- Soulèvement de la lèvre supérieure pour exposition optimale
- Trajectoire : vers le haut et l’arrière, direction du foramen
- Volume : 1 à 2 ml
- Avantage : absence de cicatrice cutanée
Anesthésie du nerf naso-palatin
Technique précise : injection au niveau du trou palatin antérieur (foramen incisif), situé environ 1 cm en arrière de la papille rétro-incisive.
Indications spécifiques : chirurgie du tiers antérieur du palais, extractions des incisives centrales nécessitant une anesthésie palatine complète.
Complications possibles : formation d’hématome palatin (vascularisation riche), douleur importante pendant l’injection (zone très innervée).
Anesthésie du nerf palatin antérieur (grand palatin)
Technique standardisée : injection au niveau du trou palatin postérieur, situé environ 1 cm en dedans du rebord alvéolaire, dans la région apicale de la dernière molaire supérieure.
Effet obtenu : anesthésie complète des deux tiers postérieurs de l’hémipalais correspondant.
Repérage clinique : dépression palpable à la jonction du palais dur et du palais mou.
Anesthésie des nerfs dentaires postérieurs (alvéolaires supéro-postérieurs)
Technique détaillée :
- Bouche maintenue semi-ouverte pour relaxation musculaire
- Aiguille longue (35 mm) introduite près de l’apex distal de la deuxième molaire supérieure
- Progression lente le long de la table externe jusqu’à la tubérosité maxillaire (environ 2 cm)
- Vérification impérative de l’absence d’effraction vasculaire par aspiration
- Injection progressive si test d’aspiration négatif
Effet anesthésique : ensemble des trois molaires supérieures, SAUF la racine mésio-vestibulaire de la première molaire (innervation par le nerf dentaire moyen).
Complications spécifiques :
- Hématome de la fosse ptérygo-maxillaire (prudence à l’injection)
- Anesthésie temporaire des muscles oculaires (diffusion postérieure excessive)
Au Niveau de la Mandibule (Nerf V3)
Anesthésie du nerf alvéolaire inférieur (mandibulaire)
Cette technique fondamentale représente l’anesthésie tronculaire la plus fréquemment pratiquée en odontologie.
Indications principales : extractions des molaires mandibulaires, traitements endodontiques, chirurgie alvéolaire.
Contre-indications formelles :
- Hémophilie ou troubles sévères de la coagulation
- Patients sous anticoagulants à doses élevées (risque d’hématome compressif)
- Infection aiguë de la zone d’injection
Technique classique par voie endobuccale directe :
- Repérage du bord antérieur de la branche montante mandibulaire avec l’index
- Positionnement de la seringue orientée vers la canine controlatérale
- Pénétration progressive jusqu’au contact osseux (épine de Spix)
- Retrait de 1 à 2 mm pour se positionner dans le canal mandibulaire
- Aspiration de contrôle puis injection lente (1,5 à 2 ml)
Signes subjectifs de réussite :
- Fourmillement progressif de l’hémi-lèvre inférieure
- Sensation d’alourdissement de l’hémi-langue homolatérale
- Disparition de la sensibilité pulpaire (test thermique négatif après 5-10 minutes)
Remarque importante : la muqueuse vestibulaire reste innervée par le nerf buccal, nécessitant une anesthésie complémentaire para-apicale pour les interventions sur la table externe.
Anesthésie du nerf mentonnier (mental)
Indications : anesthésie du bloc incisivo-canin mandibulaire, lèvre inférieure, et menton.
Complications : risque d’hématome modéré (zone richement vascularisée).
Repères anatomiques : le foramen mentonnier se situe entre les apex des deux prémolaires, à mi-hauteur de la branche horizontale mandibulaire.
Technique précise :
- Point de ponction : 0,5 cm au-dessus du foramen mentonnier palpé
- Trajectoire : oblique à 45° en direction du foramen
- Injection progressive jusqu’à perception de paresthésie
- Volume : 1 à 2 ml de solution
- Massage post-injection pour favoriser diffusion
Anesthésie du nerf buccal (buccinateur)
Indications : anesthésie de la muqueuse jugale et alvéolaire vestibulaire des molaires inférieures.
Technique simple : injection au fond du vestibule, en regard des molaires, généralement réalisée en complément de l’anesthésie du nerf alvéolaire inférieur.
Volume nécessaire : 0,5 à 1 ml suffisant pour une anesthésie complète.
Anesthésie du nerf lingual
Effet obtenu : insensibilisation des deux tiers antérieurs de l’hémi-langue, muqueuse du plancher buccal, glandes sous-maxillaire et sublinguale.
Technique : infiltration dans la muqueuse du plancher buccal, légèrement en arrière et en dedans de la dernière molaire inférieure.
Souvent réalisée simultanément à l’anesthésie alvéolaire inférieure lors du retrait de l’aiguille.
Anesthésie du nerf massétérin
Indications spécifiques : levée d’un trismus d’origine temporale ou massétérine, chirurgie de l’articulation temporo-mandibulaire.
Repères anatomiques complexes :
- Processus zygomatique de l’os temporal
- Processus coronoïde de la mandibule
- Processus condylien de la mandibule
Point de ponction : dépression pré-condylienne, palpable bouche ouverte.
Technique : nécessite une connaissance anatomique précise et une pratique supervisée.
Pour maîtriser parfaitement ces techniques, les Annales corrigées de l’internat en odontologie 2022-2024 proposent des cas cliniques détaillés et des schémas anatomiques précis.

5. Incidents, Accidents et Complications : Prévention et Gestion
Accidents Toxiques et Manifestations Systémiques
Lipothymie et syncope
Ces manifestations résultent généralement d’une réaction vasovagale plutôt que d’une toxicité directe de l’anesthésique.
Signes cliniques caractéristiques :
- Perte de conscience brève et réversible
- Ralentissement du rythme respiratoire
- Pâleur marquée des téguments
- Globes oculaires révulsés
- Pouls faible et bradycarde
Conduite à tenir immédiate :
- Position allongée avec jambes surélevées (Trendelenburg)
- Libération des voies aériennes
- Surveillance des fonctions vitales
- Oxygénothérapie si disponible
- Récupération habituellement spontanée en quelques minutes
Surdosage anesthésique vrai
Signes neurologiques : excitation initiale (agitation, vertiges, acouphènes), puis dépression (somnolence, convulsions possibles).
Signes cardiovasculaires : hypotension, troubles du rythme, possibilité d’arrêt cardiaque dans les cas extrêmes.
Prévention : respect strict des doses maximales, adaptation aux caractéristiques du patient (poids, âge, comorbidités).
Accidents Hémorragiques
Hémorragies retardées
Elles peuvent être liées aux vasoconstricteurs qui, après disparition de leur effet, provoquent une vasodilatation réactionnelle.
Prévention : compression post-opératoire adaptée, surveillance du patient pendant 30 minutes après l’intervention.
Hématomes et ecchymoses
Résultent d’injections mal contrôlées, particulièrement fréquents lors d’anesthésies tronculaires (nerf alvéolaire inférieur, tubérosité maxillaire).
Facteurs favorisants :
- Injection trop rapide ou sous pression excessive
- Pénétration vasculaire accidentelle
- Patients sous anticoagulants ou antiagrégants plaquettaires
- Fragilité capillaire constitutionnelle
Prévention : aspiration systématique avant injection, progression lente, connaissance du statut médical du patient.
Traitement : application de froid immédiate, antalgiques si nécessaire, résorption spontanée en 7 à 15 jours.
Accidents Infectieux
Propagation d’infection
L’injection dans un site inflammatoire ou infecté risque de disséminer les germes vers des espaces anatomiques profonds (espaces celluleux cervico-faciaux).
Prévention absolue : jamais d’injection directe dans une zone infectée, préférer une anesthésie à distance du foyer.
Conduite alternative : anesthésie tronculaire en zone saine, antibiothérapie préalable si nécessaire.
Bactériémie transitoire
Particulièrement fréquente lors d’anesthésie intra-ligamentaire, elle impose une antibioprophylaxie chez les patients à risque d’endocardite infectieuse.
Patients concernés :
- Porteurs de prothèses valvulaires cardiaques
- Antécédent d’endocardite infectieuse
- Cardiopathies congénitales cyanogènes
- Immunodépression sévère
Accidents Divers
Bris d’aiguille
Risque augmenté lors d’injections intra-osseuses, mouvements brusques du patient, ou utilisation d’aiguilles de diamètre trop fin pour la technique.
Prévention :
- Ne jamais enfoncer l’aiguille jusqu’à la garde
- Utiliser du matériel adapté à la technique
- Stabiliser la tête du patient
- Éviter les changements brusques de direction
Conduite à tenir : immobilisation du patient, radiographie de localisation, extraction chirurgicale si nécessaire.
Escarres des muqueuses
Résultent d’injections inappropriées de solutions concentrées ou nécrosantes, ou de pression excessive prolongée.
Prévention : dilution appropriée des solutions, technique d’injection maîtrisée, temps de contact limité.
Paralysies faciales transitoires
Causées par diffusion excessive de l’anesthésique vers le nerf facial lors d’anesthésies du nerf alvéolaire inférieur.
Signes cliniques : impossibilité de fermer l’œil, asymétrie faciale, impossibilité de sourire du côté atteint.
Évolution : résolution spontanée en 2 à 6 heures, rassurer le patient, protection oculaire (larmes artificielles, port de lunettes).
Trismus post-anesthésique
Contracture réflexe des muscles masticateurs suite à un traumatisme musculaire direct par l’aiguille ou hématome intramusculaire.
Prévention : technique d’injection soigneuse, éviter les injections multiples dans le muscle ptérygoïdien.
Traitement : chaleur locale, myorelaxants, kinésithérapie douce, évolution favorable en quelques jours.
Pour gérer efficacement ces complications, maintenir un kit d’urgence dentaire complet et régulièrement vérifié dans votre cabinet reste indispensable.
Conclusion : Maîtriser l’Anesthésie pour une Pratique Sereine
L’anesthésie en odontostomatologie constitue un pilier fondamental de votre future pratique. La maîtrise des différents produits anesthésiques, de leurs propriétés pharmacologiques et des multiples techniques d’administration représente un savoir-faire qui se construit progressivement.
Chaque patient présente des particularités anatomiques, physiologiques et psychologiques qui nécessitent une adaptation constante de votre approche. La connaissance théorique approfondie doit s’accompagner d’une pratique régulière et supervisée pour développer votre dextérité technique.
N’oubliez jamais que la sécurité du patient prime sur toute autre considération. Le respect strict des protocoles, la vigilance constante face aux signes de complications, et le maintien à jour de vos connaissances garantiront une pratique éthique et efficace.
La communication avec le patient reste tout aussi essentielle que la technique elle-même. Expliquer clairement la procédure, rassurer, prendre le temps nécessaire : ces qualités humaines transforment un geste technique en soin de qualité.
Continuez à vous former régulièrement, consultez les ouvrages de référence, participez aux travaux pratiques, et n’hésitez pas à poser des questions à vos encadrants. L’excellence en anesthésie dentaire s’acquiert par l’expérience et l’humilité.
Ressources Complémentaires pour Approfondir
Pour compléter votre formation théorique et pratique en anesthésie, plusieurs ressources restent incontournables :
- Le Guide clinique d’odontologie offre une approche synthétique et illustrée de toutes les techniques
- La Chirurgie orale détaille les aspects chirurgicaux et anesthésiques des interventions complexes
- Les Annales corrigées de l’internat proposent des cas cliniques pratiques avec corrections détaillées
Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site et à continuer de produire du contenu éducatif de qualité pour les étudiants en dentaire.
🌐 Ressource externe recommandée
Pour réviser efficacement et tester vos connaissances en anesthésie et autres matières fondamentales, consultez ResiDentaire™ – Plateforme QCM Médecine Dentaire, une plateforme spécialisée qui propose des exercices interactifs adaptés au cursus dentaire.



[…] à explorer l’alvéole déshabitée afin d’en retirer les éventuels débris tissulaires qu’ils soient osseux, dentaires, kystiques ou de granulation. Les instruments utilisés pour le […]