Dentisterie Communautaire : Hygiène, Prévention et Santé Bucco-Dentaire Publique — Guide Complet
Introduction : Pourquoi la Dentisterie Communautaire Est-Elle Indispensable ?
La santé bucco-dentaire ne se limite pas au cabinet dentaire. Elle se joue aussi — et surtout — dans la rue, à l’école, dans les centres de soins de proximité, et au sein des familles les plus précaires.
La dentisterie communautaire, également appelée dentisterie sociale ou santé publique dentaire, est une branche de la médecine dentaire qui place la collectivité au centre de la démarche de soin. Son ambition : améliorer la santé orale non pas d’un individu, mais d’une population entière.
Pour les étudiants en odontologie, comprendre cette discipline est fondamental. Elle complète la vision clinique individuelle par une approche épidémiologique, préventive et éducative, essentielle pour exercer une profession socialement responsable.
Selon l’OMS, les maladies bucco-dentaires touchent plus de 3,5 milliards de personnes dans le monde, et les caries non traitées représentent l’affection chronique la plus répandue à l’échelle mondiale. Face à ce constat, la dentisterie communautaire n’est pas une option — c’est une nécessité.

Guide clinique général
- Guide clinique d’odontologie — ouvrage de référence global pour tout étudiant en odontologie souhaitant disposer d’une vision clinique complète
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Définition et Cadre Conceptuel
La dentisterie communautaire est une approche de la santé orale qui vise à promouvoir la santé et le bien-être de la population dans son ensemble, en mettant l’accent sur la prévention, l’éducation et l’accès aux soins dentaires.
Contrairement à la dentisterie traditionnelle qui se concentre sur les soins individuels, la dentisterie communautaire adopte une perspective plus large en considérant les déterminants sociaux, économiques et environnementaux de la santé orale.
Elle s’inscrit dans un cadre interdisciplinaire qui mobilise :
- Les professionnels de santé (chirurgiens-dentistes, hygiénistes, médecins généralistes)
- Les acteurs de l’éducation (enseignants, animateurs scolaires)
- Les décideurs politiques et les institutions publiques
- Les associations de terrain et travailleurs sociaux
Cette approche reconnaît que les inégalités de santé orale sont souvent le reflet d’inégalités sociales plus larges. Un enfant issu d’un milieu défavorisé a statistiquement deux à trois fois plus de risques de présenter des caries non traitées qu’un enfant de classe moyenne.
Objectifs de la Dentisterie Communautaire
Prévention et Éducation à la Santé Orale
La prévention constitue le socle de la dentisterie communautaire. Elle repose sur deux axes complémentaires :
Sensibilisation aux bonnes pratiques d’hygiène bucco-dentaire — apprendre à se brosser les dents correctement, deux fois par jour pendant deux minutes, avec une brosse adaptée et un dentifrice fluoré, reste l’un des gestes les plus efficaces pour prévenir caries et gingivites.
Promotion d’une alimentation saine — réduire la consommation de sucres libres (sodas, jus de fruits industriels, confiseries) est un levier majeur de prévention. L’OMS recommande de limiter l’apport en sucres libres à moins de 10 % de l’apport énergétique total.

Accès Équitable aux Soins Dentaires
La dentisterie communautaire vise à garantir un accès équitable aux soins dentaires pour tous, en particulier pour les populations défavorisées ou marginalisées : personnes sans domicile fixe, résidents en EHPAD, personnes en situation de handicap, détenus, populations rurales isolées.
En France, le programme M’T Dents illustre cette volonté : il permet aux enfants et jeunes adultes de 3 à 24 ans de bénéficier d’examens de prévention bucco-dentaire remboursés à 100 %, sans avance de frais.

Promotion Globale de la Santé Orale
En plus de la prévention et du traitement des maladies dentaires, la dentisterie communautaire encourage la promotion de la santé à travers des actions de recherche et de collaboration avec d’autres professionnels de la santé et acteurs sociaux. L’objectif est de créer des environnements favorables à la santé orale au sein des communautés.
Les liens entre santé orale et santé générale sont aujourd’hui solidement documentés : les maladies parodontales sont associées au diabète, aux maladies cardiovasculaires et aux complications obstétricales. Soigner les gencives, c’est aussi contribuer à la santé systémique du patient.
Intégration des Soins dans une Approche Globale
La dentisterie communautaire favorise une approche intégrée de la santé, en reconnaissant les liens étroits entre la santé orale et la santé générale. Les professionnels de la dentisterie communautaire travaillent en collaboration avec d’autres professionnels de la santé pour assurer une prise en charge globale et coordonnée des patients.
Les Moyens de la Dentisterie Communautaire
Pour concrétiser ses objectifs, la dentisterie communautaire s’appuie sur une variété d’outils. Ces outils peuvent être classés en plusieurs catégories :
Outils de Sensibilisation et d’Éducation
Ces supports permettent d’atteindre la population là où elle se trouve :
- Brochures et dépliants : supports d’information concis et faciles à comprendre sur les sujets liés à la santé orale, tels que l’hygiène orale, l’alimentation saine et la prévention des maladies orales
- Affiches et posters : visuels accrocheurs pour sensibiliser aux problèmes de santé orale et promouvoir des comportements sains
- Vidéos et présentations : supports multimédias engageants pour informer et éduquer les communautés sur la santé orale
- Campagnes de médias sociaux : utilisation des plateformes de médias sociaux pour diffuser des messages de santé orale et interagir avec le public
- Programmes scolaires : intégration de l’éducation à la santé orale dans les programmes scolaires pour sensibiliser les enfants dès leur plus jeune âge
- Ateliers et formations : organisation d’ateliers pratiques pour enseigner aux individus les bonnes pratiques d’hygiène orale
Les programmes scolaires sont particulièrement efficaces : plusieurs méta-analyses montrent que les interventions en milieu scolaire réduisent significativement l’indice CAOD (Caries, Absences, Obturations, Dents) chez les enfants sur le long terme.
Outils de Prévention Clinique et Collective
- Distribution de brosses à dents et de dentifrice fluorés : fourniture d’outils d’hygiène orale essentiels aux populations défavorisées ou à celles qui n’y ont pas accès. Pour les adultes souhaitant renforcer leur routine quotidienne, un bain de bouche Listerine Total Care sans alcool peut compléter efficacement le brossage.
- Fluoruration de l’eau : ajout de fluorure à l’eau potable pour renforcer l’émail des dents et prévenir les caries — mesure de santé publique parmi les plus coût-efficaces jamais mises en œuvre
- Conseils diététiques : promouvoir une alimentation saine pour réduire le risque de caries et d’autres maladies bucco-dentaires
- Bilans dentaires réguliers : encourager les individus à consulter régulièrement un dentiste pour des examens et des soins dentaires

La fluoruration de l’eau, appliquée dans de nombreux pays (États-Unis, Australie, Brésil), a permis de réduire la prévalence des caries de 25 à 40 % dans les populations concernées.
Outils de Traitement et Structures de Soins
- Cliniques dentaires communautaires : établissement de cliniques dentaires accessibles et abordables dans les zones mal desservies
- Programmes de soins dentaires gratuits ou à prix réduit : offre de soins dentaires essentiels aux personnes à faible revenu ou non assurées
- Unités mobiles de soins dentaires : utilisation de véhicules équipés pour fournir des soins dentaires aux populations dans des endroits éloignés ou difficiles d’accès
En France, des structures comme les Centres de Santé Bucco-Dentaire (CSBD) et les cliniques universitaires d’odontologie jouent ce rôle de filet de sécurité pour les populations précaires. La télédentisterie, en plein essor, représente un nouveau levier d’accès aux soins dans les déserts médicaux.
Outils d’Aide au Pilotage et à la Gouvernance
- Campagnes de sensibilisation : sensibilisation du public et des décideurs politiques aux problèmes de santé orale et à l’importance de la dentisterie communautaire
- Collaboration avec les parties prenantes : travail en collaboration avec les gouvernements, les organisations à but non lucratif, les professionnels de la santé et d’autres partenaires pour promouvoir la santé orale
- Développement de politiques et de programmes : adoption de politiques et de programmes qui soutiennent la dentisterie communautaire et améliorent l’accès aux soins dentaires
- Recherche et évaluation : réalisation de recherches pour évaluer l’efficacité des programmes de dentisterie communautaire et informer les politiques et les pratiques
Outils d’Éducation des Professionnels
- Formation des professionnels de la santé orale : dispenser une formation aux chirurgiens-dentistes, hygiénistes dentaires et autres professionnels de la santé sur les principes de la dentisterie communautaire et les meilleures pratiques
- Formation des éducateurs : former les enseignants et autres éducateurs pour dispenser une éducation à la santé orale efficace aux enfants et aux adultes
- Programmes de sensibilisation à la culture : développer des programmes adaptés aux contextes culturels spécifiques pour promouvoir une bonne santé orale dans des communautés diverses
La compétence culturelle est particulièrement importante dans des sociétés plurielles : les croyances, pratiques alimentaires et rapports à la douleur varient significativement d’une communauté à l’autre et influencent directement les comportements de santé orale.
Quelle Approche Choisir ? Tableau Comparatif des Principales Stratégies
Les professionnels de santé publique dentaire disposent de plusieurs stratégies. Voici un récapitulatif pour aider à choisir l’intervention la plus adaptée selon le contexte :
| Critère | Fluoruration de l’eau | Programme scolaire | Clinique mobile | Campagne médias sociaux | CSBD communautaire |
|---|---|---|---|---|---|
| Coût | Faible / habitant | Modéré | Élevé | Faible | Élevé |
| Population cible | Toute la population | Enfants (6-12 ans) | Zones isolées | Jeunes adultes | Populations précaires |
| Facilité de mise en œuvre | Complexe (politique) | Moyenne | Moyenne | Facile | Complexe |
| Impact préventif | Très élevé | Élevé | Moyen | Modéré | Élevé |
| Durabilité | Très durable | Durable | Variable | Limitée | Durable |
| Acceptabilité publique | Variable | Bonne | Bonne | Bonne | Très bonne |
| Besoin de suivi individuel | Non | Partiel | Oui | Non | Oui |
Ce tableau synthétise les principales options disponibles pour un praticien ou une institution souhaitant déployer une stratégie de santé publique dentaire. Dans la pratique, ces approches se combinent.
Erreurs Fréquentes à Éviter en Dentisterie Communautaire
1. Confondre sensibilisation et changement de comportement
L’erreur : organiser une journée d’information ou distribuer des brochures en pensant que cela suffit à modifier les habitudes d’hygiène.
Pourquoi c’est problématique : la connaissance ne se traduit pas automatiquement en comportement. Des études en psychologie de la santé montrent que l’intention et le passage à l’acte sont souvent déconnectés — c’est ce qu’on appelle le « intention-behavior gap ».
La bonne pratique : compléter les actions d’information par des interventions motivationnelles, des démonstrations pratiques et un suivi dans le temps. Les techniques d’entretien motivationnel (EM) ont prouvé leur efficacité pour favoriser l’adoption de comportements bucco-dentaires durables.
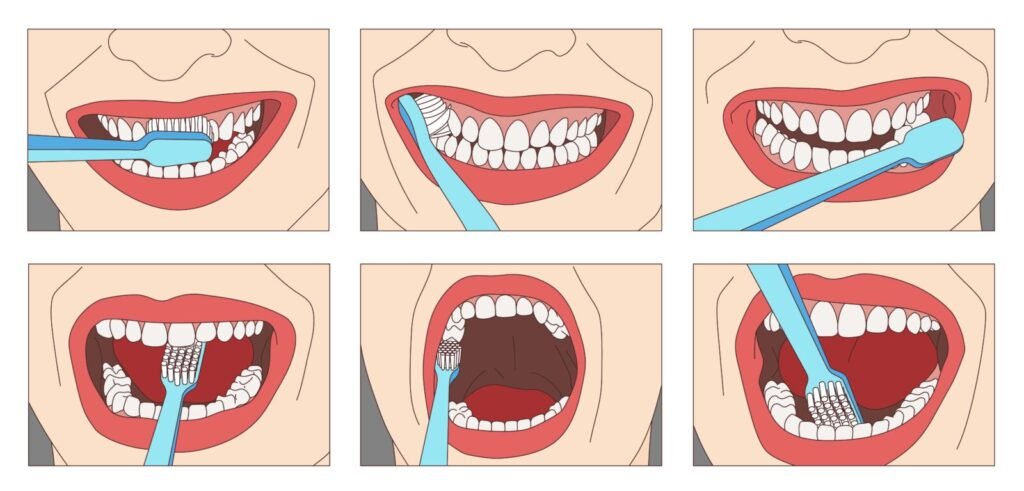
2. Ignorer les déterminants sociaux de la santé orale
L’erreur : adresser la santé bucco-dentaire uniquement sous l’angle technique (brossage, fluorure) sans tenir compte des réalités socio-économiques des patients.
Pourquoi c’est problématique : une personne sans logement stable ne peut pas maintenir une routine de brossage biquotidienne. Une famille en grande précarité priorisera l’alimentation à l’achat de dentifrice. Négliger ces réalités conduit à des programmes inefficaces et potentiellement stigmatisants.
La bonne pratique : adopter une approche « Health Equity », qui adapte les recommandations aux contraintes réelles des populations cibles. Travailler avec des médiateurs de santé et des travailleurs sociaux.
3. Sous-estimer l’importance de la compétence culturelle
L’erreur : utiliser les mêmes supports et les mêmes messages pour toutes les communautés, sans adaptation culturelle.
Pourquoi c’est problématique : certaines pratiques culturelles (utilisation de plantes médicinales, rapports à la douleur différents, croyances sur les dents de lait) peuvent entrer en conflit avec les recommandations standards. Un message mal adapté sera simplement ignoré.
La bonne pratique : co-concevoir les programmes avec des représentants des communautés visées. Traduire les supports dans les langues parlées localement et adapter les exemples aux contextes culturels.
4. Négliger la continuité des soins après une intervention ponctuelle
L’erreur : mettre en place une clinique mobile ou une journée de dépistage sans prévoir de suivi ni d’orientation vers des soins pérennes.
Pourquoi c’est problématique : un dépistage sans accès aux soins curatifs peut générer de l’anxiété sans bénéfice concret. Les patients identifiés à risque se retrouvent sans solution si le circuit de soins n’est pas organisé en amont.
La bonne pratique : toute action de dépistage communautaire doit s’accompagner d’un dispositif d’orientation clair, avec des partenariats établis avec des structures de soins accessibles (CSBD, conventionnés secteur 1, centres hospitaliers universitaires).
5. Évaluer uniquement les indicateurs de processus et non d’impact
L’erreur : mesurer le succès d’un programme par le nombre de brochures distribuées ou de personnes présentes à une réunion, plutôt que par les indicateurs cliniques réels.
Pourquoi c’est problématique : un programme peut avoir une forte participation sans entraîner aucune amélioration mesurable de la santé orale. Sans évaluation d’impact, il est impossible d’améliorer les pratiques ou de justifier les financements.
La bonne pratique : définir dès le départ des indicateurs d’impact (évolution de l’indice CAOD, taux de recours aux soins, prévalence de la plaque dentaire) et prévoir des évaluations à 6, 12 et 24 mois.
6. Oublier le rôle des parents et des relais communautaires
L’erreur : cibler uniquement les enfants dans les programmes scolaires, sans impliquer les parents et les adultes de l’entourage.
Pourquoi c’est problématique : les habitudes bucco-dentaires des enfants sont largement déterminées par celles de leurs parents. Un enfant sensibilisé à l’école mais dont les parents ne brossent pas les dents correctement ne bénéficiera que partiellement de l’intervention.
La bonne pratique : inclure systématiquement des sessions destinées aux parents et aux enseignants dans les programmes de prévention scolaire. Former des « champions de la santé orale » au sein des communautés (parents relais, bénévoles formés).
Cas Cliniques Commentés
Cas 1 — Marie, 7 ans : caries précoces dans un contexte de précarité sociale
Présentation : Marie, 7 ans, est amenée à la clinique universitaire par sa mère. Elle présente plusieurs caries cavitaires sur les premières molaires permanentes et des taches brunes sur les incisives. La famille vit dans un logement surpeuplé ; la mère travaille la nuit et délègue la routine du soir aux aînés.
Problématique identifiée : accumulation de facteurs de risque sociaux (précarité, faible supervision parentale du brossage) et comportementaux (consommation de sodas, brossage irrégulier). Les connaissances en hygiène sont limitées.
Prise en charge : traitement des caries actives en urgence. Mise en place d’un programme éducatif adapté à l’âge de Marie avec des supports visuels ludiques. Entretien motivationnel avec la mère sur des recommandations pratiques et réalistes (brosse à dents laissée dans le sac d’école, gel fluoré en application unique le soir). Orientation vers le programme M’T Dents pour le suivi annuel gratuit.
Résultat attendu : avec un accompagnement régulier, réduction de l’indice CAOD lors du bilan à 12 mois, et adoption d’une routine de brossage supervisée par un adulte au moins une fois par jour.
Point pédagogique clé : en dentisterie communautaire, la prise en charge ne peut se limiter au soin de la dent. Traiter Marie sans comprendre son environnement familial expose à une récidive rapide.
Cas 2 — Ahmed, 45 ans : désert médical et accès retardé aux soins
Présentation : Ahmed, 45 ans, agriculteur vivant en zone rurale, consulte une unité mobile de soins dentaires lors d’un passage dans sa commune. Il n’a pas consulté de dentiste depuis plus de 8 ans, faute d’offre de soins à proximité. Il présente une parodontite chronique modérée à sévère, deux dents délabrées et une mauvaise hygiène bucco-dentaire faute d’information.
Problématique identifiée : désert dentaire, méconnaissance de la maladie parodontale (Ahmed pensait que le saignement des gencives était « normal »), absence de couverture complémentaire santé.
Prise en charge : détartrage-surfaçage d’urgence réalisé lors du passage de l’unité mobile. Orientation vers un CSBD conventionné à 30 km pour le suivi parodontal et les extractions nécessaires. Remise d’un kit d’hygiène avec explications pratiques sur l’utilisation du fil dentaire. Information sur ses droits à la Complémentaire Santé Solidaire (CSS).
Résultat attendu : stabilisation de la parodontite après traitement étiologique et amélioration de l’hygiène. Réintégration dans un suivi dentaire régulier grâce à la prise en charge financière.
Point pédagogique clé : la maladie parodontale est souvent asymptomatique dans ses phases précoces. La dentisterie mobile permet un dépistage précoce là où l’offre fait défaut — et peut changer radicalement le pronostic dentaire à long terme.
Cas 3 — École primaire de quartier défavorisé : programme de prévention collectif
Présentation : une école primaire de 300 élèves (6-11 ans), en zone d’éducation prioritaire (ZEP), participe à un programme de dentisterie communautaire porté par la faculté d’odontologie locale. Un bilan initial révèle que 58 % des élèves présentent des caries non traitées, contre 35 % en moyenne nationale.
Problématique identifiée : prévalence carieuse bien supérieure à la moyenne, consommation excessive de boissons sucrées à la cantine, brossage irrégulier (moins d’une fois par jour pour 40 % des enfants selon le questionnaire parents).
Prise en charge : séances d’éducation à la santé orale mensuelles animées par des étudiants en 4e et 5e année. Distribution de brosses à dents et de dentifrices fluorés. Mise en place d’un brossage supervisé après la cantine trois fois par semaine. Réunion d’information pour les parents. Application de vernis fluoré deux fois par an par des praticiens bénévoles.
Résultat attendu : réduction de 20 à 30 % de la prévalence carieuse à 24 mois, amélioration des connaissances en hygiène orale mesurée par questionnaire pré/post, et implication accrue des parents dans le suivi bucco-dentaire de leurs enfants.
Point pédagogique clé : les interventions en milieu scolaire sont parmi les plus coût-efficaces en santé publique dentaire, à condition d’associer éducation, prévention clinique (fluorure, scellements) et implication de l’entourage.
Foire Aux Questions (FAQ)
Quelle est la différence entre la dentisterie communautaire et la dentisterie de cabinet classique ?
La dentisterie de cabinet se concentre sur la prise en charge individuelle des patients : diagnostic, traitement, suivi. La dentisterie communautaire, elle, adopte une vision populationnelle : elle cherche à améliorer la santé orale d’un groupe ou d’une communauté, en priorité via la prévention et l’éducation, plutôt que par le soin curatif. Les deux approches sont complémentaires et non opposées.
Pourquoi la santé orale est-elle considérée comme un enjeu de santé publique majeur ?
Parce qu’elle touche une proportion colossale de la population mondiale (plus de 3,5 milliards de personnes selon l’OMS), qu’elle est étroitement liée à la santé générale (maladies cardiovasculaires, diabète, complications néonatales) et qu’elle reflète souvent les inégalités sociales. Les maladies bucco-dentaires non traitées représentent un coût économique et humain considérable, notamment en termes de journées de travail et de scolarité perdues.
La fluoruration de l’eau est-elle sans danger pour la santé ?
Oui, aux concentrations recommandées par l’OMS (0,5 à 1 mg/L). Des décennies de recherche dans de nombreux pays ont confirmé l’innocuité et l’efficacité de cette mesure. La fluorose dentaire, effet indésirable possible en cas d’exposition excessive, n’est observée qu’à des concentrations bien supérieures aux niveaux recommandés.
Comment les étudiants en odontologie peuvent-ils s’impliquer concrètement dans la dentisterie communautaire ?
Plusieurs voies existent : participation aux cliniques universitaires ouvertes aux publics précaires, engagement dans des associations humanitaires (La Bouche à Oreille, Les Dents du Bonheur…), stages dans des CSBD ou des structures de soins mobiles, et contribution aux programmes de dépistage scolaire souvent organisés par les facultés. Ces expériences enrichissent considérablement la formation clinique.
Qu’est-ce que le programme M’T Dents et à qui s’adresse-t-il ?
M’T Dents est un programme national de prévention bucco-dentaire lancé en France en 2007. Il propose des examens de prévention remboursés à 100 % sans avance de frais, aux enfants et jeunes adultes de 3 ans à 24 ans (aux âges clés : 3, 6, 9, 12, 15, 18, 21 et 24 ans). Depuis 2019, il a été étendu aux femmes enceintes et aux personnes de 24 à 100 ans via le dispositif « Mon bilan prévention ».
Quels indicateurs utilise-t-on pour mesurer la santé orale d’une population ?
Les principaux indicateurs épidémiologiques utilisés en dentisterie communautaire sont l’indice CAOD (Caries, Absences pour cause carieuse, Obturations sur les Dents permanentes), l’indice caod pour les dents temporaires, l’indice CPITN ou IPC pour évaluer le statut parodontal, et l’indice de plaque. Ces indicateurs permettent de comparer des populations et d’évaluer l’impact des programmes préventifs dans le temps.
La télédentisterie peut-elle jouer un rôle en dentisterie communautaire ?
Oui, et c’est un enjeu croissant. La téléconsultation dentaire et la téléexpertise permettent de dépasser les barrières géographiques dans les zones sous-dotées en chirurgiens-dentistes. Des expérimentations en cours en France (notamment via le dispositif « MonSoutienPsy » et d’autres projets régionaux) montrent des résultats prometteurs pour le triage, l’orientation et le suivi à distance, en particulier pour les populations âgées en institution.
Ressources Bibliographiques pour les Étudiants
La dentisterie communautaire s’appuie sur un corpus de connaissances couvrant l’odontologie pédiatrique, la parodontologie, la prévention et la santé publique. Voici une sélection de références incontournables :
Ouvrages sur la population pédiatrique et l’orthodontie préventive
- Orthodontie de l’enfant et du jeune adulte : Principes, moyens, traitements — référence complète pour appréhender les malocclusions dès le plus jeune âge, dans une optique préventive et interceptive
- Orthodontie interceptive (Grand livre, 2023) — approche clinique et communautaire des interventions précoces
- Guide d’odontologie pédiatrique, 3e édition : La clinique par la preuve (disponible via le catalogue universitaire)
- Orthopédie dento-faciale en dentures temporaire et mixte — pour comprendre les interventions précoces dans les populations scolaires
- Orthopédie dento-faciale et odontologie (2022)
- ORTHOPEDIE DENTO FACIALE ODONTOLOGIE PEDIATRIQUE
Ouvrages sur la parodontologie et la prévention
- Référentiel internat en parodontologie — outil précieux pour maîtriser les bases épidémiologiques et préventives de la maladie parodontale, très présentes dans les populations communautaires
- Endodontie, prothèse et parodontologie (Grand livre, 2021)
Guide clinique général
- Guide clinique d’odontologie — ouvrage de référence global pour tout étudiant en odontologie souhaitant disposer d’une vision clinique complète
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Conclusion : La Dentisterie Communautaire, un Pilier de la Formation en Odontologie
La dentisterie communautaire n’est pas une discipline périphérique ou secondaire dans le cursus odontologique. Elle représente, au contraire, le fondement philosophique d’une profession engagée au service de la société.
Comprendre les déterminants sociaux de la santé orale, maîtriser les outils de prévention collective, savoir communiquer avec des publics diversifiés et évaluer l’impact d’une intervention : ce sont des compétences aussi essentielles que la réalisation d’une obturation ou d’une extraction.
Pour les futurs chirurgiens-dentistes, s’imprégner des valeurs de la dentisterie communautaire, c’est choisir d’exercer une médecine dentaire plus juste, plus efficace, et pleinement intégrée aux enjeux de santé publique du XXIe siècle.
Les points clés à retenir :
- La dentisterie communautaire adopte une approche populationnelle centrée sur la prévention, l’éducation et l’équité d’accès aux soins
- Elle s’appuie sur un arsenal d’outils (sensibilisation, fluoruration, cliniques mobiles, programmes scolaires) qui se combinent selon les contextes
- Les déterminants sociaux — précarité, culture, géographie — sont au cœur de toute intervention efficace
- L’évaluation des programmes par des indicateurs d’impact (CAOD, taux de recours aux soins) est indispensable
- En tant qu’étudiant(e), vous pouvez dès maintenant vous engager dans des actions communautaires qui enrichiront votre formation et votre pratique future
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu(e) d’acheter les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et contribue à financer ce site.

[…] parois proximales absentes : La réunion des cavités mésiale et distale par une cavité secondaire occlusale assure la rétention, chaque cavité principale jouant un rôle rétentif pour […]