Les défenses de l’organe dentaire (odontologie conservatrice et endodontie)
Les défenses de l’organe dentaire (odontologie conservatrice et endodontie)
Histologie du complexe pulpo-dentinaire
La dent est composée de différents tissus, comprenant :
- Les tissus minéralisés : la dentine (produite par les odontoblastes), l’émail et le cément.
- Un tissu conjonctif : la pulpe, non minéralisée, située dans la partie centrale de la dent (chambre pulpaire et canaux dentaires).
La dentine et la pulpe forment une entité anatomique et fonctionnelle appelée le complexe pulpo-dentinaire.
La dentine
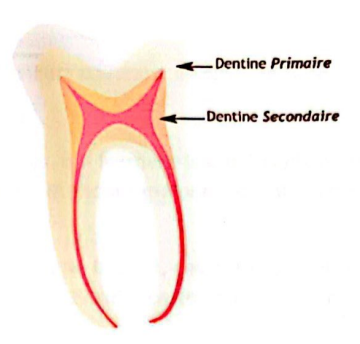
La dentine est un tissu conjonctif minéralisé, constitué de 70 % de cristaux d’hydroxyapatite, 20 % de matière organique et 10 % d’eau. Elle se divise en trois types :
Types de dentine
- Dentine primaire : Formée en premier lors du développement de la dent. La partie externe, appelée manteau dentinaire, est atubulaire.
- Dentine secondaire : Physiologique, sécrétée après la dentine primaire, post-formation de la dent. Elle a la même structure et composition que la primaire, mais sa vitesse de sécrétion est quatre fois plus lente.
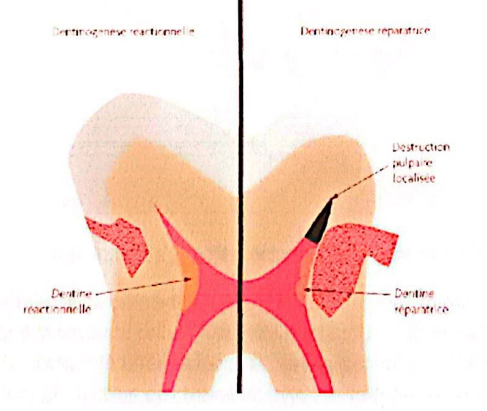
- Dentine tertiaire : Pathologique, formée en réponse à une agression (bactérienne, abrasion, etc.). Elle se divise en :
- Dentine réactionnelle : Produite lors d’une agression modérée, par réactivation des odontoblastes intacts.
- Dentine réparatrice : Formée lors d’une agression importante, lorsque la palissade odontoblastique est détruite. De nouvelles cellules sécrétrices forment un pont dentinaire.
Histologiquement, une ligne calcio-traumatique marque le début de cette nouvelle activité dans l’épaisseur de la dentine.
La pulpe
La pulpe est organisée en plusieurs couches, de la périphérie vers l’intérieur :
Couche odontoblastique
Composée des odontoblastes formant la palissade odontoblastique, reliés par des jonctions cellulaires étanches permettant la communication. Ces cellules hautement différenciées sont actives lors de la formation et de l’éruption dentaire, puis passent à un état quiescent. Elles possèdent un prolongement dans les tubuli dentinaires, contenant microfilaments, microtubules et organites pour la sécrétion de dentine intratubulaire.
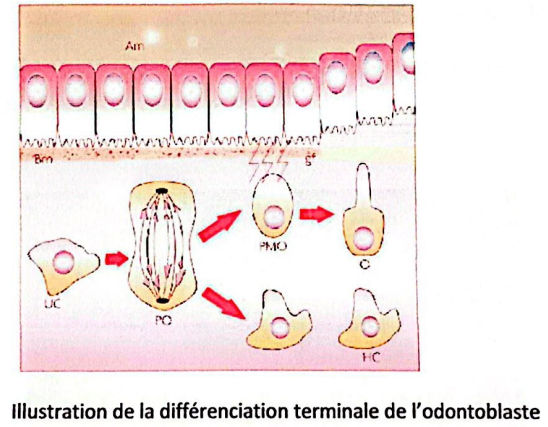
Lors de la différenciation, plusieurs mitoses produisent deux cellules filles : l’une migre vers la palissade pour devenir un odontoblaste, l’autre rejoint la couche de Höhl sans se différencier.
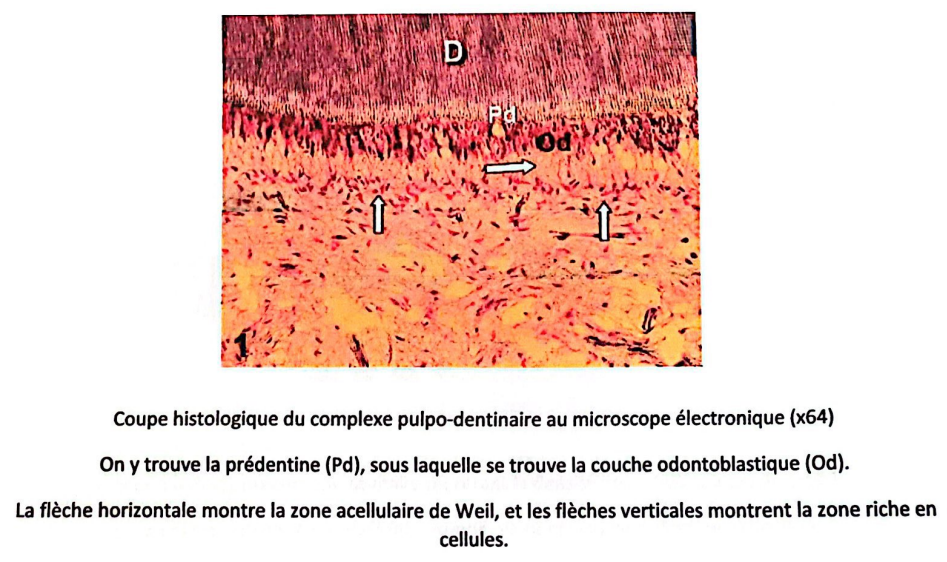
Couche acellulaire de Weil
D’une épaisseur d’environ 40 µm, elle contient un réseau nerveux et capillaire fournissant aux odontoblastes les éléments nécessaires à la synthèse et à la minéralisation.
Couche de Höhl
Zone riche en cellules, contenant :
- Fibroblastes : Forme arrondie ou ovoïde, responsables de la formation et destruction de la matrice extracellulaire.
- Cellules mésenchymateuses indifférenciées : Cellules filles non odontoblastiques issues de la dernière mitose, jouant un rôle dans la réparation pulpaire.
- Cellules dendritiques : Assurent la surveillance immunitaire.
Zone centrale riche en cellules
Contient :
- Fibroblastes : Fusiformes, non polarisés.
- Cellules mésenchymateuses indifférenciées : Peuvent se différencier en odontoblastes ou fibroblastes selon le stimulus.
- Cellules immunocompétentes : Cellules dendritiques, macrophages, lymphocytes T, pour une réponse rapide aux agressions bactériennes.
- Vaisseaux sanguins et nerfs : De gros diamètre.
La pulpe contient une matrice extracellulaire composée de collagènes (types I, III, V, VI), fibronectine et protéoglycannes, différente de celle de la dentine.
Vascularisation pulpaire
La vascularisation apporte nutriments et oxygène à la pulpe, mais son environnement inextensible (entouré de dentine calcifiée) limite l’expansion lors d’une inflammation. Une vasodilatation due à une inflammation peut être délétère, mais la vasculogénèse persiste à l’âge adulte, ajustant le réseau vasculaire aux besoins fonctionnels et à l’homéostasie.
Structure tubulaire de la dentine
La dentine présente une structure tubulaire avec environ 30 000 tubuli par mm², inégalement répartis (1 % de la surface près de la jonction amélo-dentinaire, 22 % près de la pulpe). Ces tubuli, avec leurs ramifications, rendent la dentine poreuse et perméable, permettant la communication entre l’intérieur et l’extérieur de la dent. Toute intervention thérapeutique peut donc agresser la pulpe.

Réactions face aux différentes agressions
Types d’agressions
Agressions physiques
Les odontoblastes peuvent être endommagés par :
- Agressions mécaniques : Instruments rotatifs lors de la préparation cavitaire.
- Agressions thermiques : Si le refroidissement est insuffisant.
Agressions chimiques
Les produits chimiques progressent via les tubuli dentinaires, mais la membrane des tubuli adsorbe et neutralise partiellement les acides (ex. : acides de mordançage), protégeant la pulpe.
Agressions bactériennes
Principale cause des réactions pulpaires, dues à :
- Lésions carieuses.
- Infiltrations autour des restaurations.
Les toxines bactériennes, de petite taille, diffusent et provoquent une inflammation pulpaire.
Défense du complexe pulpo-dentinaire face à la lésion carieuse
La réaction pulpaire dépend de l’intensité, de la durée de l’irritation et de l’état pulpaire initial. Les mécanismes de défense incluent :
Ligne de défense dentinaire
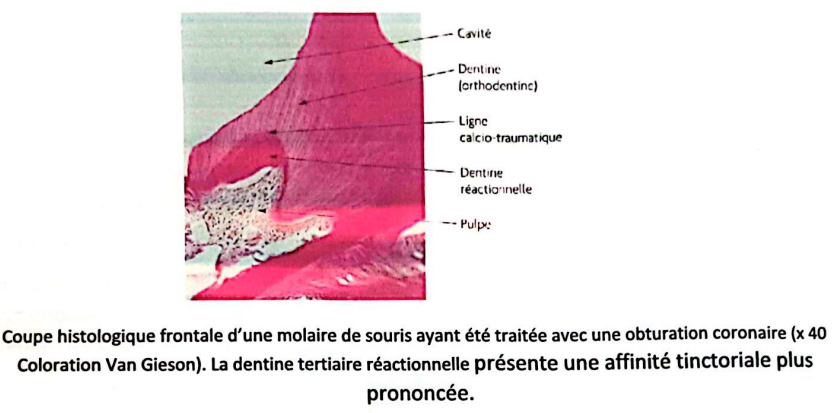
- Sclérose dentinaire : Formation d’une zone de dentine sclérosée sous une lésion carieuse, avec des tubuli obturés par des sels phosphocalciques, bloquant la diffusion des toxines bactériennes.
- Sécrétion de dentine réactionnelle et réparatrice :
- Dentinogénèse réactionnelle : En cas d’irritation modérée, les odontoblastes augmentent leur sécrétion pour former une dentine tertiaire réactionnelle, réparant partiellement le tissu endommagé. Ce processus dépend des odontoblastes survivants.
- Dentinogénèse réparatrice : En cas d’agression importante (carie profonde, effraction pulpaire), une nouvelle génération d’odontoblastes est recrutée pour former un pont dentinaire. Ce processus implique l’attraction et la différenciation de nouvelles cellules sécrétrices.
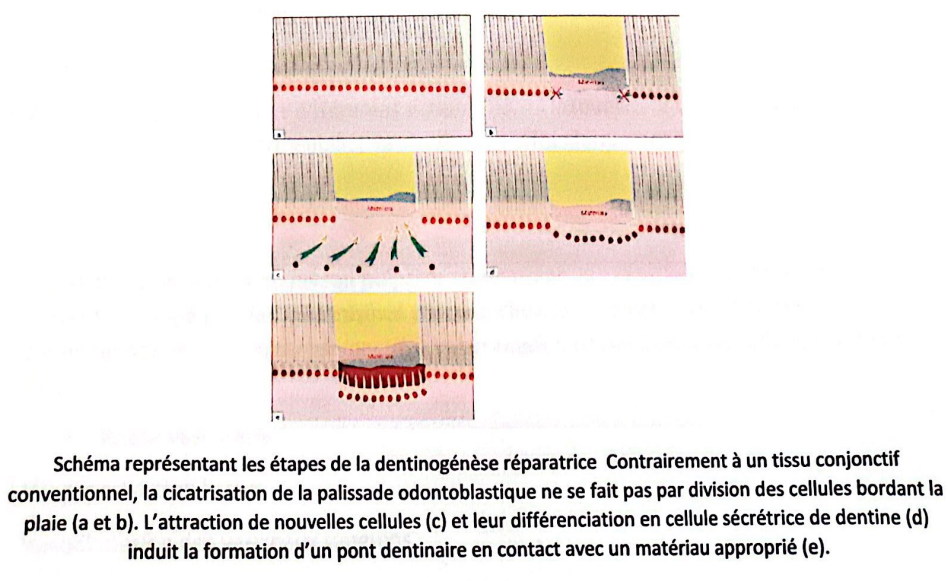
Ligne de défense pulpaire : Inflammation
L’inflammation pulpaire (pulpite) débute lorsque la lésion carieuse atteint la dentine, par diffusion de substances irritantes. Elle dépend de facteurs comme la vitesse de la carie, l’âge, la flore bactérienne, le pouvoir tampon de la salive, l’hygiène et l’alimentation.
Modifications morphologiques
- Désorganisation de la palissade odontoblastique.
- Réduction du nombre et de la taille des odontoblastes.
- Présence d’un infiltrat inflammatoire (lymphocytes, plasmocytes, macrophages).
- Augmentation des vaisseaux sanguins et des fibres de collagène.
Médiateurs de l’inflammation
- Amines vasoactives (histamine, sérotonine).
- Prostaglandines (PGE1, PGE2).
- Kinines (bradykinine).
- Neuropeptides (substance P, CGRP).
- Système de coagulation (fibrinopeptides).
- Systèmes du complément (C3a, C5a).
- Cytokines (interleukines, TGF).
Ces médiateurs induisent vasodilatation, augmentation de la perméabilité vasculaire, chimiotactisme et adhérence leucocytaire.
Phases de l’inflammation
- Phase vasculaire :
- Brève vasoconstriction.
- Vasodilatation et augmentation du débit sanguin.
- Exacerbation de la perméabilité capillaire.
- Exsudation cellulaire et formation d’un œdème intrapulpaire (hyperhémie, réversible).
- Diapédèse leucocytaire (migration des leucocytes dans le tissu conjonctif).
- Phase cellulaire :
- Afflux de polynucléaires neutrophiles, responsables de la phagocytose des cellules lésées ou corps étrangers.
- Phase de détersion :
- Formation de foyers abcédés suite à l’élimination des tissus lésés.
- Dégradation des polynucléaires, formant du pus (inflammation pulpaire abcédante).
Ces phases correspondent à l’inflammation aiguë. Si les lésions sont importantes, une réponse immunitaire suit.
- Réponse immunitaire :
- Intervention des macrophages (phagocytose plus puissante).
- Formation d’un tissu de granulation (fibroblastes, histiocytes, néovaisseaux).
- Infiltration de lymphocytes, plasmocytes et macrophages, marquant le passage à l’inflammation chronique.
Les défenses de l’organe dentaire (odontologie conservatrice et endodontie)
Voici une sélection de livres en français sur les prothèses dentaires:
- Prothèse Amovible Partielle : Clinique et Laboratoire
Collège National des Enseignants en Prothèses Odontologiques (CNEPO), Michel Ruquet, Bruno Tavernier - Traitements Prothétiques et Implantaires de l’Édenté Total 2.0
- Conception et Réalisation des Châssis en Prothèse Amovible Partielle
- Prothèses supra-implantaires: Données et conceptions actuelles
- Prothèse complète: Clinique et laboratoire Broché – Illustré, 12 octobre 2017
- Prothèse fixée, 2e Ed.: Approche clinique Relié – Illustré, 4 janvier 2024

Leave a Reply