LES ATTEINTES CARIEUSES DES TISSUS DURS
LES ATTEINTES CARIEUSES DES TISSUS DURS
1. Introduction
La carie dentaire est la pathologie la plus répandue dans le monde, presque tous les individus ayant fait l’expérience de cette pathologie au moins une fois dans leur vie. La carie est actuellement classée par l’Organisation mondiale de la santé (OMS) au troisième rang des fléaux mondiaux, immédiatement après les affections cancéreuses et les maladies cardiovasculaires.
2. Définitions
La carie dentaire est une maladie :
- Infectieuse
- Multifacteurielle
Elle se caractérise par une destruction localisée et progressive des tissus minéralisés.
3. Étiologie de la carie
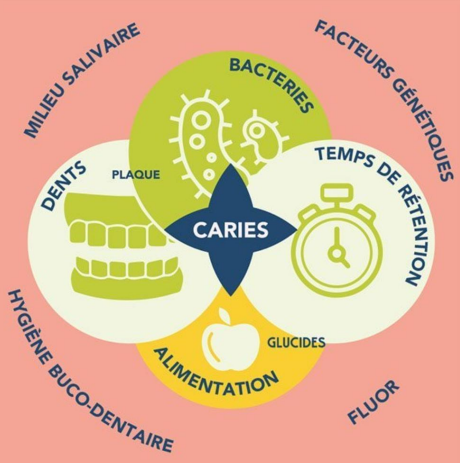
Les étiologies multifactorielles de la carie ont été représentées par Keyes sous forme de trois cercles différents dont l’intersection rend compte des conditions optimales pour la formation de carie. König ajouta le facteur « temps ». La carie survient quand les microorganismes adhèrent à la surface dentaire (hôte) depuis un certain temps, en produisant des substances déminéralisantes (acides) à une concentration suffisante dans l’écosystème de la plaque grâce à l’apport de sucres (substrat).
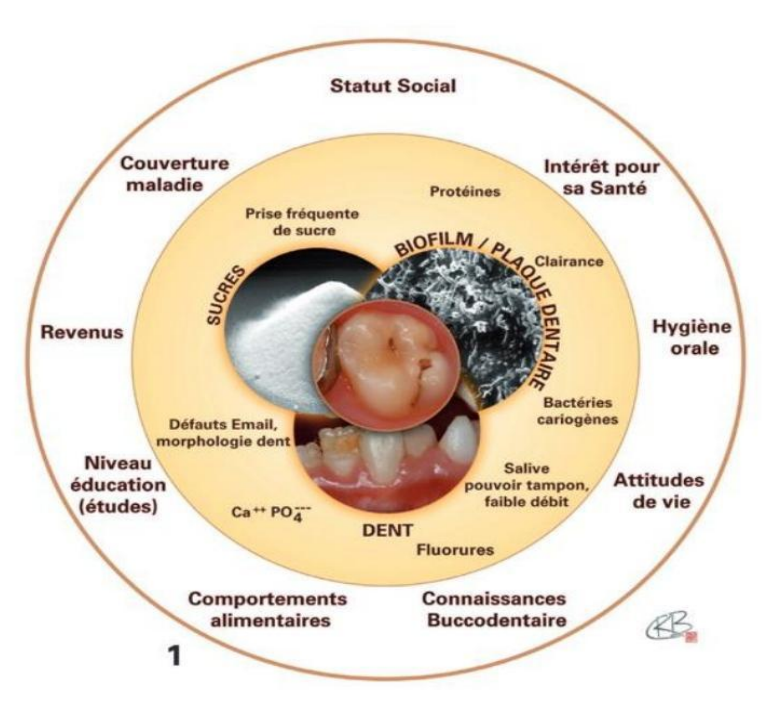
4. Pathogénie de la carie
Mécanisme d’apparition
L’initiation de la lésion carieuse est souvent expliquée par des séries de phénomènes physicochimiques dans lesquelles les acides produits par le métabolisme de la plaque bactérienne induisent une déminéralisation de surface des tissus calcifiés de la dent. Elle implique successivement :
- La présence de glucides dans la salive
- La diffusion de ces glucides dans le biofilm et leur transformation par les bactéries
- La production d’acides dans le biofilm avec libération de protons H⁺
- La diffusion de ces ions H⁺ au travers du biofilm jusqu’à la surface de l’émail
- La perturbation des équilibres ioniques entre la surface de l’émail et le milieu buccal
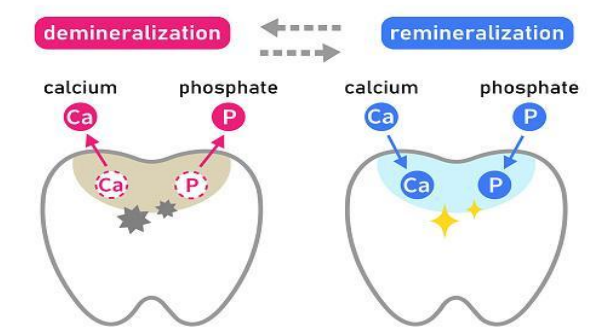
Le cycle de déminéralisation/reminéralisation
Suite au métabolisme des hydrates de carbone par les micro-organismes, l’environnement dentaire devient acide. Ces produits de dégradation acide entraînent une baisse du pH, qui aide l’émail à perdre ses ions minéraux, provoquant l’apparition de sites de déminéralisation.
En situation d’équilibre, les fluides salivaires entraînent une remontée du pH. La présence de phosphates et de carbonates assure le pouvoir tampon de la salive. Lorsque le pH remonte, des ions minéraux (Ca²⁺, PO₄³⁻) précipitent sur l’émail, entraînant une modification des couches externes de l’émail : reminéralisation.
La persistance des facteurs pathogènes entraîne une déminéralisation non compensée par des phases de reminéralisation, ce qui augmente la porosité de l’émail, permettant au processus carieux de s’installer.
Déminéralisation
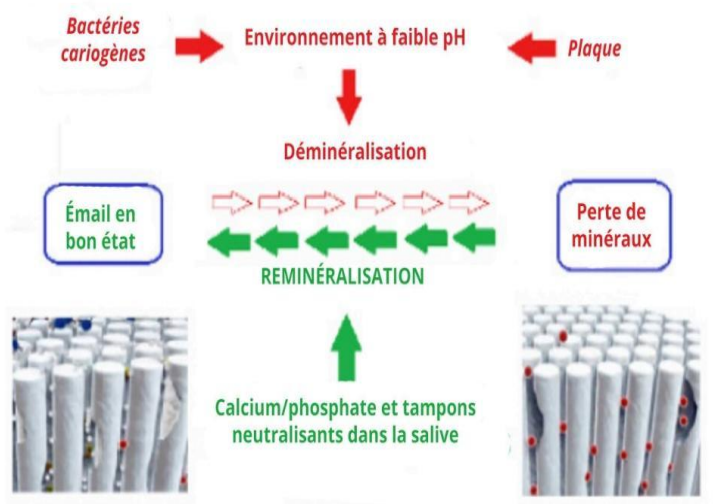
L’acide produit par la plaque pénètre dans les dents et s’attaque à l’émail. Les bactéries cariogènes, en présence d’un environnement à faible pH, favorisent ce phénomène. Le processus carieux est régulé au niveau de l’émail par le jeu des équilibres ioniques. L’interface concernée est constituée d’une phase solide (les différents phosphates de calcium améliorés) et d’une phase aqueuse (fluide de la plaque pour la surface de l’émail et hydrogel des pores de l’émail). Les réactions à l’interface dépendent des constantes de dissociation des composés minéraux et de l’activité ionique des solutions, influencée par le pH local.
La déminéralisation est régie par le principe du produit de solubilité. Les composés ayant la plus faible constante de dissociation, comme la whitlockite (WH) et le phosphate dicalcique dihydraté (DCPD), se dissolvent préférentiellement. La dissolution de l’hydroxyapatite est toujours secondaire et se fait via la transformation de ces composés. Lors de la dissolution de l’émail, un précipité se forme à partir de la solution aqueuse environnante, qui contient plusieurs ions, tendant à rétablir un équilibre.
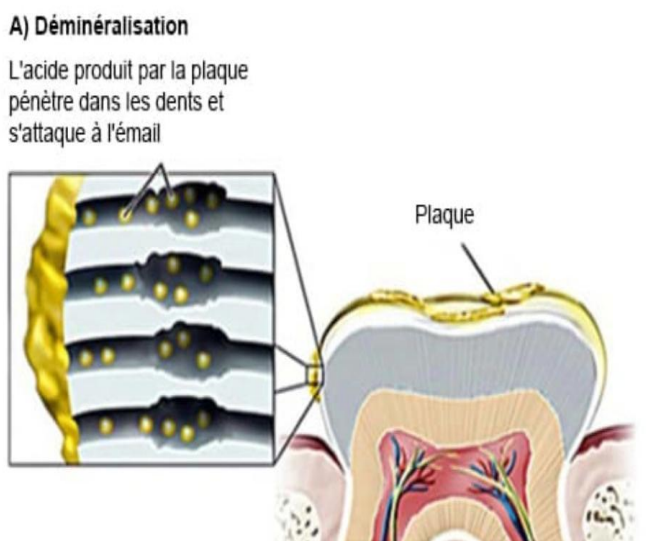
D’un point de vue cristallochimique, la déminéralisation est un phénomène complexe, étudié essentiellement in vitro (Thomann et al., 1990). Il s’agit d’une cascade de réactions de dissolution-précipitation-recristallisation. Les phosphates de calcium, métastables, se dissolvent sous différents états, engendrant de nouvelles réactions. La couche absorbée forme une nouvelle couche de surface moins perméable et moins soluble, favorisant le ralentissement et l’arrêt de la dissolution. Ainsi, dès qu’une lésion initiale apparaît, elle tend intrinsèquement à la passivation et à la réversibilité, sauf si des facteurs locaux agressifs contrecarrent cette tendance.
Reminéralisation
Entre les périodes de haute activité métabolique conduisant à des productions acides, le pH redevient favorable, tendant vers la neutralité. Les ions calcium et phosphate provenant de la salive et de la plaque diffusent alors vers l’émail, participant à la reminéralisation. Les phosphates de calcium les moins stables évoluent vers des compositions plus stables. La taille des cristaux en surface peut s’accroître jusqu’à la normale, et dans la lésion, le phosphate dicalcique peut être transformé en apatite, selon la réaction suivante :
6CaHPO₄ + 4Ca²⁺ + H₂O → Ca₁₀(PO₄)₆(OH)₂ + 8H⁺
L’importance de la reminéralisation dépend de la neutralisation des ions H⁺ par les tampons carbonate et phosphate de la salive et du degré de sursaturation des composants minéraux dans le biofilm et les pores de l’émail. Les phénomènes de transport ionique et de réagencement cristallographique sont complexes et mal élucidés. L’incorporation et la recristallisation des phosphates de calcium ne conduisent pas nécessairement à des formes apatitiques.
Effets des fluorures sur les phosphates de calcium
La présence d’ions fluorures sur le site de reprécipitation minérale favorise la reminéralisation de la dent en permettant la formation d’apatites fluorées et en constituant des réserves de fluorures de calcium dans le biofilm. Le minéral néoformé contient différents phosphates de calcium : hydroxyapatite (OHA) et fluoroapatite (FA), moins solubles que l’hydroxyapatite de calcium carbonatée (SCOHA). L’importance du phénomène dépend de l’acidité locale et de la concentration en fluorures, bien que de faibles concentrations soient suffisantes pour favoriser la reminéralisation (Featherstone, 1999).
Lorsque du fluorure de sodium (dentifrice, gel) est appliqué, le principal produit de la réaction est le fluorure de calcium (CaF₂). Cette formation est privilégiée en raison de la forte concentration en fluorure et du faible pH de l’agent topique. Les cristaux de CaF₂ sont stockés dans la plaque et se dissolvent lentement dans le fluide de la plaque, exerçant une action prolongée. Par un processus en cascade, l’émail de surface traité par fluoration topique est principalement composé des phosphates de calcium les moins solubles (Hennequin, 1999).
5. Formes cliniques de la carie dentaire
La Carie Coronaire
Carie de l’émail
La lésion initiale
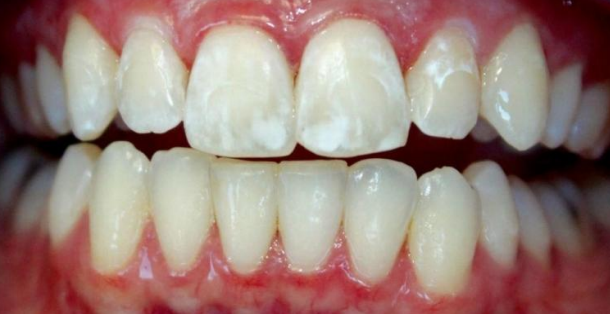
La lésion initiale de l’émail résulte d’une baisse du pH à la surface de la dent, non contrebalancée par la reminéralisation. Les ions acides pénètrent profondément par des voies de passage à travers les structures de l’émail. Elle est décrite comme une lésion de déminéralisation de subsurface recouverte par une couche de surface apparemment intacte. Les plages de déminéralisation se produisent sur de petites zones de l’émail, formant des taches blanches (white spots) à proximité d’un dépôt de plaque, avec une dissolution en nappe de la couche aprismatique de surface.

Microcavitation de l’émail et invasion bactérienne
La poursuite de la déminéralisation augmente la perte minérale et la porosité de l’émail. Une microcavité est rapidement colonisée par le biofilm, favorisant l’activité des bactéries cariogènes. La progression de la destruction de l’émail se traduit par un élargissement et un approfondissement de la microcavité, devenant une cavité macroscopiquement détectable.
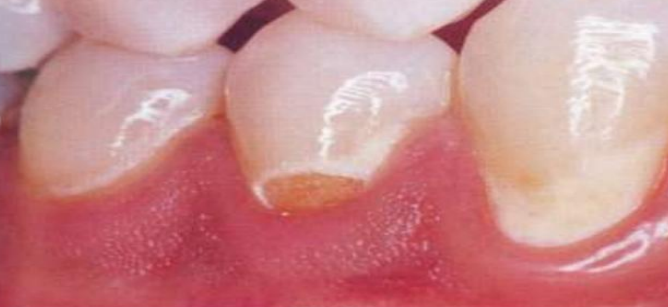
Aspect macroscopique
Dans les premiers stades, les lésions carieuses de l’émail sont indécelables à la radiographie. Le premier stade cliniquement détectable est la tache blanche, plus visible après séchage de la surface dentaire. Cette tache peut secondairement se colorer en brun ou en jaune, d’origine exogène (alimentaire, bactérienne ou tabagique). La carie de l’émail est asymptomatique.
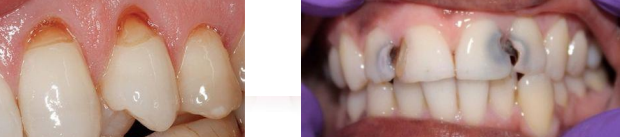
Carie des surfaces lisses
Elle concerne les faces proximales et/ou axiales, commençant au niveau des contacts interproximaux. Les autres caries des surfaces lisses touchent la région cervicale à proximité du rebord gingival.
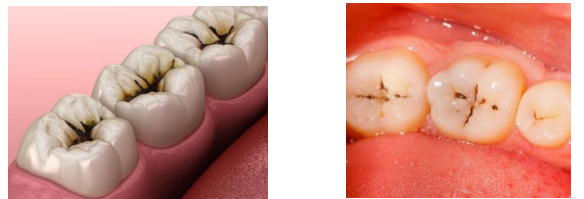
Carie des sillons et fossettes
Ces caries démarrent dans les anfractuosités et défauts occlusaux (puits, fosses, fossettes, sillons), où l’accès des poils de la brosse à dents est impossible.

Carie de la dentine
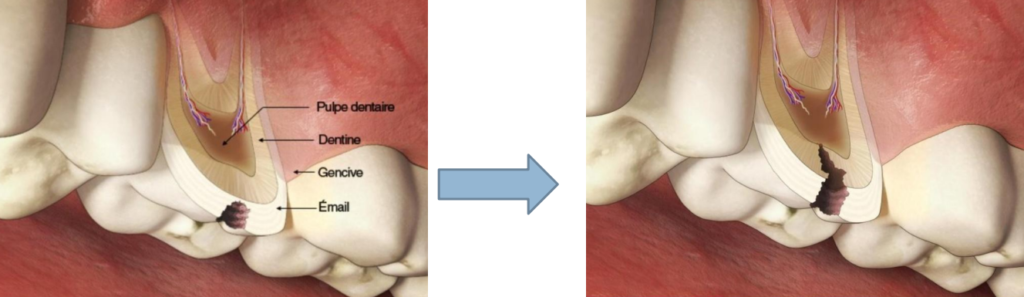
Une fois l’épaisseur de l’émail traversée, la lésion carieuse s’étend latéralement le long de la jonction amélo-dentinaire (JAD). La déminéralisation de la dentine s’accélère, et un espace se crée entre l’émail et la dentine en raison de la destruction superficielle du manteau dentinaire. Les prismes de l’émail, non soutenus par la dentine collapsée, se fragmentent. La dentine sous-jacente, exposée au fond de la cavité, se remplit de débris alimentaires et est baignée par la salive.
À ce stade, la dentine subit une déminéralisation circonscrite à une zone limitée correspondant à la zone amélaire déminéralisée. L’infection bactérienne est absente ou limitée superficiellement. Cliniquement, il est recommandé de conserver ces structures altérées potentiellement reminéralisables par une intervention non invasive.
Lorsque l’émail de surface n’est plus soutenu par une dentine saine, il finit par se rompre, exposant la dentine et permettant une invasion bactérienne.
Aspect macroscopique
Selon la profondeur de la cavité de carie dentinaire, on distingue :
- Carie dentinaire superficielle : Carie réduite (< 2 mm), simple point de carie au niveau des sillons et fossettes.
- Carie dentinaire profonde : Cavité plus ou moins volumineuse (> 2 mm), contenant des débris alimentaires et de la dentine ramollie.
- Carie dentinaire avancée : Cavité volumineuse, stade intermédiaire entre les dentinites et les pulpopathies.
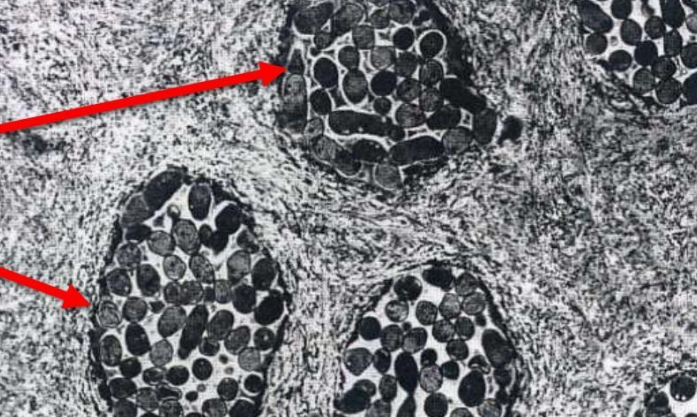
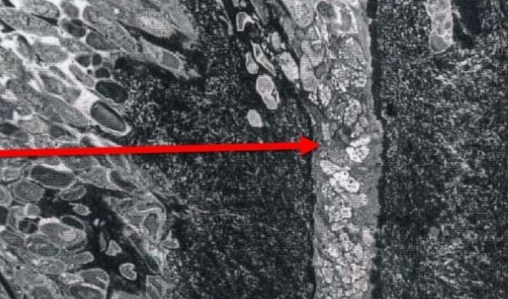
Aspect microscopique
- Zone superficielle (désintégration totale) : Zone la plus superficielle, contenant des bactéries, des débris de dentine digérés et des débris alimentaires.
- Zone de pénétration bactérienne (invasion) : L’invasion bactérienne débute par l’envahissement des canalicules. Rapidement, le nombre de canalicules envahis et de bactéries par canalicule augmente, occupant toute la lumière du canalicule.
- Zone de déminéralisation : La déminéralisation affecte uniquement les cristaux d’hydroxyapatite (HA) intercanaliculaires, la trame collagénique étant préservée.
- Zone de sclérose dentinaire : Une carie à progression lente peut entraîner la formation d’une zone de sclérose, caractérisée par une réduction progressive du diamètre des tubules, voire leur obturation complète.
La Carie Radiculaire
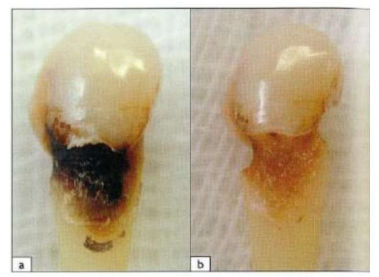
Carie du cément
Si une partie de la racine est exposée au milieu buccal, des lésions carieuses peuvent survenir, affectant le cément et la dentine radiculaire. Ce sont généralement des caries peu profondes à progression lente, mais elles peuvent être aiguës et progresser rapidement. Elles se développent principalement à la jonction amélo-cémentaire, où l’irrégularité favorise l’accumulation de plaque.
À la différence de l’émail, la déminéralisation ramollit la surface cémentaire, permettant aux bactéries de pénétrer tôt dans le cément et de s’infiltrer rapidement dans la dentine dès les stades initiaux. La lésion progresse autant en surface qu’en profondeur.
Symptomatologie
Ces caries, bien que peu profondes, peuvent entraîner des douleurs exacerbées par le chaud, le froid, le brossage ou les sucres. Cependant, dans la plupart des cas, ce sont des lésions à évolution lente, qui se transforment en caries arrêtées et sont asymptomatiques.
6. Classifications des lésions carieuses
Classification de BLACK (1904)
Au début du XXe siècle, Black a publié une classification des lésions carieuses en fonction de leur situation sur la dent :
- Classe 1 : Caries des puits et fissures (dents antérieures et postérieures).
- Classe 2 : Caries proximales des dents postérieures.
- Classe 3 : Caries proximales des dents antérieures sans atteinte du bord incisif.
- Classe 4 : Caries proximales des dents antérieures avec atteinte du bord incisif.
- Classe 5 : Caries cervicales (antérieures et postérieures).
- Classe 6 : Caries des bords incisifs et du sommet des cuspides.
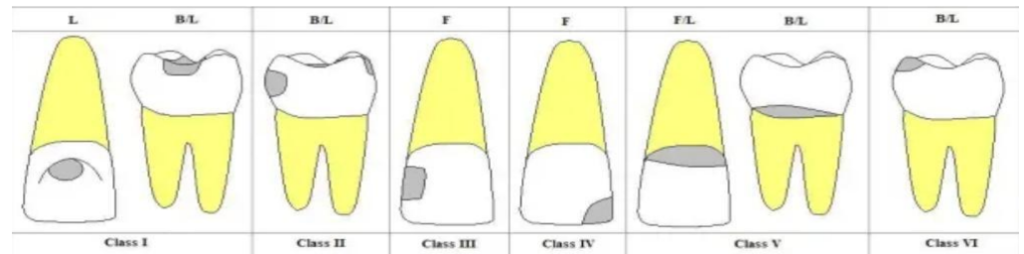
Limites de la classification de BLACK
Bien que la classification de Black soit encore utilisée pour décrire le type de cavité carieuse, elle est moins adaptée pour les cavités de restauration. Selon Black, il fallait :
- Éliminer toute substance dentaire gênant l’accès et la visibilité, nécessitant un large accès à la carie.
- Éliminer toute trace de dentine affectée au fond de la cavité.
- Éliminer la substance dentaire saine pour ménager la place au matériau de restauration et prévenir sa fracture.
- Étendre la cavité jusqu’aux zones « d’auto-nettoyage » pour éviter les récidives (extension prophylactique).
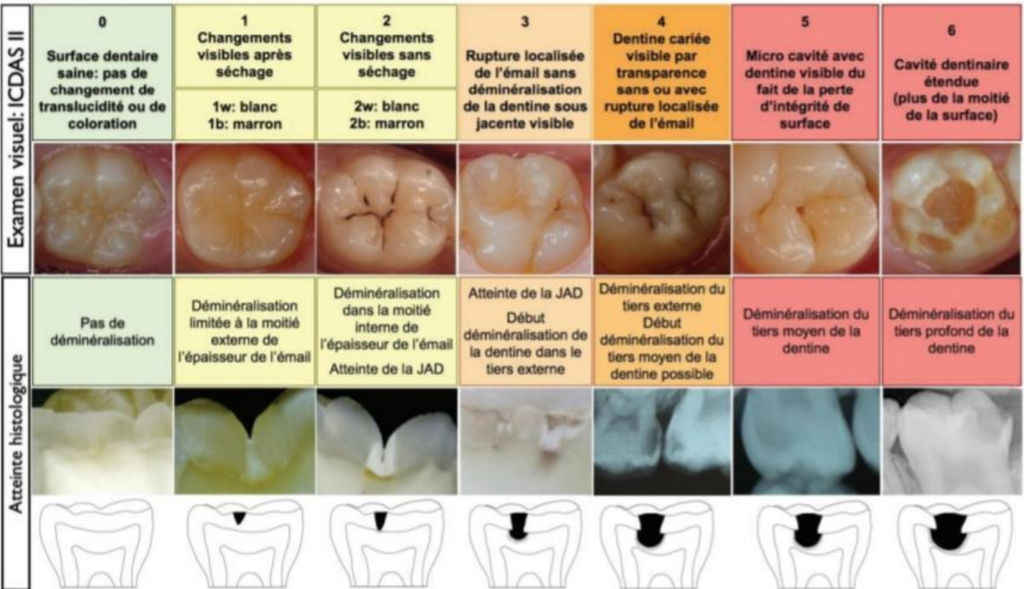
Classification ICDAS (International Caries Detection and Assessment System)
Mise en place dans les années 2000, cette classification est moins basée sur des critères topologiques que celle de Black, mais plutôt sur des critères de détection cliniques, en s’intéressant à l’aspect visuel.
Inconvénient : Elle ne concerne que les faces occlusales.
Classification SISTA
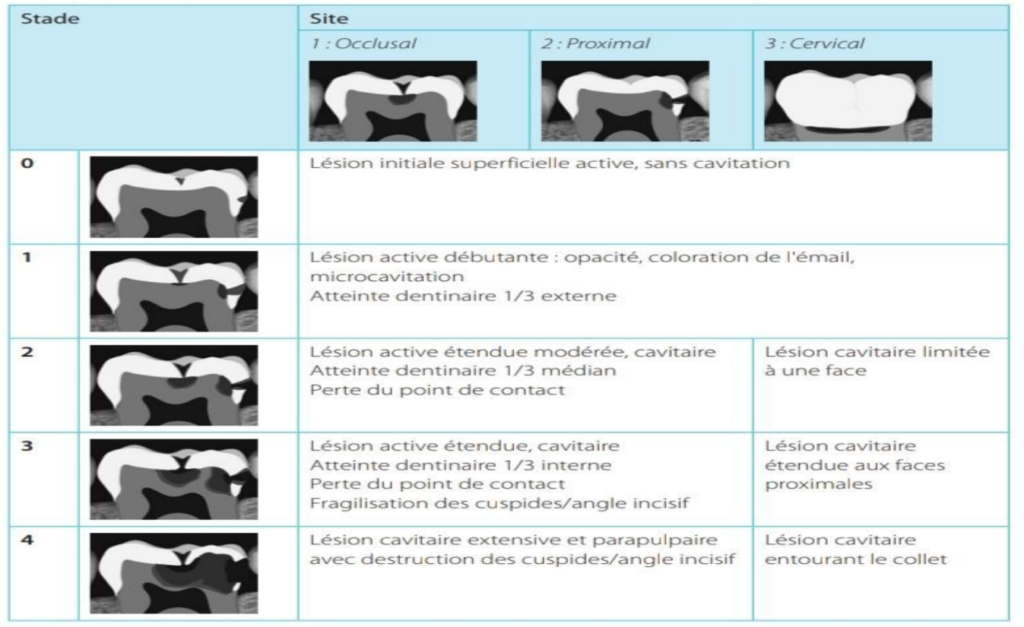
C’est une classification générale des lésions carieuses fondée sur des critères diagnostiques cliniques et radiologiques, en relation avec les stades histologiques de développement des lésions. Elle permet de sélectionner une option thérapeutique de dentisterie conservatrice en fonction du site et du stade. Elle repose sur deux descripteurs principaux :
- Site de cario-susceptibilité
- Stade d’évolution ou progression de la lésion
| Stade | Site 1 : Occlusal | Site 2 : Proximal | Site 3 : Cervical |
|---|---|---|---|
| 0 | Lésion initiale superficielle active, sans cavitation | – | – |
| 1 | Lésion active débutante : opacité, coloration de l’émail, microcavitation | Atteinte dentinaire 1/3 externe | – |
| 2 | Lésion active étendue modérée, cavitaire | Atteinte dentinaire 1/3 médian | Lésion cavitaire limitée à une face |
| 3 | Lésion active étendue, cavitaire | Atteinte dentinaire 1/3 interne | Lésion cavitaire étendue aux faces proximales |
| 4 | Lésion cavitaire extensive et parapulpaire avec destruction des cuspides/angle incisif | – | Lésion cavitaire entourant le collet |
Classification selon le mode d’évolution
Carie à progression rapide
- Chez le jeune : Forme douloureuse, mettant à nu de nombreuses fibres de Tomes, avec arrêt de la dentinogenèse. Le métabolisme du biofilm cariogène est intense, entraînant une destruction cavitaire rapide (en semaines ou mois). En l’absence de traitement, des lésions pulpaires apparaissent, généralisant l’inflammation à la pulpe, rendant la dépulpation inévitable.
Carie à progression lente
- Majoritaire chez l’adulte : Caractérisée par un degré de minéralisation plus important des tissus dentaires, plus fréquente dans les populations exposées adéquatement aux fluorures sur de longues périodes (5 à 6 ans). C’est une lésion chronique, indolore, de couleur brune, avec peu de dentine ramollie et une dentinogenèse normale. Un nettoyage prophylactique professionnel et un bon contrôle de la plaque par le patient peuvent arrêter définitivement la lésion.
Carie arrêtée
Si l’environnement bactérien à la surface de la lésion carieuse se modifie favorablement, la progression de la carie peut cesser, formant une carie sèche ou stoppée. Cas particulier de la carie de la dentine, c’est une lésion stationnaire, sans dentine ramollie, avec un fond brun, sec et brillant.
7. Autres formes de carie
Carie secondaire
Parmi les caries secondaires, on distingue :
- Carie résiduelle : Située sous une restauration, elle résulte de l’éviction incomplète des tissus infectés, intentionnelle ou accidentelle.
- Carie récurrente : Nouvelle lésion apparue et développée au niveau des bords des restaurations.
Carie cachée
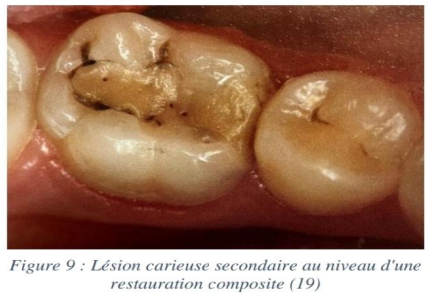
La carie cachée désigne des caries non détectées à l’observation clinique au niveau de l’émail, apparemment intact, mais présentant une déminéralisation étendue dans la dentine sous-jacente, objectivable à la radiographie.
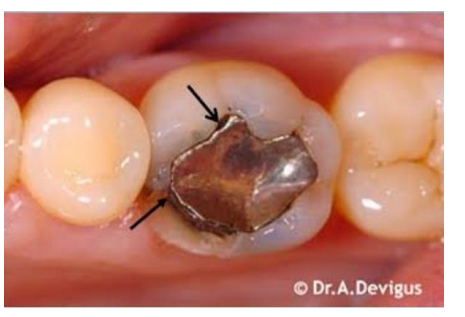
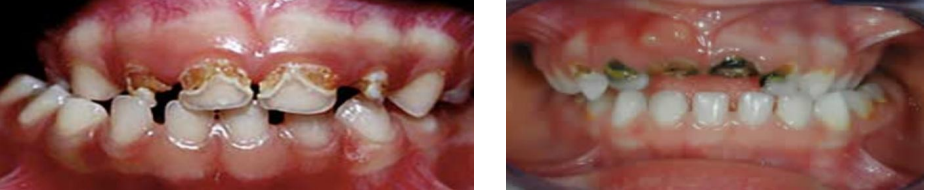
Carie rampante
Les caries rampantes sont des caries multiples, actives, s’étendant en nappe aux surfaces dentaires d’un même patient. Selon l’étiologie, on distingue :
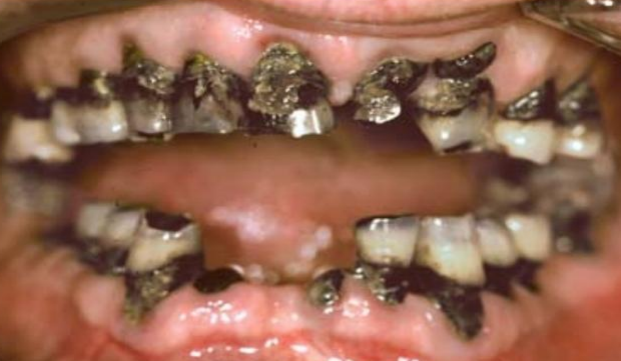
- Carie rampante de la petite enfance (carie du biberon) : Observée chez l’enfant de plus de 12 mois, due à une consommation exagérée et répétée d’hydrates de carbone avant le coucher, déclenchant une infection par Streptococcus mutans. Elle atteint les faces vestibulaires et palatines des incisifs supérieurs, entraînant une destruction rapide de la couronne.
- Carie du patient traité par radiothérapie de la zone tête et cou (carie de l’irradié) : Caries rampantes améliaires, apparaissant quelques semaines à quelques années après la radiothérapie des lésions cancéreuses.
8. Conclusion
La connaissance des caractéristiques de la carie, de son étiologie et de sa localisation permet de poser un diagnostic correct afin de mettre en œuvre des thérapeutiques de soins adaptées et des mesures de prophylaxie.
9. Bibliographie
- Caries – Troubles dentaires – Édition professionnelle du Manuel MSD
https://www.msdmanuals.com/fr/professional/troubles-dentaires/pathologies-dentaires-fr%3%A9quentes/caries - http://magdi.belquedi.free.fr/Cours/LAD.htm
- https://www.shutterstock.com/fr/search/caries
- https://www.google.com/url?q=https://cdn.website-editor.net/50bef441f5384db9b59f3b7296cd351f/files/uploaded/Cario.pdf
- https://www.microimmuno.fr/micro-immunotherapie-renseignements/maladies-bucco-dentaires/caries-recidivantes/
- https://www.shutterstock.com/fr/search/caries?page=2
- https://www.google.com/url?q=https://dentalgeneva.ch/taches-blanches-sur-les-dents-causes-et-traitements/
- https://residentaire.com/lesion-des-tissus-durs-de-la-dent-dorigine-infectieuse-la-carie-dentaire/
LES ATTEINTES CARIEUSES DES TISSUS DURS
Voici une sélection de livres:
- Odontologie conservatrice et endodontie odontologie prothètique de Kazutoyo Yasukawa (2014) Broché
- Concepts cliniques en odontologie conservatrice
- L’endodontie de A à Z: Traitement et retraitement
- Guide clinique d’odontologie
- Guide d’odontologie pédiatrique, 3e édition: La clinique par la preuve
- La photographie en odontologie: Des bases fondamentales à la clinique : objectifs, matériel et conseils pratique

[…] la plupart des cas, elles évoluent lentement, se transforment en caries arrêtées et sont […]
[…] sont principalement induites par des facteurs externes et affectent généralement la surface de l’émail. Elles sont souvent réversibles par des traitements de surface, comme le polissage ou le […]