ORIGINE ET PREMIERS STADES DU DEVELOPPEMENT DU GERME DENTAIRE
ORIGINE ET PREMIERS STADES DU DEVELOPPEMENT DU GERME DENTAIRE
Origine Embryologique de l’Organe Dentaire
La dent a une double origine, épithéliale et mésenchymateuse. Elle se forme dès le stade embryonnaire à partir d’une ébauche appelée le germe dentaire. Ce n’est qu’après la naissance qu’elle se forme complètement et fait saillie dans la cavité buccale.
Histogenèse de la Dent
L’histogenèse, ou développement dentaire, également appelé odontogenèse, est le processus par lequel se forment, grandissent et apparaissent les dents. Elle regroupe des phénomènes de mise en place cellulaires et tissulaires à partir d’un dialogue et d’une coopération entre un épithélium et un mésenchyme. On observe successivement :
- Des migrations cellulaires dans le territoire présomptif des futures arcades dentaires.
- Des stades de multiplication cellulaire.
- Des regroupements épithélio-mésenchymateux qui aboutiront à l’individualisation de chacun des futurs germes dentaires.
Les Différents Stades de l’Odontogenèse
L’odontogenèse débute vers le 28ᵉ jour de la vie intra-utérine. Elle est décrite par la succession de plusieurs phases ou stades :
- Phase d’initiation : Formation de la lame dentaire.
- Phase de morphogenèse : Formation du bourgeon, du capuchon, puis de la cloche dentaire.
- Phase de cytodifférenciation : Différenciation des odontoblastes et des améloblastes.
- Phase de formation radiculaire.
Phase d’Initiation
Cette phase est caractérisée par la formation de l’épithélium odontogène et l’apparition de la lame dentaire et vestibulaire.
- Individualisation de la cavité buccale : Vers la 5ᵉ semaine de la vie intra-utérine, la cavité buccale est recouverte d’un épithélium d’origine épiblastique, composé d’une à deux couches de cellules superficielles aplaties et d’une couche profonde de cellules cubiques, séparée du tissu conjonctif sous-jacent par une membrane basale.
- Formation de l’épithélium odontogène : Entre le 28ᵉ et le 37ᵉ jour du développement intra-utérin, l’épithélium odontogène apparaît comme un épaississement localisé de l’épithélium buccal, qui prolifère en s’invaginant dans le tissu conjonctif sous-jacent.
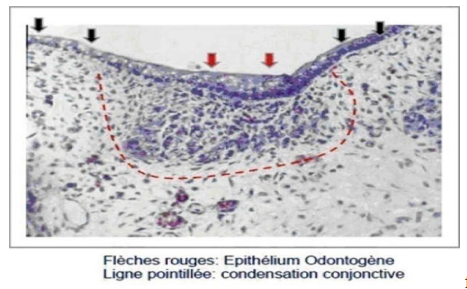
- Formation du mésenchyme odontogène : Une densification cellulaire apparaît au niveau du mésenchyme face à l’épithélium odontogène, due à la migration de cellules provenant de l’ectomésenchyme des crêtes neurales, induite par l’épithélium odontogène. Suite à de nombreuses mitoses, la zone présomptive de l’odontogenèse présente une densité cellulaire plus importante que les zones voisines, formant le mésenchyme odontogène.
- Formation de la lame primitive :
- Stade du mur saillant : L’accroissement des mitoses au niveau de l’assise germinative de l’épithélium buccal, sous l’induction du mésenchyme odontogène, entraîne une augmentation du nombre des assises superficielles, avec un épaississement épithélial.
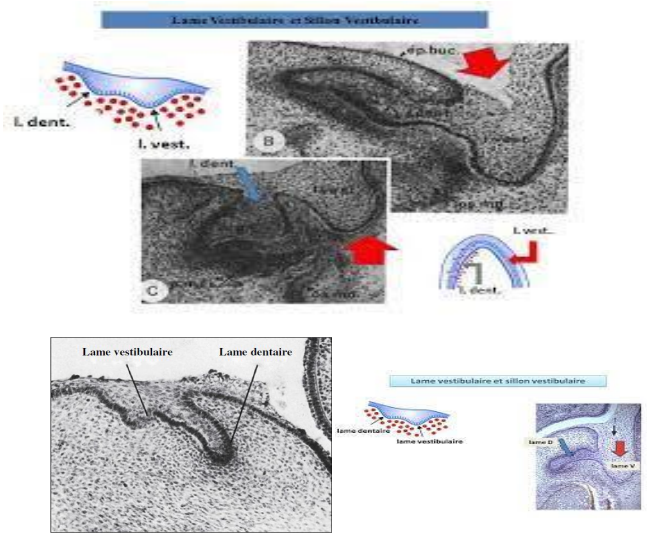
- Stade du mur plongeant : L’épaississement épithélial prolifère en s’enfonçant dans le mésenchyme sous-jacent, formant la lame primitive ou mur plongeant.
- Formation de la lame dentaire et lame vestibulaire (6ᵉ-7ᵉ semaine intra-utérine) : Le mur plongeant se développe et se dédouble en deux épaississements : l’un à direction verticale externe, appelé lame vestibulaire, et l’autre à direction linguale ou palatine interne, appelé lame dentaire.
Phase de Morphogenèse Dentaire
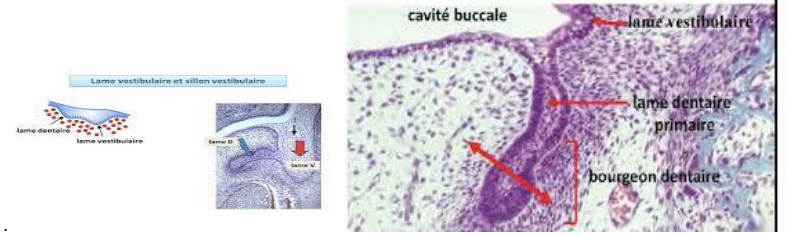
Stade du Bourgeon Dentaire (8ᵉ semaine intra-utérine)
Chaque lame dentaire donne naissance à des bourgeons dentaires, qui se présentent comme des amas cellulaires issus d’une prolifération épithéliale localisée.
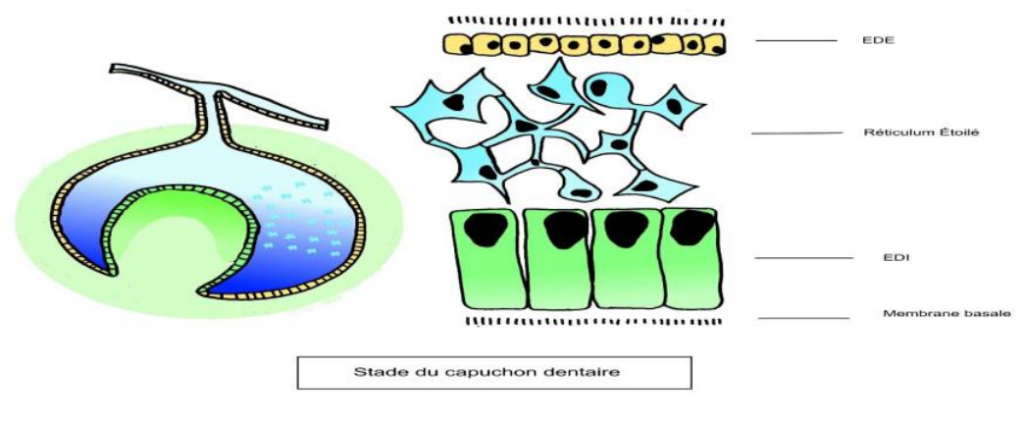
Stade de la Cupule ou Capuchon Dentaire (8ᵉ-9ᵉ semaine intra-utérine)
La prolifération cellulaire et l’augmentation de volume du massif cellulaire provoquent une dépression à la base de chaque bourgeon, réalisant une concavité du massif épithélial : la cupule. Cette cupule enveloppe partiellement l’ectomésenchyme sous-jacent, qui deviendra la future pulpe dentaire. Le bourgeon évolue en capuchon ou cupule, qui progresse vers l’organe de l’émail.
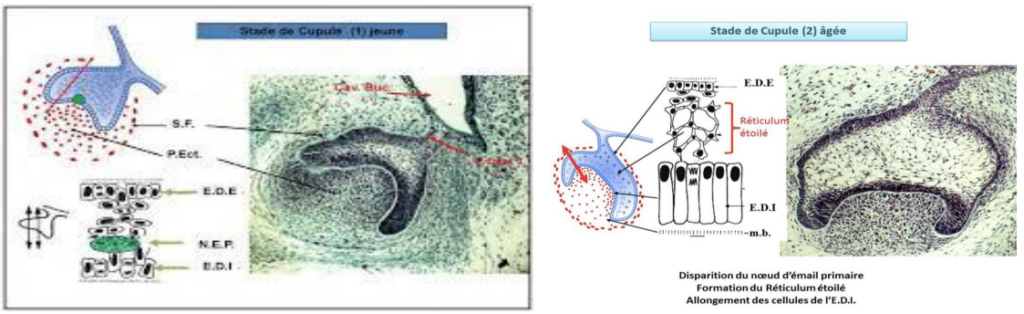
Stade de la Cupule Jeune
- Différenciation de l’épithélium en plusieurs assises cellulaires :
- Épithélium adamantin interne (EAI) : Couche de cellules tapissant la concavité du massif épithélial, enveloppant partiellement l’ectomésenchyme sous-jacent (future pulpe dentaire). L’EAI est séparé du mésenchyme par une membrane basale.
- Épithélium adamantin externe (EAE) : Constitué d’une seule couche cellulaire tapissant la partie périphérique du capuchon.
- Nœud de l’émail primaire : Regroupement de cellules épithéliales au sommet de la dépression du capuchon dentaire, centre de signalisation responsable des axes du développement du germe dentaire. Il disparaît à la fin du stade de la cupule.
- Cellules de remplissage : Constituent la masse épithéliale de la cupule, sans dénomination particulière à ce stade.
- Évolution de l’ectomésenchyme :
- Apparition d’une vascularisation sans organisation particulière au sein de la densité cellulaire face à l’EAI.
- Une organisation cellulaire périphérique commence à s’individualiser sous forme de strates cellulaires relativement inorganisées, qui donneront le sac folliculaire (SF).
- L’ectomésenchyme dans la concavité formera la papille dentaire (future pulpe).
Stade de la Cupule Âgée
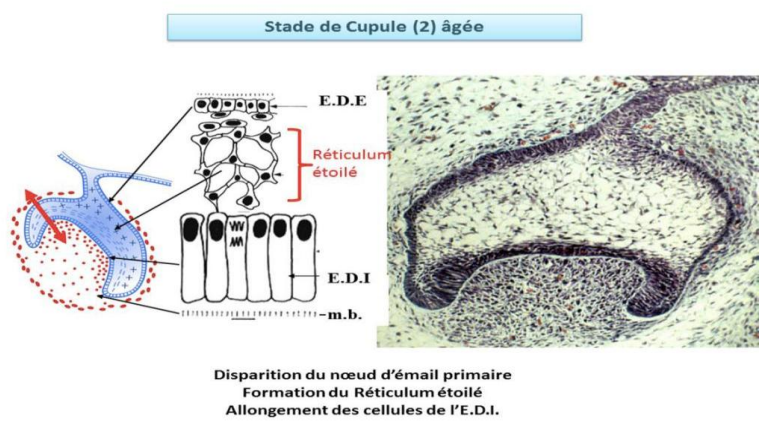
- Évolution de l’épithélium :
- Disparition du nœud de l’émail primaire.
- Les cellules de remplissage se dissocient et prennent une forme étoilée, formant le réticulum étoilé.
- Les cellules de l’épithélium dentaire interne (EDI) face à l’ectomésenchyme s’allongent et adoptent une morphologie caractéristique.
- Organisation de l’organe de l’émail : De l’extérieur vers l’intérieur, l’organe de l’émail est constitué de :
- Épithélium dentaire externe (EDE).
- Réticulum étoilé (RE).
- Épithélium dentaire interne (EDI).
- Partie ectomésenchymateuse :
- La densité cellulaire face à l’EDI prend le nom de papille ectomésenchymateuse, avec une organisation de la vascularisation et le début de l’innervation.
- La partie périphérique, le sac folliculaire (SF), s’organise en strates cellulaires.
Stade de la Cloche Dentaire (11ᵉ-12ᵉ semaine intra-utérine)
- La cupule dentaire prend la forme d’une cloche, avec l’apparition d’une zone de réflexion et une progression en direction apicale, délimitant de plus en plus la pulpe dentaire.
- L’EAI se plisse, préfigurant les futures cuspides.
- Apparition des nœuds de l’émail secondaires au sommet des cuspides en formation, leur nombre dépendant du nombre de cuspides. Ces nœuds contrôlent les phénomènes de différenciation responsables de la morphogenèse dentaire.
- Une quatrième couche cellulaire, le stratum intermédium, s’intercale entre le réticulum étoilé (RE) et l’EAI.
- Les cellules de l’EAI s’allongent pour devenir les futures améloblastes, à l’origine de l’émail.
- L’EAI et l’EAE en périphérie de la cloche se juxtaposent pour former la gaine de Hertwig, qui s’enfonce dans l’ectomésenchyme et sera à l’origine de la formation radiculaire.
Structure du Germe Dentaire
Le germe dentaire est divisé en trois parties : l’organe de l’émail, la papille dentaire et le follicule dentaire.
L’Organe de l’Émail
Issu de l’ectoderme, il est composé de quatre couches à ce stade :
- Épithélium adamantin externe (EAE) : Formé de cellules cuboïdes ou aplaties, régulières.
- Réticulum étoilé (RE) ou gelée de l’émail : Tissu de soutien protégeant les structures environnantes par sa masse. Il occupe le centre de l’organe de l’émail, avec un gel occupant les espaces intercellulaires.
- Stratum intermédium (SI) : Situé entre le RE et l’EAI, composé de 3 à 5 assises cellulaires contiguës, reliées par de nombreux desmosomes. Les cellules, très aplaties, présentent une forte activité enzymatique et jouent un rôle dans le transfert des métabolites vers les futures améloblastes.
- Épithélium adamantin interne (EAI) : Cellules légèrement aplaties, bordant la concavité de la cloche sous forme d’une palissade. Ces cellules, représentant les futures pré-améloblastes, évoluent en améloblastes qui sécrèteront l’émail.
- Zone de réflexion : Zone de rencontre entre l’EAI et l’EAE, correspondant au bord libre de l’organe de l’émail, où s’opèrent toutes les divisions cellulaires.
La Papille Mésenchymateuse
Elle se distingue du tissu conjonctif environnant par sa richesse cellulaire. Les cellules ectomésenchymateuses face aux cellules de l’EAI (pré-améloblastes) se différencient en odontoblastes, à l’origine de la dentine coronaire.
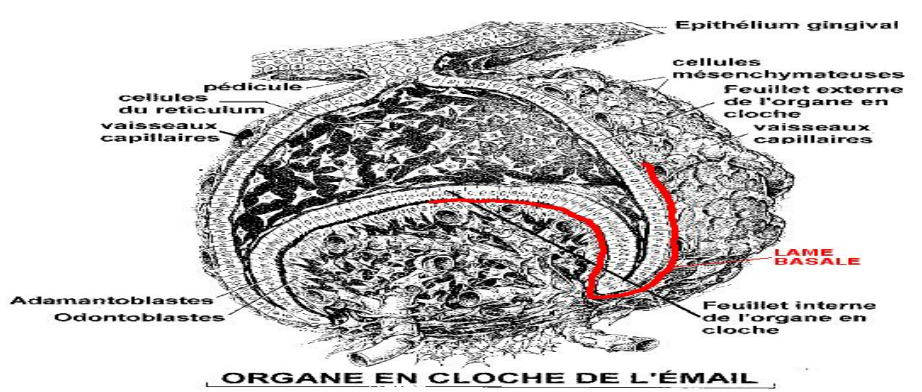
Le Sac Folliculaire
Issu du mésenchyme péri-dentaire, il entoure l’organe de l’émail et la papille mésenchymateuse. Ses rôles incluent :
- Protéger le germe dentaire au cours des étapes ultérieures de son développement.
- Assurer à l’organe de l’émail les éléments nutritionnels nécessaires pendant l’amélogenèse grâce à sa vascularisation.
- Fournir les éléments cellulaires et fibrillaires induisant la formation du cément, du desmodonte et de l’os alvéolaire.
Schéma Résumant les Différentes Étapes de l’Histogenèse de la Dent
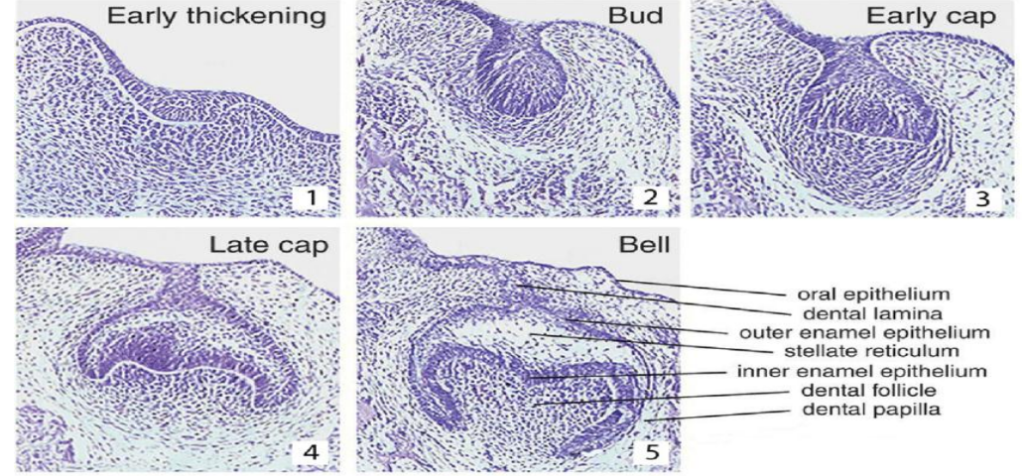
- Épaississement précoce : Formation initiale de l’épithélium odontogène.
- Capuchon tardif : Développement du capuchon dentaire avec différenciation des couches épithéliales.
- Cloche : Formation de la cloche dentaire, avec apparition des structures définitives du germe dentaire.
ORIGINE ET PREMIERS STADES DU DEVELOPPEMENT DU GERME DENTAIRE
Voici une sélection de livres en français sur les prothèses dentaires:
Prothèse fixée, 2e Ed.: Approche clinique Relié – Illustré, 4 janvier 2024
Prothèse Amovible Partielle : Clinique et Laboratoire
Collège National des Enseignants en Prothèses Odontologiques (CNEPO), Michel Ruquet, Bruno Tavernier
Traitements Prothétiques et Implantaires de l’Édenté Total 2.0
Conception et Réalisation des Châssis en Prothèse Amovible Partielle
Prothèses supra-implantaires: Données et conceptions actuelles
Prothèse complète: Clinique et laboratoire Broché – Illustré, 12 octobre 2017


Leave a Reply